اليقظة المفرطة (Hyperarousal): ما أسبابها وكيف تعيد التوازن لجهازك العصبي؟
لماذا يبقى جسمك في حالة تأهب دائم حتى في غياب الخطر الحقيقي؟

اليقظة المفرطة (Hyperarousal) حالة فسيولوجية مزمنة يظل فيها الجهاز العصبي في وضع تأهب قصوى. تتميز بارتفاع مستمر في هرمونات التوتر كالكورتيزول والأدرينالين. تُعَدُّ من الأعراض الجوهرية لـ اضطراب كرب ما بعد الصدمة واضطرابات القلق. تشمل مظاهرها تسارع القلب، والأرق، وردود الفعل الجفلية المبالغ فيها، وصعوبة التركيز.
هل تستيقظ منهكاً رغم أنك نمت ساعات كافية؟ هل تجد نفسك تقفز من أي صوت مفاجئ، حتى لو كان مجرد رنين هاتف؟ هل يبدو جسمك وكأنه رفض تماماً أن يسترخي، حتى في أكثر اللحظات أماناً؟ إن كنت تعيش هذا الواقع اليومي، فأنت لست وحدك، ولست “مبالغاً” كما قد يقول البعض. ما تشعر به له اسم علمي واضح، وله تفسير بيولوجي دقيق، والأهم من ذلك كله: له حلول مثبتة علمياً. في هذا المقال، ستجد الإجابات التي تحتاجها لفهم ما يحدث داخل جهازك العصبي، ولاستعادة سيطرتك على جسمك وعقلك معاً.
مقدمة: عندما يرفض العقل “زر الإيقاف”
تخيل أن جهاز إنذار الحريق في منزلك بدأ يرن بلا توقف، ليل نهار، دون وجود أي دخان أو نار. هذا بالضبط ما يحدث في حالة اليقظة المفرطة؛ إذ يتحول جهازك العصبي إلى صفارة إنذار دائمة، تصرخ بوجود خطر لم يعد موجوداً أصلاً.
لقد صُممت أجسادنا لتتعامل مع المخاطر بكفاءة عالية. فعندما يواجه الإنسان تهديداً حقيقياً، ينشط الجهاز العصبي الودي (Sympathetic Nervous System) ويضع الجسم في وضع “الكر أو الفر” (Fight or Flight). القلب يتسارع، والعضلات تتوتر، والحواس تتحد في يقظة مركزة. هذه الاستجابة أنقذت أجدادنا من الحيوانات المفترسة والكوارث الطبيعية.
لكن المشكلة تبدأ عندما يفشل هذا النظام في العودة إلى وضع الراحة. في اليقظة المفرطة، يبقى الجسم محتجزاً في حالة التأهب هذه لأسابيع أو شهور أو حتى سنوات. النتيجة؟ إرهاق جسدي ونفسي عميق، ومشكلات صحية متراكمة، وجودة حياة متدهورة بشكل ملحوظ.
فما هو السر وراء هذا الخلل؟ ولماذا يُعَدُّ فهم “بيولوجيا الخطر” الخطوة الأولى والأهم نحو الشفاء؟
ما هو التشريح العصبي الذي يقف وراء اليقظة المفرطة؟
لفهم اليقظة المفرطة حقاً، يجب أن نغوص في أعماق الدماغ ونتتبع الدوائر العصبية التي تتحكم في استجابتنا للخطر. إن ما يبدو وكأنه “قلق نفسي” هو في الواقع عاصفة كيميائية وكهربائية معقدة تجري داخل ثلاثة أنظمة رئيسة متشابكة.
محور الغدة النخامية-الكظرية: المحرك الهرموني للتوتر

يُعَدُّ محور الوِطاء-الغدة النخامية-الكظرية (HPA Axis) القائد الأعلى لاستجابة الجسم للضغوط. يبدأ الأمر في منطقة تحت المهاد (Hypothalamus) التي تستشعر التهديد وتُفرز هرمون CRH الذي ينتقل إلى الغدة النخامية. هذه بدورها تُطلق هرمون ACTH الذي يأمر الغدة الكظرية بإنتاج الكورتيزول والأدرينالين.
في الوضع الطبيعي، عندما يزول الخطر، يرتفع مستوى الكورتيزول بما يكفي ليُرسل إشارة إلى الدماغ بأن “المهمة أُنجزت”، فيتوقف المحور عن العمل. هذا ما يسمى بالتغذية الراجعة السلبية (Negative Feedback). لكن في حالة اليقظة المفرطة، تتعطل هذه الآلية تماماً.
فقد أظهرت الأبحاث أن التعرض المتكرر للصدمات يُتلف مستقبلات الكورتيزول في الدماغ. وبالتالي، حتى عندما يكون مستوى الكورتيزول مرتفعاً، يفشل الدماغ في “سماع” هذه الإشارة. النتيجة هي إنتاج مستمر ومفرط لهرمونات التوتر، كأن صنبور الماء مفتوح على آخره ولا أحد يستطيع إغلاقه.
اللوزة الدماغية في مواجهة قشرة الفص الجبهي: صراع القوى
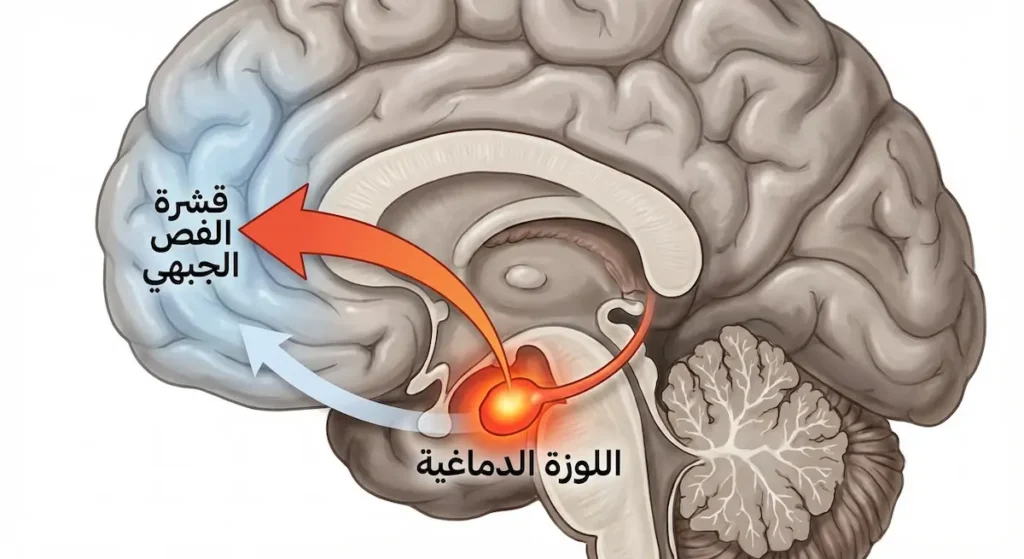
اللوزة الدماغية (Amygdala) هي جهاز الإنذار الداخلي للإنسان. حجمها لا يتجاوز حبة اللوز، لكنها تحمل مسؤولية ضخمة: مسح البيئة باستمرار بحثاً عن أي تهديد محتمل. عندما ترصد خطراً، تُطلق استجابة فورية للخوف قبل أن يتسنى للجزء المنطقي من الدماغ التدخل.
على النقيض من ذلك، تقف قشرة الفص الجبهي (Prefrontal Cortex) كصوت العقل والتحليل. هذه المنطقة مسؤولة عن التفكير المنطقي، واتخاذ القرارات، وتقييم ما إذا كان التهديد حقيقياً أم متخيلاً. في الشخص السليم، تستطيع قشرة الفص الجبهي “كبح جماح” اللوزة الدماغية وإخبارها بأن “هذا الصوت مجرد باب أُغلق، وليس هجوماً”.
لكن في اليقظة المفرطة، تصبح اللوزة الدماغية مفرطة النشاط بينما تضعف قشرة الفص الجبهي. الأبحاث باستخدام التصوير بالرنين المغناطيسي الوظيفي (fMRI) أظهرت أن مرضى اضطراب ما بعد الصدمة يُظهرون نشاطاً مضاعفاً في اللوزة الدماغية مقارنة بالأشخاص الأصحاء، مع انخفاض ملحوظ في نشاط الفص الجبهي.
الجهاز العصبي الودي: محرك لا يتوقف
الجهاز العصبي الودي هو فرع من الجهاز العصبي اللاإرادي (Autonomic Nervous System) المسؤول عن تنشيط الجسم وتحضيره للعمل. عندما يُفعَّل، يُحدث تغييرات فسيولوجية فورية: توسع حدقة العين، زيادة معدل ضربات القلب، تحويل الدم من الجهاز الهضمي إلى العضلات، وإفراز الأدرينالين.
في المقابل، يوجد الجهاز العصبي اللاودي (Parasympathetic Nervous System) الذي يُعرف بنظام “الراحة والهضم” (Rest and Digest). العصب الحائر (Vagus Nerve) هو اللاعب الرئيس هنا؛ إذ يعمل على إبطاء القلب وتهدئة الجسم.
في اليقظة المفرطة، يختل التوازن بين هذين النظامين اختلالاً شديداً. يهيمن الجهاز الودي بشكل شبه دائم، بينما يفشل الجهاز اللاودي في استعادة السيطرة. هذا يعني أن الجسم يستهلك طاقة هائلة دون داعٍ، كسيارة محركها يعمل بأقصى سرعة وهي متوقفة في مكانها.
اقرأ أيضاً: الضغط النفسي المزمن: كيف يؤثر على صحتك وما الحلول المتاحة؟
ما هي العلامات والأعراض التي تتجاوز مجرد “التوتر”؟
كثير من الناس يخلطون بين اليقظة المفرطة والتوتر اليومي العادي. لكن الفارق بينهما كالفارق بين موجة عابرة وتسونامي مستمر. في هذا القسم، سنستعرض الأعراض بتفصيل يساعدك على فهم ما يحدث لجسمك ولماذا.
الأعراض الجسدية: الجسد يصرخ بصمت
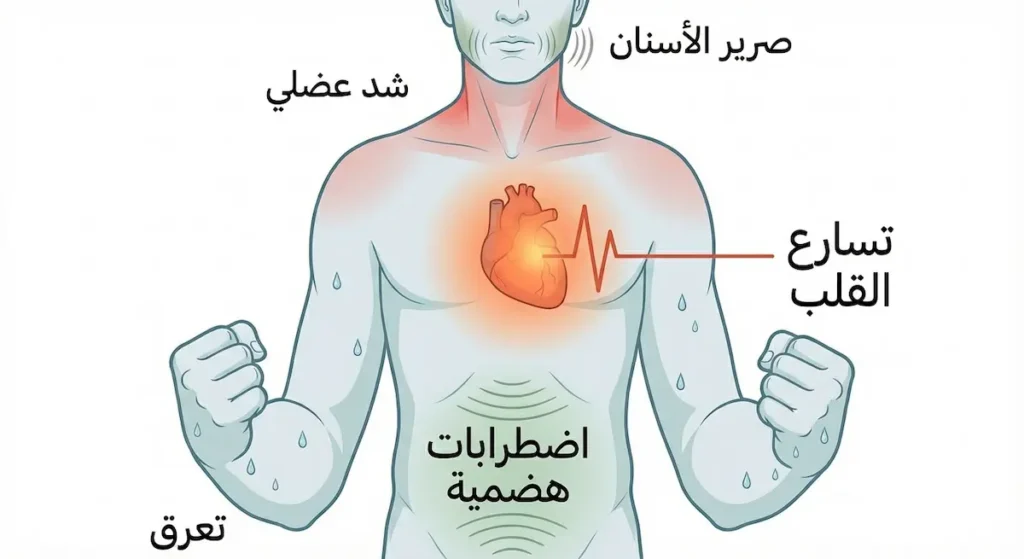
تسارع القلب المستمر: ليس مجرد خفقان عابر، بل شعور دائم بأن القلب “يركض” حتى أثناء الجلوس أو الاستلقاء. بعض المرضى يصفونه بأنهم يستطيعون سماع نبضات قلبهم في آذانهم.
التعرق غير المبرر: تعرق في اليدين والقدمين والإبطين، حتى في الأجواء الباردة. هذا التعرق ناتج عن فرط نشاط الغدد العرقية بفعل الأدرينالين المستمر.
الشد العضلي المزمن: توتر مستمر في عضلات الرقبة والكتفين والفك. كثير من المرضى يطحنون أسنانهم ليلاً (Bruxism) دون أن يدركوا ذلك، ويستيقظون بألم في الفك وصداع.
اضطرابات الجهاز الهضمي: عندما يكون الجسم في وضع “الكر أو الفر”، يُحوَّل الدم بعيداً عن الجهاز الهضمي. النتيجة هي الغثيان، وآلام المعدة، والإمساك أو الإسهال، وأحياناً متلازمة القولون العصبي (IBS).
الأعراض السلوكية: ردود فعل خارجة عن السيطرة

الاستجابة الجفلية المبالغ فيها (Exaggerated Startle Response): القفز بشكل مبالغ فيه من أي صوت مفاجئ، سواء كان رنين هاتف أو إغلاق باب أو حتى شخص يناديك. هذه الاستجابة مؤلمة اجتماعياً؛ إذ قد يظهر الشخص “عصبياً” أو “غريباً” أمام الآخرين.
الاندفاعية والتهور: صعوبة في كبح ردود الفعل الفورية. قد يجد الشخص نفسه ينفجر غضباً على مواقف تافهة، أو يتخذ قرارات متسرعة يندم عليها لاحقاً.
العدوانية غير المبررة: ليس بالضرورة عنفاً جسدياً، لكن حدة في الكلام، وقلة صبر شديدة، وميل للمواجهة في المواقف العادية. هذا السلوك يُرهق العلاقات الأسرية والمهنية بشكل كبير.
الأعراض المعرفية والإدراكية: عقل لا يهدأ
المسح المستمر للبيئة (Hypervigilance): النظر باستمرار إلى الأبواب والمخارج في أي مكان عام، والجلوس بظهرك للحائط، ومراقبة الغرباء بعين مريبة. هذا السلوك منهك ذهنياً؛ إذ يستهلك موارد إدراكية هائلة كان يمكن توظيفها في التفكير الإبداعي أو حل المشكلات.
صعوبة التركيز: العقل مشغول بمراقبة التهديدات المحتملة، فلا يتبقى ما يكفي من الانتباه للمهام اليومية. القراءة تصبح صعبة، والعمل يتراكم، والذاكرة قصيرة المدى تضعف.
الأفكار الكارثية (Catastrophizing): الميل لتوقع أسوأ النتائج في أي موقف. “هذا الصداع ربما يكون ورماً”، “تأخر ابني خمس دقائق، لا بد أن حادثاً وقع”.
| الفئة | العَرَض | الوصف التفصيلي |
|---|---|---|
| الأعراض الجسدية | تسارع القلب المستمر | شعور دائم بأن القلب يركض حتى أثناء الراحة، مع إمكانية سماع النبضات في الأذنين |
| التعرق غير المبرر | تعرق في اليدين والقدمين والإبطين حتى في الأجواء الباردة نتيجة فرط إفراز الأدرينالين | |
| الشد العضلي المزمن | توتر مستمر في الرقبة والكتفين والفك، مع احتمال صرير الأسنان الليلي (Bruxism) | |
| اضطرابات هضمية | غثيان، آلام معدة، إمساك أو إسهال، وأحياناً متلازمة القولون العصبي (IBS) | |
| الأعراض السلوكية | الاستجابة الجفلية المبالغ فيها | القفز بشكل مبالغ فيه من أي صوت مفاجئ كرنين الهاتف أو إغلاق الباب |
| الاندفاعية والتهور | صعوبة كبح ردود الفعل الفورية مع اتخاذ قرارات متسرعة | |
| العدوانية غير المبررة | حدة في الكلام، قلة صبر شديدة، ميل للمواجهة في المواقف العادية | |
| الأعراض المعرفية | المسح المستمر للبيئة | مراقبة الأبواب والمخارج باستمرار، الجلوس بظهر للحائط، مراقبة الغرباء بريبة |
| صعوبة التركيز | انشغال العقل بمراقبة التهديدات، ضعف الذاكرة قصيرة المدى، تراكم العمل | |
| الأفكار الكارثية | الميل لتوقع أسوأ النتائج في أي موقف (Catastrophizing) |
مثال تطبيقي: يوم في حياة شخص يعاني من اليقظة المفرطة

لنتعرف على سارة، موظفة في شركة خاصة بالرياض، عمرها 34 عاماً. قبل عامين، تعرضت لحادث سيارة لم يسبب لها إصابات جسدية خطيرة، لكنه ترك أثراً عميقاً في جهازها العصبي.
تبدأ سارة يومها منهكة رغم أنها قضت ثماني ساعات في السرير. النوم كان متقطعاً، ممتلئاً بالاستيقاظ المتكرر عند أي صوت. في الطريق إلى العمل، تقود سيارتها وقبضتها على المقود محكمة حتى تبيض مفاصل أصابعها. أي سيارة تقترب منها من الخلف تُثير موجة من الذعر.
في المكتب، تختار دائماً المقعد المواجه للباب. إذا دخل أحد الزملاء فجأة، تقفز من مكانها بشكل ملفت. تحاول التركيز على تقريرها، لكن عقلها مشغول بأصوات المكيف، وحركة الناس في الممر، واحتمال أن يحدث شيء سيئ.
بحلول نهاية اليوم، تشعر سارة بإرهاق كأنها ركضت ماراثوناً، رغم أنها لم تتحرك من مكتبها. رقبتها متيبسة، ومعدتها مضطربة، وصداع خفيف يطرق رأسها. في المنزء، تجد صعوبة في الاسترخاء مع عائلتها؛ لأن جسمها لا يزال في وضع التأهب.
هذا ليس "قلقاً عادياً" يمكن التغلب عليه بـ "التفكير الإيجابي". هذه حالة فسيولوجية حقيقية تحتاج فهماً علمياً وتدخلاً مناسباً.
ما هي الأسباب والمحفزات التي تقود إلى هذه الحالة؟
اليقظة المفرطة ليست مرضاً قائماً بذاته، بل هي عَرَض ينتج عن عدة اضطرابات ومحفزات. فهم هذه الأسباب خطوة جوهرية نحو العلاج الصحيح.
اضطراب كرب ما بعد الصدمة: الرابط الأقوى
اضطراب كرب ما بعد الصدمة (Post-Traumatic Stress Disorder - PTSD) هو السبب الأكثر شيوعاً لليقظة المفرطة المزمنة. هذا الاضطراب ينشأ بعد التعرض لحدث صادم كالحوادث، أو الاعتداءات، أو الكوارث الطبيعية، أو الحروب، أو فقدان عزيز بشكل مفاجئ.
في سياق اضطراب ما بعد الصدمة، تُعَدُّ اليقظة المفرطة واحدة من المجموعات الأربع الرئيسة للأعراض وفق التصنيف التشخيصي DSM-5. الدماغ يفشل في "أرشفة" الذكرى الصادمة كحدث ماضٍ، فيعاملها وكأنها تهديد حاضر ومستمر.
في الوطن العربي، تزداد أهمية هذا الموضوع بشكل خاص. فالنزاعات المسلحة في سوريا واليمن وليبيا خلّفت ملايين الأشخاص الذين يعانون من صدمات نفسية. دراسة أجرتها منظمة الصحة العالمية عام 2021 قدّرت أن واحداً من كل خمسة أشخاص في مناطق النزاع يعاني من اضطراب نفسي يتطلب تدخلاً.
اقرأ أيضاً: اضطراب الصدمة التراكمية: الأعراض، الأسباب، والعلاج
اضطرابات القلق: القلق الذي لا ينتهي
اضطراب القلق المعمم (Generalized Anxiety Disorder - GAD) يتميز بقلق مفرط ومستمر حول أمور الحياة اليومية. هذا القلق المزمن يُبقي الجهاز العصبي في حالة تأهب شبه دائمة، مما يؤدي إلى أعراض اليقظة المفرطة.
كذلك اضطراب الهلع (Panic Disorder) يرتبط ارتباطاً وثيقاً بفرط الاستثارة. الخوف من نوبات الهلع المستقبلية يخلق حلقة مفرغة من التوتر والترقب المستمر.
الانسحاب من المواد الإدمانية: العاصفة الكيميائية
عند التوقف عن تعاطي الكحول أو البنزوديازيبينات (مثل الفاليوم والزاناكس)، يمر الجسم بمرحلة انسحاب قاسية. هذه المواد تعمل على تهدئة الجهاز العصبي المركزي؛ فعندما تُسحب فجأة، يحدث ما يشبه "الارتداد" (Rebound Effect).
الجهاز العصبي الذي اعتاد على التهدئة الكيميائية يجد نفسه فجأة بلا كوابح. النتيجة هي يقظة مفرطة شديدة، وأرق، ورعشة، وأحياناً نوبات تشنجية في الحالات الخطيرة.
الأسباب العضوية: حين يكون الجسد هو المصدر
ليست كل حالات اليقظة المفرطة نفسية المنشأ. بعض الحالات الطبية تُحاكي أعراضها بشكل مطابق تقريباً:
فرط نشاط الغدة الدرقية (Hyperthyroidism): الإفراط في هرمونات الغدة الدرقية يُسرّع كل شيء في الجسم، بما في ذلك معدل ضربات القلب، والتمثيل الغذائي، والحالة العصبية.
الألم المزمن: العيش مع ألم دائم يُبقي الجهاز العصبي في حالة تأهب مستمرة. الجسم يعامل الألم كتهديد يحتاج للتعامل معه، فلا يسترخي أبداً.
ورم القواتم (Pheochromocytoma): ورم نادر في الغدة الكظرية يُفرز كميات هائلة من الأدرينالين. هذا التشخيص مهم لأنه قابل للعلاج الجراحي.
اقرأ أيضاً: أضرار شرب القهوة على الجسم: ماذا يحدث عند الإفراط في تناولها؟
| التصنيف | السبب | آلية التأثير | الشيوع | قابلية العلاج |
|---|---|---|---|---|
| الاضطرابات النفسية | اضطراب كرب ما بعد الصدمة (PTSD) | فشل الدماغ في أرشفة الذكرى الصادمة كحدث ماضٍ فيعاملها كتهديد مستمر | شائع جداً | عالية |
| اضطراب القلق المعمم (GAD) | قلق مفرط ومستمر يُبقي الجهاز العصبي في تأهب شبه دائم | شائع جداً | عالية | |
| اضطراب الهلع | الخوف من نوبات الهلع المستقبلية يخلق حلقة مفرغة من التوتر | شائع | عالية | |
| المواد الإدمانية | انسحاب الكحول | ارتداد الجهاز العصبي بعد سحب المادة المهدئة فجأة | شائع | تحتاج إشرافاً طبياً |
| انسحاب البنزوديازيبينات | الجهاز العصبي يفقد الكوابح الكيميائية التي اعتاد عليها | شائع | تحتاج إشرافاً طبياً | |
| الأسباب العضوية | فرط نشاط الغدة الدرقية | الإفراط في هرمونات الغدة الدرقية يُسرّع كل العمليات الحيوية | شائع | عالية جداً |
| الألم المزمن | الجسم يعامل الألم كتهديد دائم يستوجب اليقظة | شائع جداً | متوسطة | |
| ورم القواتم (Pheochromocytoma) | ورم نادر في الغدة الكظرية يُفرز كميات هائلة من الأدرينالين | نادر | عالية (جراحياً) |
كيف تتشابك اليقظة المفرطة مع اضطرابات النوم؟

العلاقة بين اليقظة المفرطة والنوم علاقة معقدة ومأساوية في آن واحد. كلاهما يُغذي الآخر في حلقة مفرغة يصعب كسرها.
النوم المستحيل: لماذا يرفض جسمك الراحة؟
النوم الطبيعي يتطلب تفعيل الجهاز العصبي اللاودي وتهدئة الجهاز الودي. لكن في حالة اليقظة المفرطة، يظل الجهاز الودي مسيطراً. الجسم يعامل النوم وكأنه حالة ضعف خطيرة؛ فكيف تنام والخطر يتربص؟
هذا يُترجم إلى صعوبة الخلود للنوم (Sleep Onset Insomnia)، والاستيقاظ المتكرر طوال الليل (Sleep Maintenance Insomnia)، والاستيقاظ المبكر جداً مع عدم القدرة على العودة للنوم. حتى عندما ينام الشخص، يكون النوم سطحياً وغير منعش.
ظاهرة "النوم بعين واحدة"
هل سمعت عن الدلافين؟ هذه المخلوقات تنام بنصف دماغها بينما يظل النصف الآخر متيقظاً. بعض الباحثين يعتقدون أن شيئاً مشابهاً يحدث للأشخاص الذين يعانون من اليقظة المفرطة الشديدة.
حتى أثناء النوم، تظل مناطق معينة من الدماغ في حالة تأهب. هذا يُفسر لماذا يستيقظ هؤلاء الأشخاص من أي صوت خافت، ولماذا يشعرون بالإرهاق رغم النوم لساعات كافية.
التأثير على مراحل النوم العميق
النوم ليس حالة واحدة متجانسة، بل يمر بمراحل متعددة أهمها نوم حركة العين السريعة (REM Sleep) والنوم العميق (Deep Sleep). في مرحلة النوم العميق، يُعيد الجسم بناء أنسجته، ويُفرز هرمون النمو، ويُدعّم الجهاز المناعي.
اليقظة المفرطة تُقلل بشكل كبير من الوقت الذي يقضيه الشخص في النوم العميق. النتيجة هي تراكم "الديون النومية" وتدهور الصحة الجسدية والعقلية على المدى الطويل.
اقرأ أيضاً: لماذا ننام؟ الوظائف البيولوجية والآليات العصبية للنوم
| مرحلة النوم | النسبة الطبيعية | الوظيفة الرئيسية | التأثر باليقظة المفرطة | النتيجة |
|---|---|---|---|---|
| المرحلة N1 (النوم الخفيف) | 5% | الانتقال من اليقظة للنوم | تأثر متوسط | صعوبة الدخول للنوم |
| المرحلة N2 (النوم المتوسط) | 45-50% | تثبيت الذاكرة والتعلم | تأثر متوسط | استيقاظ متكرر |
| المرحلة N3 (النوم العميق) | 15-25% | إصلاح الأنسجة، تقوية المناعة، إفراز هرمون النمو | تأثر شديد (↓40%) | إرهاق مزمن، ضعف المناعة |
| مرحلة REM (حركة العين السريعة) | 20-25% | معالجة المشاعر، الأحلام، تثبيت الذاكرة العاطفية | تأثر شديد | كوابيس، ضعف التنظيم العاطفي |
كيف يُميّز الأطباء بين اليقظة المفرطة والقلق العادي؟
التشخيص الدقيق يتطلب تقييماً شاملاً يجمع بين المقابلة السريرية، والفحوصات الجسدية، وأحياناً الاختبارات المخبرية لاستبعاد الأسباب العضوية.
المقابلة السريرية: الاستماع العميق
الطبيب أو المعالج النفسي يبدأ بسؤال المريض عن تاريخه الشخصي، وعن أي أحداث صادمة مر بها، وعن نمط الأعراض وشدتها. التمييز بين القلق العادي واليقظة المفرطة يعتمد على عدة عوامل:
المدة: القلق العادي يأتي ويذهب، بينما اليقظة المفرطة حالة مستمرة تدوم أسابيع أو شهوراً.
الشدة: القلق العادي لا يُعيق الحياة اليومية بشكل كبير، بينما اليقظة المفرطة تُؤثر على العمل والعلاقات والصحة الجسدية.
الارتباط بالصدمة: وجود حدث صادم سابق يُرجّح تشخيص اليقظة المفرطة ضمن إطار اضطراب ما بعد الصدمة.
مقاييس التقييم المعيارية
يستخدم المختصون عدة مقاييس موحدة لتقييم شدة الأعراض ومتابعة التحسن:
مقياس CAPS-5: هو المعيار الذهبي لتشخيص اضطراب ما بعد الصدمة. يحتوي على أسئلة محددة حول اليقظة المفرطة مثل: "هل تجد صعوبة في النوم؟"، "هل تنتفض بسهولة من الأصوات المفاجئة؟"، "هل تشعر بأنك دائماً في حالة حذر؟".
مقياس PCL-5: نسخة مختصرة يمكن للمريض ملؤها بنفسه، تُستخدم للمتابعة الدورية.
مقياس BAI: لتقييم شدة أعراض القلق بشكل عام.
استبعاد الأسباب العضوية
قبل تأكيد التشخيص النفسي، من الضروري استبعاد الأسباب الجسدية. هذا يشمل:
- تحليل وظائف الغدة الدرقية (TSH, T3, T4)
- تحليل مستوى الكورتيزول في الدم أو اللعاب
- فحص ضغط الدم ومعدل ضربات القلب
- في حالات نادرة، فحص الكاتيكولامينات لاستبعاد ورم القواتم
| معيار المقارنة | القلق الطبيعي | اليقظة المفرطة |
|---|---|---|
| المدة الزمنية | مؤقت، يزول بزوال المُحفّز | مستمر لأسابيع أو شهور أو سنوات |
| التناسب مع الموقف | متناسب مع حجم التهديد الفعلي | مبالغ فيه ولا يتناسب مع الموقف |
| التأثير على الحياة اليومية | تأثير محدود وقابل للإدارة | يُعيق العمل والعلاقات والصحة |
| القدرة على الاسترخاء | يستطيع الاسترخاء بعد زوال التهديد | عاجز عن الاسترخاء حتى في الأمان |
| جودة النوم | اضطراب مؤقت يزول سريعاً | أرق مزمن ونوم غير منعش |
| الاستجابة الجفلية | طبيعية ومتناسبة | مبالغ فيها بشكل ملحوظ |
| الارتباط بصدمة سابقة | غير مرتبط بالضرورة | غالباً مرتبط بحدث صادم |
| الحاجة للعلاج | لا يحتاج تدخلاً متخصصاً | يستوجب علاجاً نفسياً متخصصاً |
ما هي بروتوكولات العلاج القائمة على الأدلة؟
الخبر السار هو أن اليقظة المفرطة قابلة للعلاج. مجموعة واسعة من التدخلات أثبتت فعاليتها في إعادة ضبط الجهاز العصبي واستعادة التوازن.
العلاج النفسي: إعادة برمجة الدماغ

العلاج السلوكي المعرفي (Cognitive Behavioral Therapy - CBT): يُعَدُّ من أكثر العلاجات فعالية. يعمل على تحديد الأفكار التلقائية السلبية التي تُغذي اليقظة المفرطة، وتحديها، واستبدالها بأفكار أكثر واقعية. على سبيل المثال، تعلّم المريض أن "صوت إغلاق الباب لا يعني هجوماً" مع ممارسة هذا التفكير بشكل متكرر.
العلاج بالتعرض المطول (Prolonged Exposure Therapy - PE): يتضمن تعريض المريض تدريجياً للمواقف أو الذكريات التي يتجنبها. الفكرة أن التجنب يُعزز الخوف، بينما المواجهة الآمنة والمتدرجة تُعلّم الدماغ أن الخطر لم يعد موجوداً.
علاج إزالة التحسس بحركة العين (EMDR): تقنية مبتكرة تجمع بين استرجاع الذكريات الصادمة وحركات عين منتظمة (أو تحفيز حسي ثنائي). الآلية الدقيقة لعملها لا تزال موضع بحث، لكن الدراسات أثبتت فعاليتها في تقليل أعراض اليقظة المفرطة بشكل ملحوظ.
التدخلات الدوائية: دعم كيميائي عند الحاجة
في بعض الحالات، يحتاج المريض إلى دعم دوائي إلى جانب العلاج النفسي. من المهم التأكيد أن هذه الأدوية تُوصف فقط من قبل طبيب مختص وتحت إشرافه:
مثبطات استرداد السيروتونين الانتقائية (SSRIs): مثل السيرترالين والباروكسيتين. هذه الأدوية معتمدة من إدارة الغذاء والدواء الأمريكية (FDA) لعلاج اضطراب ما بعد الصدمة. تعمل على رفع مستوى السيروتونين في الدماغ، مما يُقلل من فرط نشاط اللوزة الدماغية.
حاصرات ألفا (Alpha-Blockers): مثل البرازوسين. تُستخدم خصيصى لعلاج الكوابيس المرتبطة بالصدمات واضطرابات النوم. تعمل على حجب تأثير النورإبينفرين، مما يُقلل من الاستيقاظ الليلي.
ملحوظة مهمة: البنزوديازيبينات، رغم فعاليتها السريعة في التهدئة، لا تُوصى بها للاستخدام طويل المدى في اليقظة المفرطة بسبب خطر الإدمان وتفاقم الأعراض عند التوقف.
اقرأ أيضاً: مضادات الاكتئاب: ما هي وكيف تعمل على تحسين الصحة النفسية؟
تقنيات تنظيم الجهاز العصبي: أدوات ذاتية فعّالة
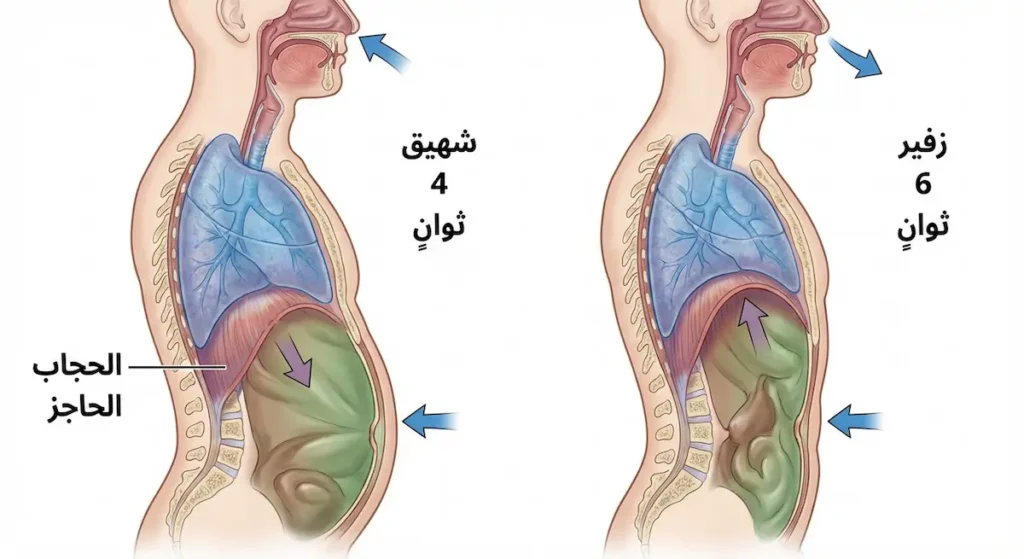
هذه التقنيات يمكن للشخص ممارستها بنفسه، وقد أثبتت فعاليتها في تهدئة الجهاز العصبي الودي وتفعيل الجهاز اللاودي:
التنفس الحجابي (Diaphragmatic Breathing): التنفس العميق من البطن وليس من الصدر. عند الشهيق، تتوسع البطن؛ وعند الزفير، تنكمش. هذا التنفس يُحفّز العصب الحائر مباشرة. يُنصح بممارسة 4 ثوانٍ شهيق، 4 ثوانٍ حبس، 6 ثوانٍ زفير، لمدة 5 دقائق ثلاث مرات يومياً.
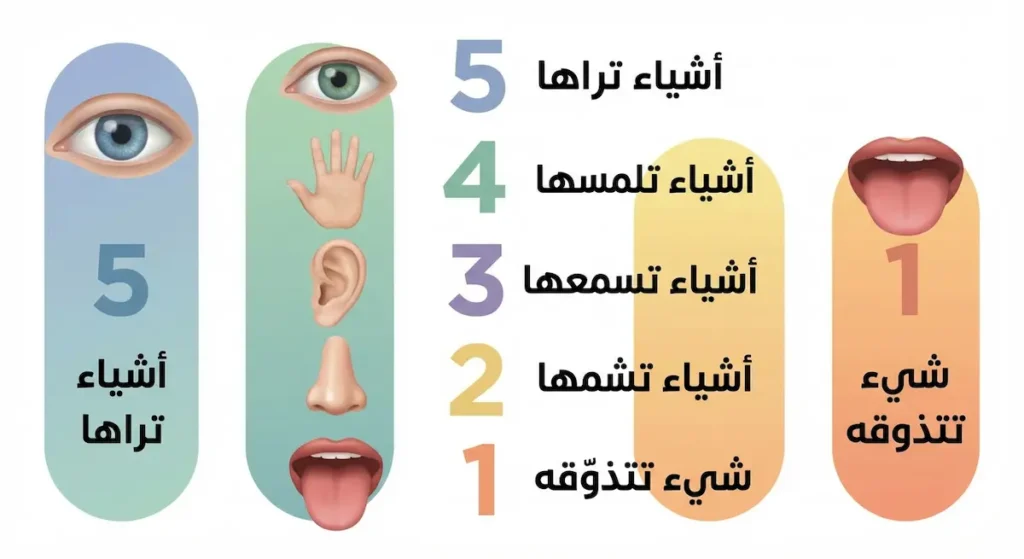
تقنية 5-4-3-2-1 للتأريض (Grounding Technique): عندما تشعر بأعراض اليقظة المفرطة، ركّز على: 5 أشياء تراها، 4 أشياء تلمسها، 3 أشياء تسمعها، 2 أشياء تشمها، شيء واحد تتذوقه. هذا يُعيد انتباهك للحظة الحالية ويُخرجك من وضع التهديد.
اليقظة الذهنية (Mindfulness): التأمل المنتظم يُعيد بناء الروابط بين قشرة الفص الجبهي واللوزة الدماغية. دراسات التصوير الدماغي أظهرت أن 8 أسابيع من ممارسة اليقظة الذهنية تُقلل من حجم اللوزة الدماغية وتُزيد من سمك قشرة الفص الجبهي.
| النوع | العلاج | آلية العمل | مستوى الأدلة | المدة المتوقعة | ملاحظات |
|---|---|---|---|---|---|
| العلاج النفسي | العلاج السلوكي المعرفي (CBT) | تحديد الأفكار السلبية التلقائية وتحديها واستبدالها بأفكار واقعية | قوي جداً | 12-16 جلسة | الخط الأول للعلاج |
| العلاج بالتعرض المطول (PE) | تعريض المريض تدريجياً للذكريات والمواقف المُتجنَّبة | قوي جداً | 8-15 جلسة | فعّال جداً للصدمات | |
| علاج EMDR | استرجاع الذكريات الصادمة مع تحفيز حسي ثنائي الجانب | قوي | 6-12 جلسة | معتمد من WHO | |
| العلاج الدوائي | مثبطات استرداد السيروتونين (SSRIs) | رفع مستوى السيروتونين وتقليل نشاط اللوزة الدماغية | قوي | 6-12 شهراً | معتمد من FDA |
| حاصرات ألفا (برازوسين) | حجب تأثير النورإبينفرين لتقليل الكوابيس والاستيقاظ الليلي | متوسط | حسب الحاجة | للأعراض الليلية | |
| التقنيات الذاتية | التنفس الحجابي | تحفيز العصب الحائر وتفعيل الجهاز العصبي اللاودي | متوسط | يومياً | يمكن ممارسته ذاتياً |
| تقنية التأريض 5-4-3-2-1 | إعادة الانتباه للحظة الحالية عبر المدخلات الحسية | متوسط | عند الحاجة | للأعراض الحادة | |
| اليقظة الذهنية (Mindfulness) | إعادة بناء الروابط بين قشرة الفص الجبهي واللوزة | قوي | 8 أسابيع+ | MBSR معتمد |
ما هو الواقع العربي والتحديات الخاصة؟
لا يمكن الحديث عن اليقظة المفرطة دون الإشارة إلى السياق الثقافي والاجتماعي في عالمنا العربي. فالتحديات هنا متعددة ومعقدة.
وصمة المرض النفسي
في كثير من المجتمعات العربية، لا تزال الأمراض النفسية تحمل وصمة اجتماعية ثقيلة. عبارات مثل "أنت بخير، فقط قوِّ إيمانك" أو "لا تُكبّر الموضوع" شائعة جداً. هذا يجعل كثيراً من المرضى يتجنبون طلب المساعدة خوفاً من الحكم الاجتماعي.
الحقيقة أن اليقظة المفرطة حالة فسيولوجية حقيقية، ليست "ضعف إيمان" ولا "قلة صبر". الاعتراف بها وطلب العلاج المتخصص هو القوة الحقيقية.
نقص المختصين
عدد الأطباء النفسيين والمعالجين النفسيين في الوطن العربي أقل بكثير من المعدل العالمي. منظمة الصحة العالمية تُقدّر أن في بعض الدول العربية يوجد طبيب نفسي واحد لكل 100,000 شخص، مقارنة بـ 15 طبيباً لكل 100,000 في الدول المتقدمة.
هذا النقص يعني قوائم انتظار طويلة، وتكاليف علاج مرتفعة، وصعوبة الوصول للخدمات المتخصصة خاصة خارج المدن الكبرى.
تأثير النزاعات والأزمات
النزاعات المسلحة، والأزمات الاقتصادية، والتهجير القسري، كلها عوامل تُضاعف معدلات اضطراب ما بعد الصدمة واليقظة المفرطة في منطقتنا. اللاجئون السوريون واليمنيون والفلسطينيون يحملون صدمات متراكمة، مع محدودية شديدة في الوصول للدعم النفسي المتخصص.
نصائح عملية للتعامل اليومي مع اليقظة المفرطة
إذا كنت تعاني من أعراض اليقظة المفرطة، أو تعرف شخصاً يعاني منها، فإليك مجموعة من النصائح المبنية على الأدلة العلمية:
أولاً: أنشئ روتيناً للنوم
- حافظ على مواعيد نوم واستيقاظ ثابتة.
- تجنب الشاشات قبل النوم بساعة.
- اجعل غرفة النوم باردة ومظلمة وهادئة.
- مارس تقنية التنفس الحجابي قبل النوم مباشرة.
ثانياً: قلل المنبهات
- قلل الكافيين تدريجياً (لا تتوقف فجأة).
- تجنب الأخبار العنيفة والمحتوى المثير قبل النوم.
- استخدم سدادات الأذن إذا كانت الأصوات تُزعجك.
ثالثاً: حرّك جسمك
- الرياضة المنتظمة تُساعد على استهلاك الأدرينالين الزائد.
- اليوغا بشكل خاص أثبتت فعاليتها في تنظيم الجهاز العصبي.
- حتى المشي لمدة 30 دقيقة يومياً يُحدث فرقاً.
رابعاً: ابنِ شبكة دعم
- تحدث مع شخص تثق به عن ما تشعر به.
- انضم لمجموعة دعم (حضورياً أو عبر الإنترنت).
- لا تعزل نفسك؛ العزلة تُفاقم الأعراض.
خامساً: اطلب المساعدة المتخصصة
- إذا استمرت الأعراض لأكثر من شهر، راجع طبيباً نفسياً.
- العلاج المبكر يمنع تفاقم الحالة.
- لا تعتمد على "العلاج الذاتي" وحده.
اقرأ أيضاً: هرمونات السعادة: شرح وظيفة الدوبامين والسيروتونين
الأسئلة الشائعة
لا تُعَدُّ وراثية بشكل مباشر، لكن الاستعداد الجيني للقلق واضطرابات المزاج قد يزيد احتمالية الإصابة بها عند التعرض لصدمات أو ضغوط نفسية شديدة.
نعم، يمكن أن تظهر عند الأطفال خاصة بعد التعرض لصدمات كالإساءة أو الحوادث أو فقدان أحد الوالدين، وتتطلب تدخلاً متخصصاً مبكراً.
قد تستمر لأشهر أو سنوات إذا لم تُعالَج، وتميل للتفاقم مع الوقت مما يجعل العلاج المبكر ضرورياً لمنع المضاعفات طويلة المدى.
نعم، الارتفاع المستمر في هرمونات التوتر كالكورتيزول والأدرينالين يؤدي إلى ارتفاع ضغط الدم على المدى الطويل ويزيد خطر أمراض القلب.
نوبات الهلع حادة ومفاجئة تستمر دقائق، بينما اليقظة المفرطة حالة مستمرة من التأهب تدوم أسابيع أو شهوراً دون نوبات محددة بالضرورة.
نعم، ارتفاع الكورتيزول المزمن يُحفز تخزين الدهون خاصة في منطقة البطن، ويؤثر على الشهية مما قد يسبب زيادة أو نقصاً في الوزن.
نعم، كثير من المرضى يتعافون تماماً بالعلاج المناسب. المرونة العصبية تسمح بإعادة تدريب الدماغ واستعادة التوازن الطبيعي للجهاز العصبي.
ترتبط ارتباطاً وثيقاً؛ الإرهاق المزمن واضطراب النوم واستنزاف الطاقة الناتج عن اليقظة المفرطة يزيد خطر الإصابة بالاكتئاب كاضطراب مصاحب.
ليسا ممنوعين تماماً لكن يُنصح بتقليلهما بشدة، خاصة بعد الظهر. الكافيين يرفع الكورتيزول ويفاقم الأعراض ويُصعّب النوم.
نعم، أثبتت الدراسات فعاليتها في تنظيم الجهاز العصبي اللاإرادي وتحفيز العصب الحائر، مما يُساعد على تهدئة حالة التأهب المستمرة.
خاتمة: استعادة الهدوء البيولوجي
اليقظة المفرطة ليست عيباً شخصياً ولا ضعفاً في الإرادة. إنها استجابة فسيولوجية طبيعية للجسم البشري خرجت عن سيطرته. الجهاز العصبي الذي صُمم لحمايتك أصبح يُثقل كاهلك، لكن هذا لا يعني أنك محكوم بهذه الحالة للأبد.
لقد تعلمنا في هذا المقال كيف يعمل محور الغدة النخامية-الكظرية، وكيف "تختطف" اللوزة الدماغية قرارات الفص الجبهي، ولماذا يفشل الجهاز العصبي اللاودي في استعادة التوازن. فهم هذه الآليات ليس ترفاً علمياً، بل هو الخطوة الأولى نحو استعادة السيطرة.
العلاجات المتاحة اليوم فعّالة ومُثبتة علمياً. العلاج السلوكي المعرفي، وعلاج التعرض المطول، وتقنية EMDR، وتمارين تنظيم الجهاز العصبي، كلها أدوات قوية في يدك. وإذا لزم الأمر، التدخل الدوائي تحت إشراف طبي يمكن أن يُقدم دعماً إضافياً.
الجهاز العصبي يتمتع بقدرة مذهلة على التعافي وإعادة البناء. المرونة العصبية ليست مجرد مصطلح علمي، بل هي وعد حقيقي بأن التغيير ممكن. كل تمرين تنفس تمارسه، وكل جلسة علاج تحضرها، وكل ليلة تنام فيها بشكل أفضل، تُعيد تشكيل دوائرك العصبية نحو الهدوء والتوازن.
إذا كنت تعاني من أعراض اليقظة المفرطة، فلا تؤجل طلب المساعدة. الخطوة الأولى قد تكون صعبة، لكنها الأهم. تحدث مع طبيب، أو معالج نفسي، أو حتى شخص تثق به. أنت لست وحدك في هذه المعركة، والشفاء ليس حلماً بعيداً.
هل ستتخذ اليوم خطوتك الأولى نحو استعادة سكينتك؟
إذا وجدت هذا المقال مفيداً، شاركه مع من تعتقد أنه قد يستفيد منه. وإذا كانت لديك أسئلة أو تجارب شخصية، لا تتردد في مشاركتها في التعليقات. معاً، يمكننا كسر حاجز الصمت حول الصحة النفسية في عالمنا العربي.
المصادر والمراجع
الدراسات والأوراق البحثية
- Pitman, R. K., et al. (2012). Biological studies of post-traumatic stress disorder. Nature Reviews Neuroscience, 13(11), 769-787. DOI: 10.1038/nrn3339
- دراسة شاملة تشرح الآليات البيولوجية لاضطراب ما بعد الصدمة واليقظة المفرطة.
- Germain, A. (2013). Sleep disturbances as the hallmark of PTSD: where are we now? American Journal of Psychiatry, 170(4), 372-382. DOI: 10.1176/appi.ajp.2012.12040432
- تربط بين اضطرابات النوم واليقظة المفرطة في مرضى الصدمات.
- Bremner, J. D. (2006). Traumatic stress: effects on the brain. Dialogues in Clinical Neuroscience, 8(4), 445-461. DOI: 10.31887/DCNS.2006.8.4/jbremner
- تناقش تأثير التوتر الصادم على بنية الدماغ ووظيفته.
- Kelmendi, B., et al. (2022). Advances in understanding and treating PTSD. Frontiers in Psychiatry, 13, 786839. DOI: 10.3389/fpsyt.2022.786839
- مراجعة حديثة لأحدث التطورات في علاج اضطراب ما بعد الصدمة.
- Nicholson, A. A., et al. (2017). The neurobiology of emotion regulation in posttraumatic stress disorder. Biological Psychiatry, 82(1), 62-74. DOI: 10.1016/j.biopsych.2016.12.026
- تشرح كيف يؤثر اضطراب ما بعد الصدمة على تنظيم العواطف في الدماغ.
- Raskind, M. A., et al. (2018). Trial of Prazosin for post-traumatic stress disorder. New England Journal of Medicine, 378(6), 507-517. DOI: 10.1056/NEJMoa1507598
- دراسة سريرية حول فعالية البرازوسين في علاج أعراض اليقظة المفرطة الليلية.
الجهات الرسمية والمنظمات
- World Health Organization. (2022). Mental health in emergencies. WHO
- إحصائيات عالمية عن الصحة النفسية في مناطق الأزمات.
- American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders (5th ed.). Washington, DC: APA.
- المرجع التشخيصي الرسمي لاضطراب ما بعد الصدمة وأعراض اليقظة المفرطة.
- National Institute of Mental Health (NIMH). (2023). Post-Traumatic Stress Disorder. NIMH
- معلومات موثوقة من المعاهد الوطنية للصحة النفسية الأمريكية.
- U.S. Department of Veterans Affairs. (2023). PTSD: National Center for PTSD. VA
- مركز متخصص في أبحاث وعلاج اضطراب ما بعد الصدمة.
- Centers for Disease Control and Prevention (CDC). (2022). Coping with Stress. CDC
- إرشادات رسمية للتعامل مع التوتر المزمن.
الكتب والموسوعات العلمية
- Van der Kolk, B. (2014). The Body Keeps the Score: Brain, Mind, and Body in the Healing of Trauma. New York: Viking.
- كتاب مرجعي شهير يشرح كيف يُخزّن الجسم الصدمات وكيفية علاجها.
- Porges, S. W. (2011). The Polyvagal Theory: Neurophysiological Foundations of Emotions, Attachment, Communication, and Self-regulation. New York: Norton.
- يشرح نظرية العصب الحائر ودورها في تنظيم الجهاز العصبي.
- Levine, P. A. (2010). In an Unspoken Voice: How the Body Releases Trauma and Restores Goodness. Berkeley: North Atlantic Books.
- كتاب عملي حول العلاج الجسدي للصدمات.
مقالات علمية مبسطة
- Harvard Health Publishing. (2023). Understanding the stress response. Harvard Health
- شرح مبسط لآلية استجابة الجسم للتوتر.
قراءات إضافية مقترحة
للطلاب والباحثين الراغبين في التعمق أكثر في هذا الموضوع، نقترح المصادر التالية:
1. Foa, E. B., Keane, T. M., Friedman, M. J., & Cohen, J. A. (Eds.). (2009). Effective Treatments for PTSD: Practice Guidelines from the International Society for Traumatic Stress Studies (2nd ed.). New York: Guilford Press.
لماذا نقترح عليك قراءته؟ هذا الكتاب يُعَدُّ المرجع الأشمل للإرشادات العلاجية المعتمدة دولياً. يُقدم تحليلاً معمقاً لكل طريقة علاجية مع مستوى الأدلة الداعمة لها.
2. Yehuda, R., & Hoge, C. W. (2016). The meaning of evidence-based treatments for veterans with posttraumatic stress disorder. JAMA Psychiatry, 73(5), 433-434.
لماذا نقترح عليك قراءته؟ مقالة مختصرة لكنها عميقة تناقش التحديات العملية في تطبيق العلاجات المبنية على الأدلة، خاصة مع المحاربين القدامى.
3. Cloitre, M., et al. (2012). Treatment of Complex PTSD: Results of the ISTSS Expert Clinician Survey on Best Practices. Journal of Traumatic Stress, 25(6), 615-627.
لماذا نقترح عليك قراءته؟ يتناول علاج الحالات المعقدة من اضطراب ما بعد الصدمة التي تتضمن صدمات متعددة ومتكررة، وهي الحالات الأكثر شيوعاً في الواقع السريري.
في موسوعة خلية العلمية





