سكري الحمل: الدليل الطبي لحماية الجنين وتجاوز الخطر بأمان
كيف تحمين طفلك من مضاعفات ارتفاع السكر خلال أشهر الحمل؟

سكري الحمل (Gestational Diabetes Mellitus) هو ارتفاع مستوى الغلوكوز في الدم يُكتشف لأول مرة أثناء الحمل، ينتج عن مقاومة الإنسولين بفعل هرمونات المشيمة. يُشخَّص عادةً بين الأسبوعين 24 و28، ويصيب نحو 14% من الحوامل عالمياً. يمكن السيطرة عليه بالتغذية والنشاط البدني أو الإنسولين، ويختفي غالباً بعد الولادة.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصي السكري والغدد الصماء

طبيب عام ومراجع طبي

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
تخيّلي أنكِ خرجتِ للتوّ من عيادة طبيب النساء وأنتِ تحملين ورقة تحليل فيها عبارة “سكر حمل إيجابي”. قلبكِ يخفق، وأول سؤال يدور في ذهنكِ: هل طفلي بخير؟ هل ارتكبتُ خطأً ما؟ لا تلومي نفسكِ. أنتِ لستِ السبب، وهذه الحالة أكثر شيوعاً مما تتصوّرين. لقد أعددنا لكِ في “موسوعة خلية” هذا المرجع الطبي المتكامل ليكون رفيقكِ الآمن من لحظة التشخيص وحتى ما بعد الولادة، بمعلومات مبنية على أحدث الأبحاث ومراجعة فريقنا الطبي المتخصص. ستجدين هنا كل ما تحتاجينه: من فهم ما يحدث داخل جسمكِ، إلى خطة الطعام اليومية، وصولاً إلى اللحظة التي يختفي فيها السكر تماماً.
ما هو سكري الحمل ولماذا يظهر فجأة؟ 🤰
صراع الهرمونات: التفسير الطبي المبسّط
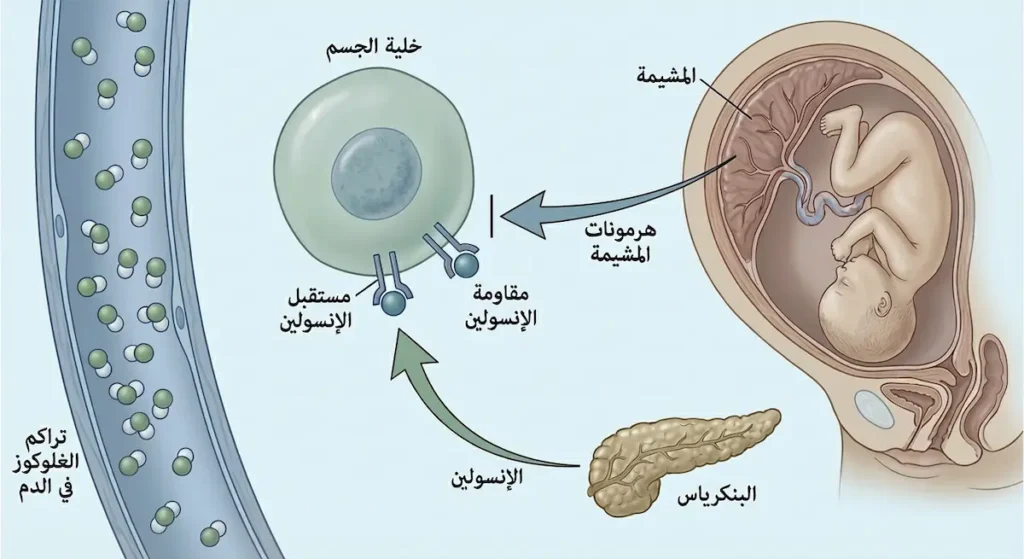
لفهم ما يحدث فعلاً، تصوّري المشهد التالي: البنكرياس (Pancreas) يعمل كمصنع ينتج هرمون الإنسولين (Insulin) المسؤول عن إدخال السكر من الدم إلى خلايا الجسم لاستخدامه كوقود. في الحمل الطبيعي، تقوم المشيمة (Placenta) — ذلك العضو المؤقت العجيب الذي يغذّي جنينكِ — بإفراز هرمونات ضرورية لنمو الطفل، أبرزها هرمون اللاكتوجين المشيمي البشري (Human Placental Lactogen) وهرمون البروجسترون (Progesterone). المشكلة أن هذه الهرمونات نفسها تُعيق عمل الإنسولين في جسم الأم؛ إذ تجعل خلاياها أقل استجابة له، وهو ما يُعرف طبياً بـ “مقاومة الإنسولين” (Insulin Resistance).
في معظم الحالات، يتكيّف بنكرياس الأم بزيادة إنتاج الإنسولين ليعوّض هذه المقاومة. لكن عند بعض النساء، لا يستطيع البنكرياس مواكبة الطلب المتزايد. فيبدأ السكر بالتراكم في الدم بدلاً من دخول الخلايا. هنا بالذات يظهر سكري الحمل. إنه ليس ضعفاً في إرادة الأم ولا نتيجة إفراطها في الحلويات بالضرورة، بل هو خلل فسيولوجي مرتبط بطبيعة الحمل نفسه.
متى يبدأ بالظهور غالباً؟
يطلب معظم أطباء النساء والتوليد إجراء فحص سكري الحمل بين الأسبوع 24 والأسبوع 28 من الحمل. لماذا هذا التوقيت تحديداً؟ لأن هرمونات المشيمة تبلغ ذروتها في هذه الفترة، فتصل مقاومة الإنسولين إلى أعلى مستوياتها. قبل هذا الأسبوع، قد لا تكون الهرمونات مرتفعة بما يكفي لإظهار المشكلة. بالمقابل، هناك حالات تستدعي فحصاً مبكراً في الثلث الأول من الحمل، خصوصاً إذا كانت الأم تعاني من سمنة مفرطة أو لديها تاريخ سابق مع سكري الحمل.
اقرأ أيضاً: مرض السكري: ما هي أسبابه وكيف نتعامل معه؟
هل أنتِ في دائرة الخطر؟ الفئات الأكثر عرضة للإصابة ⚠️
ليست كل حامل معرّضة لسكري الحمل بالدرجة نفسها. هناك عوامل ترفع احتمالية الإصابة بشكل ملحوظ، ومعرفتها مبكراً قد يغيّر مسار الحمل بالكامل. فمن هي المرأة الأكثر عرضة يا ترى؟
إليكِ أبرز عوامل الخطر التي حددتها الجمعية الأمريكية للسكري (American Diabetes Association – ADA):
- الوزن الزائد قبل الحمل: إذا كان مؤشر كتلة الجسم (BMI) أعلى من 25 كغ/م²، فإن خطر الإصابة يرتفع بمقدار الضعف تقريباً.
- التاريخ العائلي: وجود قريب من الدرجة الأولى (أم أو أب أو أخت) مصاب بالسكري من النوع الثاني.
- سكري حمل سابق: من أصيبت في حمل سابق لديها احتمال يتراوح بين 30% و70% لتكرار الإصابة.
- متلازمة تكيّس المبايض (PCOS): لأنها تسبب أصلاً مقاومة للإنسولين حتى خارج الحمل.
- إنجاب طفل بوزن كبير سابقاً: إذا تجاوز وزن المولود 4 كيلوغرامات في حمل سابق.
- العمر فوق 25 سنة: وتزداد الخطورة بشكل واضح بعد سن 35.
- العِرق والخلفية الجغرافية: النساء من أصول عربية وآسيوية وأمريكية لاتينية أكثر عرضة وفقاً لبيانات منظمة الصحة العالمية.
في السعودية تحديداً، أشارت دراسة منشورة في مجلة Saudi Medical Journal عام 2020 إلى أن نسبة الإصابة بسكري الحمل بين السعوديات تتراوح بين 12% و18%، وهي من أعلى النسب إقليمياً. ويُرجَّح أن أسباب ذلك مركّبة: انتشار السمنة، والعوامل الوراثية، وأنماط التغذية الغنية بالكربوهيدرات المكررة.
أعراض سكر الحمل: كيف تكتشفين الإصابة مبكراً؟ 🔍
هنا تكمن المفارقة الصعبة. سكري الحمل في أغلب الحالات “صامت”، أي أنه لا يصدر إنذارات واضحة. معظم النساء لا يشعرن بأي شيء غير طبيعي حتى يأتي التحليل الروتيني ويكشف الحقيقة. وهذا بالذات ما يجعل الفحوصات الدورية أثناء الحمل أمراً لا يمكن التهاون فيه.
ومع ذلك، هناك إشارات قد تظهر عند بعض الحوامل وتستحق الانتباه، رغم أنها تتداخل مع أعراض الحمل العادية: العطش الشديد غير المبرّر الذي لا يزول بالشرب، وكثرة التبول بشكل يفوق المعتاد حتى بمقاييس الحمل (أكثر من 8-10 مرات يومياً)، والإرهاق والخمول المستمر الذي لا يتحسن بالراحة. كما أن بعض النساء يلاحظن تشوّش الرؤية بشكل متقطع أو التهابات فطرية متكررة في المنطقة التناسلية.
إذاً كيف تُميّزين هذه الأعراض عن متاعب الحمل العادية؟ الحقيقة أنه يصعب ذلك بمجرد الإحساس الذاتي. ولهذا السبب، لا يعتمد الأطباء على الأعراض في التشخيص مطلقاً، بل يعتمدون حصرياً على تحليل سكر الحمل المخبري. إن شعرتِ بأي من هذه العلامات بشكل مبالغ فيه، أخبري طبيبتكِ واطلبي تقديم موعد الفحص.
هل سكري الحمل يضر الجنين؟ الجواب الشفاف الذي تستحقينه 👶
هذا هو السؤال الذي يؤرق كل أم تلقّت هذا التشخيص. وأنتِ تستحقين إجابة صريحة وعلمية دون تهويل ولا تهوين. الإجابة المختصرة: نعم، سكري الحمل غير المُسيطَر عليه يمكن أن يؤثر سلباً على الجنين. لكن الخبر الطيّب أن السيطرة على مستويات السكر تُلغي معظم هذه المخاطر تقريباً.
ماذا يحدث حين يرتفع السكر عند الأم؟ (تأثير العملقة – Macrosomia)
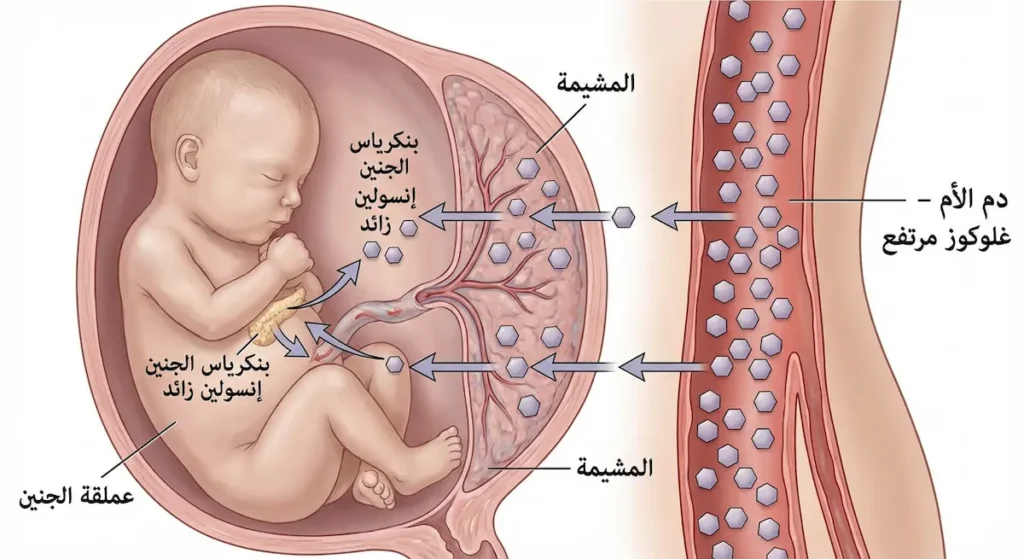
حين ترتفع مستويات الغلوكوز في دم الأم، يعبر هذا السكر الزائد عبر المشيمة إلى دم الجنين. الإنسولين نفسه لا يعبر المشيمة، لكن السكر يفعل. فماذا يحدث بعدها؟ بنكرياس الجنين الصغير يستشعر هذا الفيض السكري ويبدأ بإفراز كميات كبيرة من الإنسولين ليتعامل معه. والإنسولين — بالإضافة لوظيفته في خفض السكر — يعمل كهرمون نمو. هذا الإنسولين الزائد في جسم الجنين يُحوّل السكر الفائض إلى دهون ويزيد وزن الطفل بشكل غير طبيعي.
لنأخذ مثالاً تطبيقياً واقعياً: سارة، حامل في الأسبوع 30، شُخّصت بسكري الحمل لكنها لم تلتزم بالنظام الغذائي ظنّاً منها أن الأمر بسيط. كانت تأكل أرزاً أبيض وعصائر محلّاة يومياً. في الأسبوع 36، أظهر السونار أن وزن الجنين تجاوز 4.5 كيلوغرام. اضطر الأطباء لإجراء ولادة قيصرية مبكّرة لتجنب مضاعفات الولادة الطبيعية مثل عسر الولادة الكتفي (Shoulder Dystocia)، وهي حالة خطيرة يعلق فيها كتف الجنين خلف عظم العانة أثناء المرور عبر قناة الولادة. بالمقابل، زميلتها نورة التي شُخّصت في الأسبوع نفسه التزمت بخطة التغذية وقياس السكر أربع مرات يومياً، فولدت طبيعياً طفلاً بوزن 3.2 كيلوغرام دون أي مضاعفات.
مضاعفات ما بعد الولادة للطفل
متى يكون سكر الحمل خطراً على الجنين بعد الولادة مباشرة؟ حين يولد الطفل ويُقطع الحبل السري، ينقطع فجأة مصدر السكر الزائد القادم من الأم. لكن بنكرياس المولود ما زال يضخّ إنسوليناً بكميات عالية لأنه “اعتاد” على ذلك طوال أشهر. النتيجة: هبوط سكر مفاجئ عند المولود (Neonatal Hypoglycemia) خلال الساعات الأولى بعد الولادة. لهذا السبب، يقوم فريق حديثي الولادة بفحص سكر الطفل بشكل متكرر وإطعامه مبكراً.
من المضاعفات الأخرى المحتملة: اليرقان الوليدي أو ما يُعرف شعبياً بـ “الصفار” (Neonatal Jaundice)، ومشكلات التنفس عند الولادة المبكرة بسبب عدم اكتمال نضج الرئتين. كما أن الدراسات الحديثة أظهرت أن الأطفال المولودين لأمهات مصابات بسكري الحمل غير المُسيطَر عليه لديهم خطر أعلى للإصابة بالسمنة ومقاومة الإنسولين في مرحلة الطفولة والمراهقة.
اقرأ أيضاً: طب الأطفال (Pediatrics): التخصص، الأمراض، والرعاية
تحليل سكر الحمل (OGTT): كيف تقرأين أرقامكِ؟ 🩸

فحص تحمّل الغلوكوز الفموي (Oral Glucose Tolerance Test – OGTT) هو المعيار الذهبي لتشخيص سكري الحمل في أغلب بروتوكولات العالم. وهو ليس معقداً كما يبدو من اسمه. فكيف يتم إجراؤه؟
تذهب الحامل إلى المختبر صائمة (8-10 ساعات). يُسحب عيّنة دم لقياس سكر الصيام أولاً. ثم تشرب محلولاً سكرياً مركّزاً يحتوي على 75 غراماً من الغلوكوز (في الطريقة المعتمدة عالمياً) أو 100 غرام (في الطريقة الأمريكية التقليدية). بعدها تُسحب عينات دم على فترات: بعد ساعة واحدة ثم بعد ساعتين (وأحياناً بعد ثلاث ساعات في الطريقة ذات الخطوتين).
المعدل الطبيعي لسكر الحمل: أرقام يجب أن تحفظيها
أرقام الحوامل أكثر صرامة من أرقام الشخص العادي. بمعنى أن ما يُعتبر “طبيعياً” لغير الحامل قد يكون “مرتفعاً” بمقاييس الحمل. وفقاً لمعايير الجمعية الدولية لمجموعات دراسة داء السكري في الحمل (IADPSG):
أما وفقاً للمعايير الأمريكية التقليدية (Carpenter-Coustan)، والتي لا تزال مستخدمة في بعض مستشفيات الخليج:
- سكر الصيام: أقل من 95 مغ/دل.
- بعد ساعة: أقل من 180 مغ/دل.
- بعد ساعتين: أقل من 155 مغ/دل.
- بعد ثلاث ساعات: أقل من 140 مغ/دل.
يُشخَّص سكري الحمل إذا ارتفعت قيمة واحدة أو أكثر من هذه القيم عن الحدود المذكورة. الجدير بالذكر أن تحليل السكر التراكمي (HbA1c) لا يُعتمد عليه كمعيار أساسي لتشخيص سكري الحمل؛ لأن التغيّرات الفسيولوجية في حجم الدم وتجدد كريات الدم الحمراء أثناء الحمل تجعل نتائجه أقل دقة.
خطة النجاة: كيف يُعالَج سكري الحمل بأمان؟ 🛡️
الخط الأول: التغذية والنشاط البدني
هنا الخبر السارّ الذي لا بد أن تسمعيه: بين 70% و85% من حالات سكري الحمل يمكن التحكم بها بالكامل عبر تعديل نوعية الأكل وممارسة نشاط بدني خفيف، دون الحاجة لأي دواء. هذه ليست مبالغة، بل هو ما تؤكده بيانات الكلية الأمريكية لأطباء النساء والتوليد (ACOG) والجمعية الأمريكية للسكري (ADA).
المشي المنتظم لمدة 20 إلى 30 دقيقة بعد الوجبات الرئيسة يخفض سكر الدم بعد الأكل بشكل ملحوظ. كيف؟ لأن العضلات العاملة تسحب الغلوكوز من الدم وتستخدمه كوقود دون الحاجة لكميات كبيرة من الإنسولين. أثبتت دراسة منشورة في مجلة Diabetes Care عام 2019 أن المشي بعد الأكل بـ 15 دقيقة يُخفّض ذروة سكر الدم بعد الوجبة بنسبة تصل إلى 25% مقارنة بالجلوس.
الخط الثاني: الإنسولين الآمن للحامل
إذا لم تنجح التغذية والنشاط البدني في إبقاء الأرقام ضمن الحدود المطلوبة بعد أسبوعين إلى ثلاثة أسابيع من المحاولة، فإن الطبيب سيقترح الإنسولين (Insulin). وهنا تأتي مخاوف كثير من الأمهات. هل سيضر الإنسولين طفلي؟
الإجابة الواضحة: لا. الإنسولين جزيء بروتيني كبير الحجم لا يعبر المشيمة مطلقاً. هذا يعني أنه يعمل فقط في جسم الأم لتنظيم سكرها، دون أن يصل للجنين بأي شكل. الإنسولين يُعَدُّ الخيار الدوائي الأكثر أماناً وخبرة سريرية للحوامل.
أما بالنسبة للأقراص الفموية مثل الميتفورمين (Metformin) أو الغليبنكلاميد (Glibenclamide/Glyburide)، فهي تُستخدم في بعض البروتوكولات تحت إشراف طبي دقيق، لكنها ليست الخيار الأول في كثير من المراكز لأنها تعبر المشيمة بدرجات متفاوتة. وعليه فإن القرار يبقى دائماً بين الحامل وطبيبها المعالج.
اقرأ أيضاً: أدوية السكري: كيف تعمل وما الفرق بين أنواعها المختلفة؟
الممنوع والمسموح: ما ملامح النظام الغذائي لمريضة سكر الحمل؟ 🥗

التغذية هي حجر الزاوية في علاج سكري الحمل. ليس المطلوب “حرمان” الأم من الطعام أو تقليل السعرات بشكل قاسٍ — فهي تحتاج إلى تغذية كافية لنمو جنينها — بل المطلوب هو “إعادة هندسة” نوعية الطعام وتوقيته.
المبدأ الأساسي بسيط: إبطاء وصول السكر إلى الدم. كيف؟ باختيار الكربوهيدرات المعقّدة (Complex Carbohydrates) بدلاً من البسيطة، وإقران كل وجبة بالبروتين والدهون الصحية. البروتين يُبطئ عملية هضم الكربوهيدرات فيمنع “القفزة السكرية” المفاجئة بعد الأكل.
الأطعمة المسموح بها والمشجّع عليها تشمل: الخبز الأسمر أو خبز الحبوب الكاملة بكميات محسوبة، الخضروات الورقية والملوّنة بكميات مفتوحة، البروتينات الخالية من الدهون المشبّعة (دجاج مشوي، سمك، بيض، بقوليات)، المكسّرات النيئة غير المملّحة بكميات معتدلة، ومنتجات الألبان قليلة الدسم. أما الأطعمة التي يجب تقليلها أو تجنّبها: الأرز الأبيض بكميات كبيرة، العصائر المحلّاة والمشروبات الغازية، الحلويات والمعجّنات المصنوعة من الدقيق الأبيض والسكر، والتمر بكميات كبيرة (يُسمح بتمرة أو اثنتين كحدّ أقصى يومياً ويُفضل مع مصدر بروتين).
جدول أكل مبسّط ليوم واحد لمريضة سكر الحمل
لتقريب الصورة عملياً، إليكِ نموذجاً ليوم غذائي متوازن:
هذا النموذج ليس قالباً ثابتاً، بل مرشداً يمكن تعديله حسب ذوق الأم وتوصيات أخصائية التغذية. النقطة الجوهرية هي: لا تتركي فترات طويلة دون أكل (أكثر من 3-4 ساعات)؛ لأن الصيام المطوّل يرفع سكر الصيام صباحاً بسبب استجابة الكبد الهرمونية.
اقرأ أيضاً: جدول غذاء مرضى السكري: ماذا تأكل وماذا تتجنب لحياة أكثر توازناً؟
المراقبة الذاتية: كيف تقيسين سكركِ في المنزل؟

بعد التشخيص، سيطلب منكِ الطبيب على الأرجح قياس سكر الدم في المنزل عدة مرات يومياً باستخدام جهاز الوخز (Glucometer). هذه الخطوة ليست ترفاً بل ضرورة؛ إذ تُعطيكِ أنتِ والطبيب صورة يومية دقيقة عن مدى استجابة جسمكِ للطعام.
التوقيتات المطلوبة للقياس عادة: مرة عند الاستيقاظ صباحاً (صائمة)، ومرة بعد كل وجبة رئيسة بساعة أو ساعتين (حسب تعليمات الطبيب). الأرقام المستهدفة للحوامل أثناء المراقبة الذاتية وفقاً لتوصيات ADA لعام 2024 هي: سكر الصيام أقل من 95 مغ/دل، وبعد ساعة من الأكل أقل من 140 مغ/دل، وبعد ساعتين من الأكل أقل من 120 مغ/دل.
سجّلي قراءاتكِ في دفتر أو تطبيق هاتفي مخصص. لاحظي أنماطاً: هل يرتفع السكر دائماً بعد وجبة معيّنة؟ هل يرتفع صباحاً رغم عدم تناول أي شيء ليلاً؟ (ظاهرة “فجر” الكبد/Dawn Phenomenon). هذه البيانات تساعد الطبيب كثيراً في ضبط خطة العلاج. كثير من السيدات في السعودية يستخدمن تطبيقات مثل “MySugr” أو ببساطة جدول في ملاحظات الجوال، وكلاهما يفي بالغرض.
المخاوف الشائعة عند الحوامل السعوديات: هل الإنسولين “إدمان”؟
في الواقع العربي، وبالأخص في السعودية ودول الخليج، هناك مخاوف ثقافية شائعة تحتاج إلى تفنيد علمي صريح. من أكثر المفاهيم الخاطئة انتشاراً:
“الإنسولين يسبب الإدمان ولن أستطيع التوقف عنه.” هذا غير صحيح إطلاقاً. الإنسولين المستخدم في سكري الحمل يُوقف عادةً فور الولادة أو بعدها بساعات قليلة. لا يوجد أي تأثير إدماني للإنسولين من الناحية الكيميائية.
“لو اتّبعت حمية قاسية بلا أكل تقريباً، سيختفي السكر.” على النقيض من ذلك، الحمية القاسية خطيرة على الحامل والجنين معاً. تقليل السعرات بشكل حاد يؤدي إلى تكوّن أجسام كيتونية (Ketones) قد تضر بنمو دماغ الجنين. المطلوب ليس تجويع الأم بل إعادة تنظيم وجباتها.
“التمر والعسل ‘طبيعيان’ فلا يرفعان السكر.” هذا اعتقاد شائع لكنه مغلوط. التمر والعسل يحتويان على تركيزات عالية جداً من السكريات البسيطة (الغلوكوز والفروكتوز) ويرفعان سكر الدم بسرعة كبيرة. يمكن تناول تمرة واحدة مع مصدر بروتين، لكن الإفراط فيهما ممنوع أثناء سكري الحمل.
دور الرياضة أثناء الحمل: هل هي آمنة حقاً مع سكري الحمل؟

سؤال وجيه تطرحه كثير من الأمهات. والإجابة: ليست آمنة فحسب، بل هي جزء أساسي من العلاج. التمارين الرياضية المعتدلة تحسّن حساسية الخلايا للإنسولين بشكل مباشر وفوري. النشاط البدني الموصى به يشمل المشي السريع (Brisk Walking) لمدة 30 دقيقة يومياً أو 150 دقيقة أسبوعياً، والسباحة، واليوغا الخفيفة المصممة للحوامل. كما أن تمارين المقاومة الخفيفة بوزن الجسم (مثل القرفصاء الخفيفة) مفيدة أيضاً.
من ناحية أخرى، هناك حالات يُمنع فيها النشاط البدني: إذا كانت الحامل مهددة بالولادة المبكرة، أو لديها مشيمة منزاحة (Placenta Previa)، أو نزيف مهبلي. لذا يجب الحصول على موافقة الطبيب قبل بدء أي برنامج رياضي. أفضل وقت للمشي هو بعد الوجبات بـ 15 إلى 20 دقيقة، لأن هذا التوقيت يُطابق ذروة ارتفاع السكر ويساعد العضلات على امتصاصه.
العلاقة بين سكري الحمل والولادة: هل ستكون قيصرية حتماً؟
ليس بالضرورة. سكري الحمل بحد ذاته ليس مؤشراً للولادة القيصرية. العامل الحاسم هو حجم الجنين ومدى السيطرة على مستويات السكر. إذا كان وزن الجنين المقدّر ضمن الحدود الطبيعية (أقل من 4 كغ) والسكر مضبوط، فإن الولادة الطبيعية تظل الخيار الأول والمفضّل.
لكن في حالات “العملقة” (Macrosomia) التي يتجاوز فيها وزن الجنين المقدّر 4.5 كيلوغرام، يميل كثير من الأطباء للتوصية بالقيصرية لتجنب مخاطر عسر الولادة الكتفي. كذلك قد يقترح الطبيب تحريض الولادة (Induction) بين الأسبوعين 38 و39 إذا كان السكر صعب الضبط أو الجنين كبيراً. هذا القرار يختلف من حالة لأخرى ولا توجد وصفة واحدة تناسب الجميع.
بالنسبة لمن تستخدم الإنسولين: عادةً ما يُوقف الإنسولين فور بدء الولادة أو العملية القيصرية، ويُراقب السكر خلال المخاض. معظم النساء لا يحتجن لأي علاج بعد خروج المشيمة مباشرة.
اقرأ أيضاً: صيام الحامل في رمضان: الدليل العلمي الكامل لسلامتكِ وسلامة جنينكِ
ما بعد الولادة: متى يختفي سكر الحمل نهائياً؟ ⏳
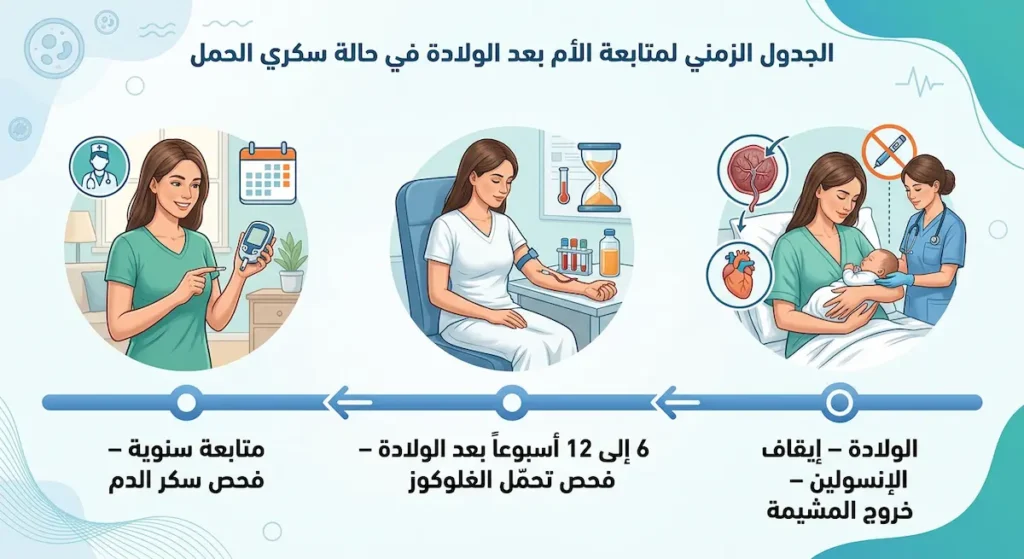
اللحظة التي تنتظرها كل أم مصابة بسكري الحمل. في الغالبية العظمى من الحالات — نحو 90% — تعود مستويات السكر إلى معدلاتها الطبيعية خلال ساعات إلى أيام قليلة بعد الولادة. السبب واضح: المشيمة التي كانت تُفرز هرمونات مقاومة الإنسولين خرجت من الجسم، فزال السبب.
فحص ما بعد الولادة: لماذا لا يجب تجاهله؟
توصي جميع المنظمات الطبية الكبرى (ADA, ACOG, WHO) بإجراء فحص تحمّل الغلوكوز (OGTT بـ 75 غ) بين الأسبوع 6 والأسبوع 12 بعد الولادة. هذا الفحص ليس ترفاً. الهدف منه التأكد أن السكر فعلاً عاد لطبيعته وأن الأم ليست مصابة بالسكري من النوع الثاني الذي كان “مختبئاً” خلف أعراض الحمل. بعض النساء يُكتشف عندهن استمرار الخلل بعد الولادة، مما يعني أن المشكلة أعمق من هرمونات المشيمة وحدها.
علامات الشفاء من سكري الحمل بعد الولادة تشمل: عودة سكر الصيام إلى أقل من 100 مغ/دل، وعودة سكر ما بعد الأكل إلى المعدل الطبيعي، ونتيجة OGTT سليمة بالكامل.
هل يعود السكري مستقبلاً؟ الوقاية من النوع الثاني
هذه نقطة يغفل عنها كثيرون. الإصابة بسكري الحمل تُعَدُّ “جرس إنذار” مبكراً. الأبحاث واضحة: المرأة التي أُصيبت بسكري الحمل لديها خطر أعلى بـ 7 إلى 10 أضعاف للإصابة بالسكري من النوع الثاني (Type 2 Diabetes) خلال السنوات العشر إلى العشرين التالية مقارنة بمن لم تُصَب.
لكن هذا ليس حكماً محتوماً. فقد أثبتت دراسة كبرى نُشرت في The Lancet Diabetes & Endocrinology عام 2020 أن تعديل نمط الحياة — بما يشمل الحفاظ على وزن صحي، وممارسة الرياضة بانتظام، واتباع نظام غذائي متوازن — يُقلّل خطر تحوّل سكري الحمل إلى النوع الثاني بنسبة تصل إلى 58%.
وعليه فإن التوصية واضحة: بعد الولادة وتأكّد زوال سكري الحمل، يجب إعادة فحص السكر مرة سنوياً على الأقل، والحفاظ على وزن صحي، والاستمرار في النشاط البدني المنتظم. هذه الخطوات ليست فقط للوقاية من السكري، بل لصحة الأم الشاملة ولاستعدادها لأي حمل مقبل.
اقرأ أيضاً: هل يسبب السكري ارتفاع الضغط؟ وكيف تكسر هذه الحلقة المفرغة الخطيرة؟
التطورات الحديثة: ما الجديد في عالم سكري الحمل حتى 2025؟
الأبحاث لا تتوقف. من أبرز التطورات التي تستحق الذكر:
أجهزة المراقبة المستمرة للغلوكوز (CGM): بدلاً من وخز الإصبع عدة مرات يومياً، أصبحت بعض المراكز الطبية المتقدمة (بما فيها عدة مستشفيات في الرياض وجدة) تُتيح للحوامل استخدام مستشعرات صغيرة تُلصق على الذراع وتقيس السكر كل بضع دقائق. نتائج دراسة CONCEPTT ودراسات لاحقة حتى 2024 أظهرت أن هذه التقنية تحسّن السيطرة على السكر وتقلّل وقت الارتفاعات بشكل ملحوظ مقارنة بالوخز التقليدي.
فحوصات تنبؤية مبكرة: يعمل باحثون في عدة جامعات أوروبية وأمريكية على تطوير فحوصات دم في الثلث الأول من الحمل (قبل الأسبوع 12) يمكنها التنبؤ بمن ستُصاب بسكري الحمل لاحقاً، مما يُتيح التدخل الوقائي المبكر. نتائج أولية واعدة نُشرت في Nature Medicine عام 2023 أظهرت دقة تنبؤية تجاوزت 75%.
دور الميكروبيوم (Gut Microbiome): أبحاث حديثة تربط بين تنوع بكتيريا الأمعاء ومقاومة الإنسولين أثناء الحمل. هذا المجال لا يزال في مراحله البحثية، لكنه قد يفتح أبواباً لعلاجات مبتكرة مستقبلاً تعتمد على البروبيوتيك (Probiotics) المُوجّه.
اقرأ أيضاً: القدم السكري: العلامات التحذيرية المبكرة وطرق النجاة من البتر
كلمة أخيرة: ما بعد التشخيص ليست نهاية القصة
إن كنتِ قد وصلتِ إلى هذا السطر، فأنتِ بالفعل أمّ مسؤولة تسعى لفهم ما يحدث في جسمها لحماية طفلها. سكري الحمل ليس حكماً بالخطر، بل هو تحدٍّ مؤقت يمكن تجاوزه بنجاح تام حين تتسلّح الأم بالمعرفة وتلتزم بالمتابعة الطبية. الغالبية الساحقة من النساء المصابات بسكري الحمل يلدن أطفالاً أصحاء أقوياء. المفتاح ببساطة: لا تتجاهلي الأرقام، لا تخافي من الإنسولين إن احتجتِ إليه، واجعلي طبق طعامكِ حليفكِ الأول في هذه المعركة الصغيرة.
وبعد الولادة، لا تنسي نفسكِ. فحص ما بعد الولادة ليس اختيارياً. وصحتكِ المستقبلية تستحق أن تستثمري فيها اليوم.
إذا وجدتِ في هذا المقال ما أفادكِ أو أجاب عن تساؤلاتكِ، شاركيه مع صديقة حامل قد تحتاج هذه المعلومات. ولا تترددي في استشارة طبيبكِ المعالج لأي قرار علاجي يخصّ حالتكِ، فكل حمل فريد وكل جسم يستجيب بطريقة مختلفة.
هل أجريتِ فحص سكر الحمل الروتيني بين الأسبوعين 24 و28؟ إن لم تفعلي بعد، فهذا هو الوقت المناسب لحجز موعدكِ.
الأسئلة الشائعة
المراجع والمصادر
الدراسات والأوراق البحثية
- HAPO Study Cooperative Research Group. (2008). Hyperglycemia and adverse pregnancy outcomes. New England Journal of Medicine, 358(19), 1991-2002.
DOI: 10.1056/NEJMoa0707943
الدراسة الأشهر عالمياً في إثبات العلاقة بين ارتفاع سكر الحامل ومضاعفات الجنين. - McIntyre, H. D., et al. (2019). Gestational diabetes mellitus. Nature Reviews Disease Primers, 5(1), 47.
DOI: 10.1038/s41572-019-0098-8
مراجعة شاملة لآليات سكري الحمل وتشخيصه وعلاجه. - Vounzoulaki, E., et al. (2020). Progression to type 2 diabetes in women with a known history of gestational diabetes. The BMJ, 369, m1361.
DOI: 10.1136/bmj.m1361
دراسة كبرى أثبتت ارتفاع خطر النوع الثاني بعد سكري الحمل. - Crowther, C. A., et al. (2005). Effect of treatment of gestational diabetes mellitus on pregnancy outcomes. New England Journal of Medicine, 352(24), 2477-2486.
DOI: 10.1056/NEJMoa042973
دراسة ACHOIS التي أثبتت أن علاج سكري الحمل يُحسّن نتائج الحمل بشكل كبير. - Sweeting, A., et al. (2022). A clinical update on gestational diabetes mellitus. The Lancet Diabetes & Endocrinology, 10(5), 339-351.
DOI: 10.1016/S2213-8587(22)00070-5
تحديث سريري حديث من مجلة اللانست حول أحدث بروتوكولات التشخيص والعلاج. - Muche, A. A., et al. (2019). Effects of gestational diabetes mellitus on risk of adverse maternal outcomes. BMC Pregnancy and Childbirth, 19(1), 253.
DOI: 10.1186/s12884-019-2192-y
دراسة حول تأثير سكري الحمل على صحة الأم ومضاعفاتها.
الجهات الرسمية والمنظمات
- American Diabetes Association. (2024). Standards of Care in Diabetes — 2024. Diabetes Care, 47(Supplement 1).
https://diabetesjournals.org/care/issue/47/Supplement_1
المرجع السنوي الأشمل لمعايير رعاية السكري بما فيها سكري الحمل. - World Health Organization. (2013; updated 2020). Diagnostic criteria and classification of hyperglycaemia first detected in pregnancy.
https://www.who.int/publications/i/item/WHO-NMH-MND-13.2
معايير منظمة الصحة العالمية لتشخيص سكري الحمل. - American College of Obstetricians and Gynecologists (ACOG). (2018; reaffirmed 2023). Practice Bulletin No. 190: Gestational Diabetes Mellitus.
https://www.acog.org/clinical/clinical-guidance/practice-bulletin/articles/2018/02/gestational-diabetes-mellitus
الإرشادات الرسمية للكلية الأمريكية لأطباء النساء والتوليد. - National Institute for Health and Care Excellence (NICE). (2020). Diabetes in pregnancy: management from preconception to the postnatal period. NG3.
https://www.nice.org.uk/guidance/ng3
إرشادات بريطانية شاملة لإدارة السكري أثناء الحمل. - Centers for Disease Control and Prevention (CDC). (2023). Gestational Diabetes.
https://www.cdc.gov/diabetes/basics/gestational.html
صفحة مركز مكافحة الأمراض الأمريكي حول سكري الحمل.
الكتب والموسوعات العلمية
- Coustan, D. R. (2013). Medical Management of Pregnancy Complicated by Diabetes (5th ed.). American Diabetes Association.
كتاب مرجعي متخصص في إدارة الحمل المصحوب بالسكري. - Hod, M., et al. (Eds.). (2020). Textbook of Diabetes and Pregnancy (3rd ed.). CRC Press.
DOI: 10.1201/9780429461781
الكتاب الأكاديمي الأشمل عالمياً حول العلاقة بين السكري والحمل. - DeFronzo, R. A., et al. (Eds.). (2015). International Textbook of Diabetes Mellitus (4th ed.). Wiley-Blackwell.
موسوعة شاملة في علم السكري تتضمن فصولاً مفصّلة عن سكري الحمل.
مقال علمي مبسّط
- Catalano, P. M. (2014). Trying to understand gestational diabetes. Diabetic Medicine, 31(3), 273-281.
DOI: 10.1111/dme.12381
مقال مراجعة يُبسّط الآليات المعقدة لسكري الحمل بأسلوب واضح.
قراءات إضافية ومصادر للتوسع
1. Buchanan, T. A., Xiang, A. H., & Page, K. A. (2012). Gestational diabetes mellitus: risks and management during and after pregnancy. Nature Reviews Endocrinology, 8(11), 639-649.
DOI: 10.1038/nrendo.2012.96
لماذا نقترح عليك قراءته؟ هذه المراجعة من مجلة Nature تُقدّم فهماً عميقاً لما يحدث فسيولوجياً أثناء سكري الحمل وبعده، وهي مرجع أساسي لكل طالب طب أو باحث يريد فهم الآليات الهرمونية بتفصيل أكبر مما ورد في مقالنا.
2. Plows, J. F., et al. (2018). The Pathophysiology of Gestational Diabetes Mellitus. International Journal of Molecular Sciences, 19(11), 3342.
DOI: 10.3390/ijms19113342
لماذا نقترح عليك قراءته؟ ورقة بحثية مفتوحة المصدر (Open Access) تشرح الفيزيولوجيا المرضية لسكري الحمل بشكل تفصيلي مع رسوم بيانية توضيحية ممتازة، مناسبة لطلاب الطب والتغذية العلاجية.
3. Farrar, D., et al. (2017). Treatments for gestational diabetes: a systematic review and meta-analysis. BMJ Open, 7(6), e015557.
DOI: 10.1136/bmjopen-2016-015557
لماذا نقترح عليك قراءته؟ مراجعة منهجية (Systematic Review) ضخمة تقارن بين خيارات العلاج المختلفة لسكري الحمل (تغذية، إنسولين، ميتفورمين) بالأرقام والبيانات الإحصائية، وهي مثالية لمن يريد الاطلاع على “الصورة الكبرى” للعلاج القائم على الأدلة.
مقالات ذات صلة قد تهمكِ:
- ارتفاع الأدرينالين وهبوط السكر: لماذا ترتجف يداك رغم أنك لست جائعاً؟
- الألياف الغذائية: ما أهميتها لصحتك وكيف تحصل عليها؟
- ارتفاع ضغط الدم (Hypertension): الأسباب، الأعراض، والعلاج
- أمراض القلب: ما الذي يجب أن تعرفه لحماية قلبك؟
- علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
توصي بفحص جميع الحوامل بين الأسبوعين 24-28 باستخدام OGTT. الهدف العلاجي: صيام أقل من 95 mg/dL، وبعد ساعة أقل من 140 mg/dL.
📎 رابط البروتوكول الرسمي
يوصي باستخدام الميتفورمين كخيار بديل إذا رفضت المريضة الإنسولين، مع مراقبة دقيقة لنمو الجنين بالسونار كل 4 أسابيع.
📎 رابط البروتوكول الرسمي
تتبنى معايير IADPSG للتشخيص (75 غ غلوكوز)، وتوصي بإحالة جميع مريضات سكري الحمل اللواتي يحتجن إنسولين إلى عيادة الحمل عالي الخطورة.
📎 موقع وزارة الصحة السعودية
تعتمد بروتوكول الخطوة الواحدة (One-Step) لفحص سكري الحمل بـ 75 غ غلوكوز، وتُلزم بمتابعة ما بعد الولادة خلال 6-12 أسبوعاً.
📎 موقع وزارة الصحة ووقاية المجتمع الإماراتية