سرطان الخلايا الحرشوفية (SCC): الدليل الشامل للأعراض والتشخيص والعلاج
هل تعرف الفرق بينه وبين الأنواع الأخرى من سرطان الجلد؟

سرطان الخلايا الحرشوفية هو ورم خبيث ينشأ من الخلايا المسطحة الرقيقة المبطنة للطبقة الخارجية من الجلد (البشرة). يحتل المرتبة الثانية بين أكثر سرطانات الجلد شيوعاً بعد سرطان الخلايا القاعدية (Basal Cell Carcinoma). ينتج غالباً عن التعرض التراكمي للأشعة فوق البنفسجية، ويُصيب المناطق المكشوفة كالوجه واليدين. تتجاوز نسبة الشفاء من سرطان الخلايا الحرشوفية 95% عند اكتشافه مبكراً.
هيئة التحرير العلمية · آخر تحديث: مارس 2026 · تواصل معنا
هل لاحظت يوماً بقعة خشنة على وجهك أو يدك لا تختفي مهما وضعت عليها من كريمات؟ أو ربما قرحة صغيرة على شفتك ظلت تنزف وتلتئم ثم تعود من جديد لأسابيع؟ كثيرون يتجاهلون هذه العلامات ظناً منهم أنها مجرد جفاف جلدي أو أثر لحرق شمسي قديم. لكن الحقيقة أن هذه العلامات قد تكون الإنذار الأول لسرطان الجلد الحرشفي. في هذا المقال ستجد كل ما تحتاج معرفته — من الأعراض الدقيقة إلى أحدث أساليب العلاج — بلغة واضحة تجعلك قادراً على اتخاذ القرار الصحيح في الوقت المناسب.
ما هي الخلايا الحرشوفية وأين توجد في جسمك؟
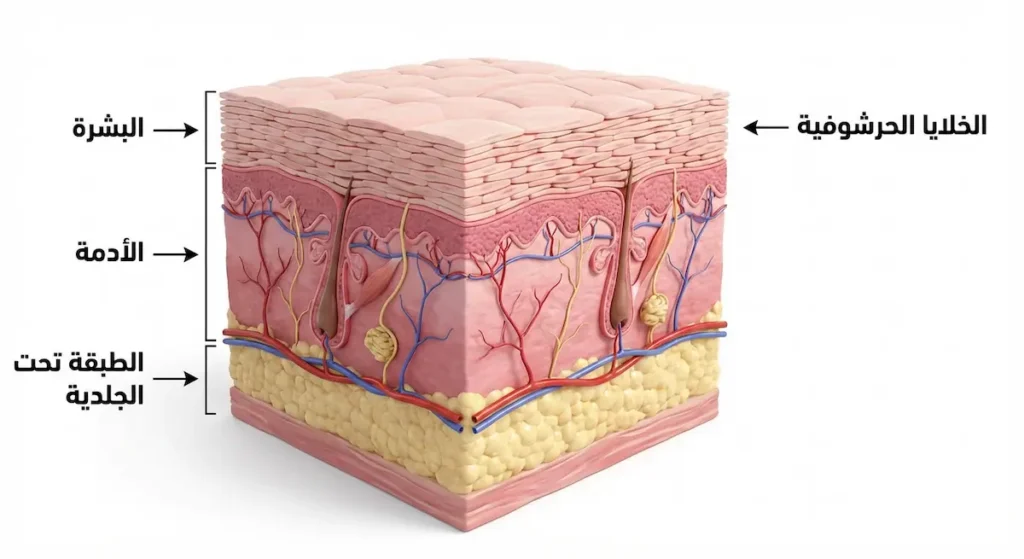
لفهم سرطان الخلايا الحرشوفية، علينا أولاً أن نفهم المكان الذي ينشأ فيه. يتكون الجلد البشري من ثلاث طبقات رئيسة: البشرة (Epidermis) في الأعلى، ثم الأدمة (Dermis) في الوسط، وأخيراً الطبقة تحت الجلدية (Hypodermis) في العمق. البشرة نفسها ليست طبقة واحدة بل تتألف من عدة مستويات خلوية متراصة.
الخلايا الحرشوفية — وتُسمى أيضاً الخلايا الحرشفية أو الخلايا الرصفية المسطحة (Squamous Cells) — تشكّل الجزء الأكبر من البشرة. تبدو تحت المجهر مسطحة كقطع البلاط المتراصة فوق بعضها. وظيفتها الأساسة هي تشكيل حاجز واقٍ يحمي الأنسجة الداخلية من البكتيريا والمواد الكيميائية والأشعة. هذه الخلايا تتجدد باستمرار؛ إذ تنشأ خلايا جديدة في الطبقات العميقة وتصعد تدريجياً نحو السطح لتحل محل الخلايا الميتة التي تتساقط.
لكن ماذا يحدث حين يختل هذا النظام المنضبط؟ حين تتعرض المادة الوراثية (DNA) داخل هذه الخلايا لأضرار متكررة — خاصة من الأشعة فوق البنفسجية — قد تفقد الخلية قدرتها على التحكم في انقسامها. تبدأ بالتكاثر بلا ضابط، وتتراكم لتكوّن كتلة ورمية. هذا هو جوهر ما يحدث في الورم الحرشفي.
الخلايا الحرشوفية لا توجد في الجلد فقط. إنها تبطن أيضاً الفم والحلق والمريء والرئتين وعنق الرحم والمثانة. ولهذا السبب يمكن أن يظهر سرطان الخلايا الحرشوفية في أعضاء داخلية متعددة وليس في الجلد فحسب.
اقرأ أيضاً: علم التشريح (Anatomy): دراسة بنية الكائنات الحية
ما هو سرطان الخلايا الحرشوفية (Squamous Cell Carcinoma) بالتحديد؟
سرطان الخلايا الحرشوفية هو نمو خبيث غير منضبط ينشأ من الخلايا الحرشفية في البشرة أو الأغشية المخاطية. يُعرف اختصاراً بـ SCC، ويمثل نحو 20% من جميع حالات سرطان الجلد عالمياً وفقاً لإحصائيات جمعية السرطان الأمريكية (ACS) لعام 2024. وبهذا يكون ثاني أكثر أنواع سرطان الجلد شيوعاً بعد سرطان الخلايا القاعدية.
الأرقام العالمية تستحق التوقف عندها. تُشخَّص سنوياً أكثر من 1.8 مليون حالة جديدة من سرطان الخلايا الحرشوفية في الجلد حول العالم. في الولايات المتحدة وحدها، يُسجَّل ما يقارب 1.8 مليون حالة سنوياً وفقاً لمؤسسة سرطان الجلد (Skin Cancer Foundation). أما في المملكة العربية السعودية، فإن سرطان الجلد بأنواعه يحتل مراتب متقدمة ضمن قائمة الأورام الأكثر شيوعاً، وتشير بيانات السجل الوطني السعودي للأورام إلى ارتفاع ملحوظ في معدلات الإصابة خلال العقد الأخير. ويرتبط هذا الارتفاع جزئياً بشدة الأشعة الشمسية في المنطقة وقلة الوعي باستخدام واقيات الشمس.
الورم الخبيث الحرشفي يتميز عن سرطان الخلايا القاعدية بأنه أكثر عدوانية نسبياً. فبينما نادراً ما ينتشر سرطان الخلايا القاعدية إلى أعضاء أخرى، فإن سرطان الخلايا الحرشوفية في الجلد قد ينتقل إلى العقد اللمفاوية القريبة أو إلى أعضاء بعيدة إذا أُهمل دون علاج. ومع ذلك — وهذه نقطة مهمة جداً — فإن الغالبية العظمى من الحالات تُشفى تماماً عند التشخيص المبكر.
اقرأ أيضاً: الورم الحميد: دليلك الطبي الشامل للفهم والعلاج
ما الأسباب الخفية وعوامل الخطر التي تجعلك أكثر عرضة للإصابة؟

لا ينشأ ورم الخلايا الحرشفية من فراغ. هناك عوامل متعددة تتضافر لتدفع خلية طبيعية نحو التحول السرطاني. فهم هذه العوامل هو خط دفاعك الأول.
التعرض التراكمي للأشعة فوق البنفسجية (UV) يُعَدُّ السبب الأول والأكثر توثيقاً علمياً. لاحظ كلمة “تراكمي” — فالضرر لا يحدث من حادثة حرق واحدة بل من سنوات طويلة من التعرض المتكرر. الأشعة فوق البنفسجية من النوع B (UVB) تُلحق ضرراً مباشراً بالحمض النووي للخلايا الحرشوفية، بينما أشعة UVA تخترق الجلد بعمق أكبر وتسبب ضرراً تأكسدياً. وأجهزة التسمير الاصطناعية (Tanning Beds) ليست أقل خطورة؛ إذ أثبتت دراسة منشورة في مجلة JAMA Dermatology عام 2019 أن استخدام أجهزة التسمير يرفع خطر الإصابة بسرطان الخلايا الحرشوفية بنسبة 67%.
أصحاب البشرة الفاتحة والعيون الزرقاء والشعر الأشقر أو الأحمر يواجهون خطراً أعلى بكثير. السبب بسيط: صبغة الميلانين (Melanin) التي تعمل كدرع طبيعي ضد الأشعة فوق البنفسجية تكون أقل تركيزاً في بشرتهم. لكن هذا لا يعني أن أصحاب البشرة الداكنة في مأمن تام — فالمرض يمكن أن يصيب أي شخص.
ضعف الجهاز المناعي عامل خطر بالغ الأهمية. المرضى الذين يتناولون أدوية مثبطة للمناعة بعد زراعة الأعضاء (Organ Transplant) يواجهون خطراً يصل إلى 65 ضعف الشخص العادي للإصابة بسرطان الجلد الحرشفي، وفقاً لبيانات المعاهد الوطنية للصحة الأمريكية (NIH). كذلك مرضى فيروس نقص المناعة البشرية (HIV) والذين يخضعون للعلاج الكيميائي.
الندبات القديمة والحروق والتقرحات المزمنة التي لم تلتئم بشكل كامل قد تتحول إلى بؤر سرطانية. يُعرف هذا النوع باسم “قرحة مارجولين” (Marjolin’s Ulcer)، وهو ظاهرة موثقة طبياً منذ القرن التاسع عشر.
التعرض للمواد الكيميائية المسرطنة مثل الزرنيخ (Arsenic) — الذي قد يوجد في مياه الشرب الملوثة أو بعض البيئات الصناعية — يرفع الخطر أيضاً. وكذلك التعرض المهني لقطران الفحم وبعض المبيدات الحشرية.
فيروس الورم الحليمي البشري (HPV) وخاصة السلالات عالية الخطورة مثل HPV-16 و HPV-18، يرتبط بشكل وثيق بسرطان الخلايا الحرشوفية في عنق الرحم والحلق والشرج. لقد أثبتت دراسة منشورة في مجلة The Lancet Oncology عام 2020 أن الإصابة بفيروس HPV تُعَدُّ عامل خطر مستقلاً لسرطان الخلايا الحرشوفية في المناطق التناسلية والشرجية.
الحالات السابقة للتسرطن وأبرزها التقران السعفي (Actinic Keratosis) — تلك البقع الخشنة المتقشرة التي تظهر على الجلد المعرض للشمس — تُعَدُّ مرحلة تمهيدية. إذا تُركت دون علاج، فإن نسبة تتراوح بين 5% و10% منها قد تتحول إلى سرطان الخلايا الحرشوفية.
يقول الدكتور زيد مراد، اختصاصي طب عام: “أنصح سكان المناطق ذات الإشعاع الشمسي العالي — كمعظم مناطق المملكة العربية السعودية — بعدم الاكتفاء بواقي الشمس فقط، بل بارتداء قبعة عريضة الحواف ونظارات شمسية ذات حماية UV عند الخروج بين الساعة 10 صباحاً و4 عصراً. الوقاية التراكمية اليومية هي ما يصنع الفرق على المدى الطويل.”
اقرأ أيضاً: الأطعمة المسببة للسرطان: ما الذي يختبئ في مطبخك ويهدد صحتك؟
أين يظهر سرطان الخلايا الحرشوفية في الجسم عادةً؟
المنطق بسيط: أينما تعرّض الجلد للشمس بكثرة، هناك يرتفع الخطر. ولهذا فإن المناطق الأكثر إصابة هي الوجه (خاصة الأنف والجبهة والخدود)، وحافة الأذن، والشفة السفلى، وفروة الرأس عند من يعانون الصلع، وظهر اليدين والساعدين. هذه المواقع تتلقى أكبر جرعة تراكمية من الأشعة فوق البنفسجية على مدار سنوات.
لكن القصة لا تنتهي هنا. من ناحية أخرى، يمكن لسرطان الخلايا الحرشوفية أن يظهر في مناطق لا تتعرض للشمس إطلاقاً. الأعضاء التناسلية، والأغشية المخاطية داخل الفم، وباطن القدم، ومنطقة الشرج — كلها مواقع محتملة. في هذه الحالات يكون السبب غالباً مرتبطاً بعوامل أخرى كفيروس HPV أو التهيج المزمن أو ضعف المناعة. الجدير بالذكر أن سرطان الخلايا الحرشوفية في الرئة يرتبط ارتباطاً وثيقاً بالتدخين، وهو من أخطر الأنواع لأنه غالباً يُكتشف في مراحل متأخرة.
في السعودية تحديداً، يلاحظ أطباء الجلدية أن كثيراً من الحالات تظهر على الوجه وفروة الرأس عند الرجال الذين يعملون في بيئات خارجية كالزراعة والبناء دون حماية كافية. كما أن بعض الحالات تظهر في مناطق الندبات القديمة الناتجة عن حروق، وهو ما يستدعي متابعة دورية لأي ندبة قديمة تُظهر تغيرات غير طبيعية.
كيف تكتشف أعراض سرطان الخلايا الحرشوفية مبكراً؟
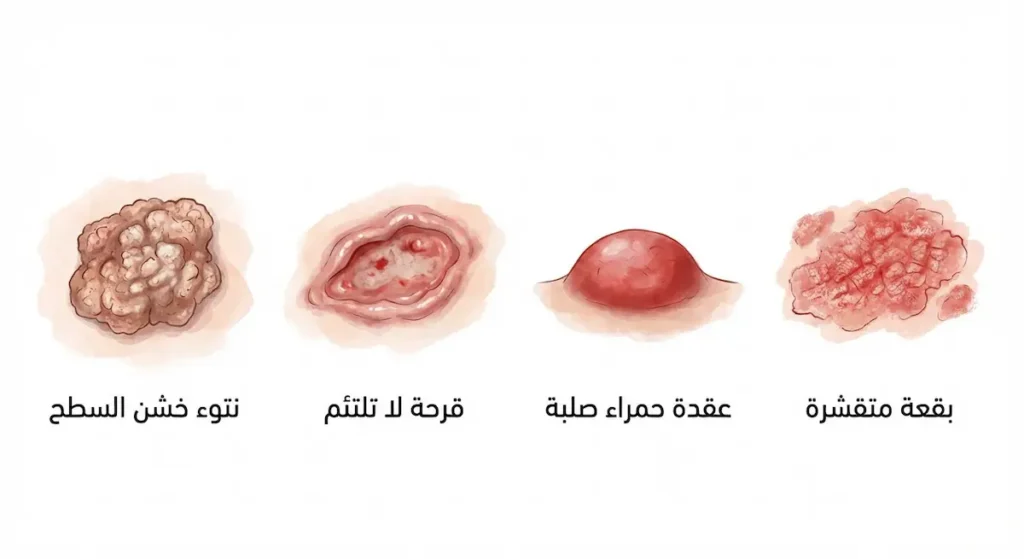
ما شكل سرطان الخلايا الحرشوفية في مراحله الأولى؟
في البداية قد يبدو الأمر بريئاً تماماً — بقعة صغيرة متقشرة أو منطقة جلدية خشنة الملمس لا تسترعي الانتباه. كثيرون يظنونها مجرد جفاف جلدي موسمي. لكن الفارق الجوهري أن هذه البقعة لا تستجيب للمرطبات ولا تختفي مع الوقت، بل تستمر في النمو ببطء.
في مراحله الأولى، قد يظهر شكل سرطان الخلايا الحرشوفية كواحد مما يلي: بقعة حمراء متقشرة ذات حواف غير منتظمة، أو نتوء صغير صلب بلون وردي أو أحمر مع سطح خشن، أو منطقة جلدية مرتفعة قليلاً عن مستوى الجلد المحيط. أحياناً تبدو كثؤلول (Wart) بسطح متقرن.
ما الأعراض التي تستدعي القلق الفوري؟
إذا ظهرت أي من العلامات التالية فلا تنتظر — راجع طبيب الجلدية فوراً:
- عقدة حمراء صلبة على الجلد تنمو تدريجياً.
- قرحة مسطحة ذات قشرة متقشرة لا تلتئم خلال أسابيع.
- بقعة خشنة تنزف بسهولة عند لمسها أو حكّها.
- تقرحات داخل الفم أو على الشفتين لا تلتئم بعد أسبوعين إلى ثلاثة أسابيع.
- ظهور رقعة حمراء مرتفعة أو ذات قشور على الأعضاء التناسلية أو منطقة الشرج.
سيناريو من الحياة الواقعية: تخيّل أن مزارعاً سعودياً في منطقة القصيم يبلغ من العمر 58 عاماً لاحظ بقعة خشنة على أنفه قبل ستة أشهر. ظنّ أنها أثر لحساسية أو جفاف، فاكتفى بوضع مرطب. بعد ثلاثة أشهر بدأت البقعة تنزف حين يغسل وجهه. ذهب أخيراً لطبيب جلدية أجرى خزعة، وكانت النتيجة: سرطان الخلايا الحرشوفية في مرحلة مبكرة. خضع لجراحة موس (Mohs Surgery) وشُفي تماماً. لكن لو انتظر سنة أخرى، كان الورم قد تغلغل أعمق أو انتشر. هذا المثال ليس خيالياً — إنه سيناريو يتكرر يومياً في عيادات الجلدية.
أن 40% إلى 60% من حالات سرطان الخلايا الحرشوفية تبدأ كحالة سابقة للتسرطن تُعرف بالتقران السعفي (Actinic Keratosis). هذا يعني أن علاج التقران السعفي مبكراً قد يمنع تطور السرطان أصلاً.
اقرأ أيضاً: سرطان الجيب الفكي: كيف تميّزه عن التهاب الجيوب الأنفية العادي وما فرص الشفاء منه؟
متى يجب عليك حجز موعد عاجل مع طبيب الجلدية؟
القاعدة العملية واضحة ومباشرة: أي قرحة جلدية لا تلتئم خلال شهرين يجب أن تُفحص من قبل طبيب مختص. وأي شامة أو بقعة تغيّر حجمها أو لونها أو شكلها بشكل ملحوظ تستدعي تقييماً عاجلاً.
لا تنتظر حتى يصبح الورم كبيراً أو مؤلماً. سرطان الخلايا الحرشوفية في مراحله المبكرة غالباً لا يُسبب ألماً. غياب الألم لا يعني غياب الخطر. الألم يظهر عادة حين يغزو الورم الأنسجة العميقة أو الأعصاب، وعندها يكون العلاج أعقد بكثير.
في السعودية يمكنك حجز موعد مع طبيب جلدية عبر تطبيقات المواعيد الصحية أو عبر عيادات الجلدية في المستشفيات الحكومية والخاصة. تأكد من إخبار الطبيب بتاريخك الكامل: هل تعمل في الشمس؟ هل لديك تاريخ عائلي لسرطان الجلد؟ هل تتناول أدوية مثبطة للمناعة؟
ما الفرق بين سرطان الخلايا الحرشوفية والأنواع الأخرى من سرطان الجلد؟
كيف يختلف سرطان الخلايا الحرشوفية عن سرطان الخلايا القاعدية (BCC)؟
الفرق بين سرطان الخلايا القاعدية والحرشوفية سؤال يطرحه كثير من المرضى الذين يتلقون تشخيصاً أولياً. سرطان الخلايا القاعدية (Basal Cell Carcinoma – BCC) هو الأكثر شيوعاً على الإطلاق لكنه الأقل عدوانية. ينمو ببطء شديد ونادراً جداً ما ينتشر إلى أعضاء أخرى. يظهر غالباً كعقيدة لؤلؤية شفافة أو شبه شفافة مع أوعية دموية مرئية على سطحها.
على النقيض من ذلك، سرطان الخلايا الحرشوفية أكثر عدوانية. ينمو أسرع ولديه قدرة حقيقية على الانتشار (Metastasis) إلى العقد اللمفاوية والأعضاء البعيدة إذا أُهمل. شكله يختلف أيضاً — فهو يظهر عادة كعقدة صلبة حمراء أو قرحة متقشرة، وليس كتلة لؤلؤية.
كيف يختلف عن الورم الميلانيني (Melanoma)؟
الورم الميلانيني (Melanoma) هو الأخطر بين الثلاثة رغم أنه الأقل شيوعاً. ينشأ من الخلايا الميلانية (Melanocytes) المنتجة لصبغة الميلانين وليس من الخلايا الحرشوفية. يتميز بسرعة انتشاره العالية وقدرته على الوصول إلى الدماغ والرئتين والكبد. شكله مميز — غالباً شامة داكنة غير منتظمة الحواف بألوان متعددة (بني، أسود، أحمر، أزرق).
بالمقابل، سرطان الخلايا الحرشوفية أقل خطورة من الميلانوما بكثير. نسبة الشفاء من سرطان الخلايا الحرشوفية المكتشف مبكراً تتجاوز 95%، بينما الميلانوما المتقدمة تحمل تحديات علاجية أكبر بكثير.
| وجه المقارنة | سرطان الخلايا القاعدية (BCC) | سرطان الخلايا الحرشوفية (SCC) | الورم الميلانيني (Melanoma) |
|---|---|---|---|
| الخلية المنشأ | الخلايا القاعدية في أعمق طبقة من البشرة | الخلايا الحرشوفية في الطبقات الوسطى والعليا من البشرة | الخلايا الميلانية (Melanocytes) المنتجة للصبغة |
| نسبة الشيوع | الأكثر شيوعاً (≈ 80% من سرطانات الجلد) | ثاني أكثر شيوعاً (≈ 20%) | الأقل شيوعاً (≈ 1%) لكنه الأخطر |
| المظهر السريري النموذجي | عقيدة لؤلؤية شفافة مع أوعية دموية سطحية مرئية | عقدة حمراء صلبة أو قرحة متقشرة لا تلتئم | شامة داكنة غير منتظمة الحواف بألوان متعددة |
| سرعة النمو | بطيء جداً (أشهر إلى سنوات) | متوسط (أسابيع إلى أشهر) | سريع (أسابيع) |
| القدرة على الانتشار (Metastasis) | نادراً جداً (< 0.5%) | ممكنة (2–6% من الحالات) | عالية جداً وسريعة |
| مستوى الخطورة | منخفض | متوسط | مرتفع جداً |
| العلاج الرئيس | جراحة موس أو الاستئصال الجراحي | جراحة موس، الاستئصال، العلاج المناعي (للحالات المتقدمة) | جراحة واسعة + علاج مناعي + علاج موجه |
| نسبة الشفاء (اكتشاف مبكر) | > 99% | > 95% | ≈ 99% (مرحلة I) |
سرطان الخلايا القاعدية يشبه “لصاً بطيئاً” يسرق الأنسجة المحلية ببطء. سرطان الخلايا الحرشوفية يشبه “لصاً نشطاً” قد يهرب إلى أماكن بعيدة. أما الميلانوما فهي “اللص المسلح” — سريع وخطير ويحتاج تدخلاً فورياً.
اقرأ أيضاً: سرطان الثدي: دليلك الشامل من التشخيص إلى التعافي
كيف تتطور مراحل سرطان الخلايا الحرشوفية (Staging)؟
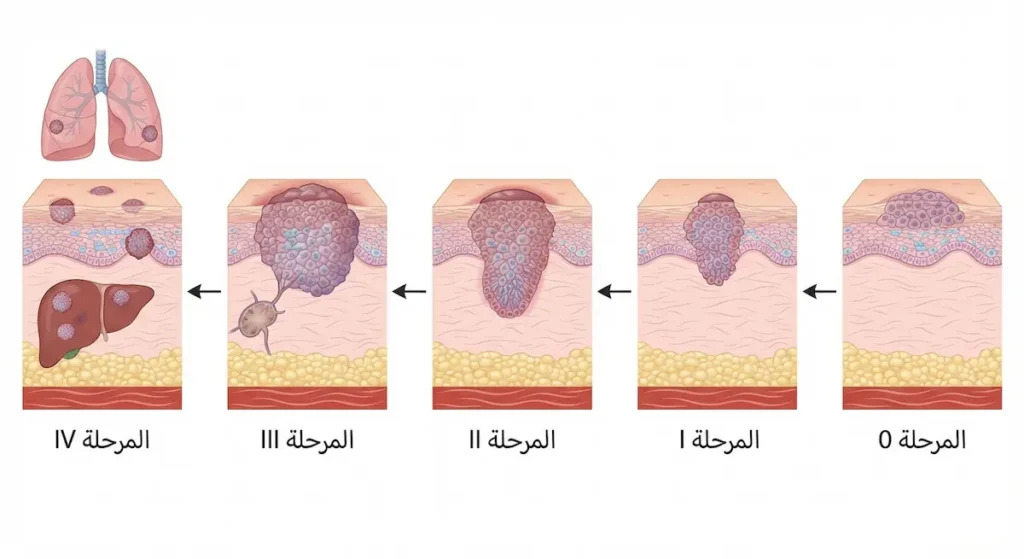
تحديد المرحلة (Staging) أمر حاسم لأنه يحدد خطة العلاج والمآل المتوقع. يستخدم الأطباء نظام TNM الذي يقيّم حجم الورم (T)، وانتشاره للعقد اللمفاوية (N)، ووجود نقائل بعيدة (M).
المرحلة 0 — السرطانة الموضعية (Carcinoma in situ): تُعرف أيضاً بداء بوين (Bowen’s Disease). الخلايا السرطانية محصورة تماماً في البشرة ولم تخترق الغشاء القاعدي. هذه المرحلة قابلة للشفاء بنسبة تقارب 100%.
المرحلة الأولى (Stage I): الورم صغير الحجم — عادة أقل من 2 سم — ولم يغزُ الأنسجة العميقة. لا توجد علامات على انتشاره.
المرحلة الثانية (Stage II): الورم أكبر من 2 سم أو يمتلك سمات عالية الخطورة مثل غزو الأعصاب (Perineural Invasion) أو سماكة كبيرة، لكنه لم ينتشر بعد.
المرحلة الثالثة (Stage III): الورم انتشر إلى عقدة لمفاوية واحدة قريبة على نفس الجانب من الجسم. هذا يعني أن الخلايا السرطانية بدأت “رحلة الهجرة” عبر الجهاز اللمفاوي.
المرحلة الرابعة (Stage IV): الورم انتشر إلى عقد لمفاوية متعددة أو إلى أعضاء بعيدة كالرئتين أو الكبد أو العظام. هذه المرحلة هي الأكثر تحدياً علاجياً.
| المرحلة | التسمية العلمية | وصف الانتشار | نسبة الشفاء التقريبية |
|---|---|---|---|
| المرحلة 0 | Carcinoma in situ / داء بوين (Bowen’s Disease) | الخلايا السرطانية محصورة في البشرة فقط ولم تخترق الغشاء القاعدي | ≈ 100% |
| المرحلة I | Stage I | ورم أقل من 2 سم، لم يغزُ الأنسجة العميقة ولا العقد اللمفاوية | ≈ 95% |
| المرحلة II | Stage II | ورم أكبر من 2 سم أو يملك سمات عالية الخطورة (غزو عصبي أو سماكة كبيرة)، دون انتشار | ≈ 70–85% |
| المرحلة III | Stage III | انتشار إلى عقدة لمفاوية واحدة قريبة على نفس الجانب | ≈ 40–60% |
| المرحلة IV | Stage IV | انتشار إلى عقد لمفاوية متعددة أو أعضاء بعيدة (رئتين، كبد، عظام) | ≈ 15–30% |
هل سرطان الجلد الحرشفي خطير ومميت فعلاً؟
هذا السؤال من أكثر ما يؤرق المرضى وعائلاتهم. الإجابة العلمية الصادقة: المرض يمكن أن يكون خطيراً، لكنه في الغالبية العظمى من الحالات قابل للشفاء التام. كل شيء يتوقف على عامل واحد حاسم — التوقيت.
حين يُكتشف سرطان الخلايا الحرشوفية في مراحله المبكرة (المرحلة 0 أو I)، تتجاوز نسبة الشفاء من سرطان الخلايا الحرشوفية 95%. هذا رقم مطمئن للغاية. أما حين يُهمل ويُترك ليتطور إلى المرحلة الثالثة أو الرابعة، فإن التحديات تتضاعف بشكل كبير.
مضاعفات الإهمال حقيقية ومخيفة. الورم يمكنه تدمير الأنسجة المحيطة وإحداث تشوهات جسدية شديدة — خاصة حين يصيب الأنف أو الأذن أو الشفاه. غزو الأعصاب يسبب ألماً مبرحاً وفقداناً للإحساس. وفي الحالات المتقدمة التي ينتشر فيها إلى العقد اللمفاوية أو الأعضاء الحيوية، يصبح التهديد للحياة حقيقياً.
لقد أثبتت دراسة منشورة في مجلة JAMA Dermatology عام 2022 أن معدل الوفاة من سرطان الخلايا الحرشوفية الجلدي في الولايات المتحدة يبلغ نحو 2% من إجمالي الحالات المشخصة سنوياً — وهو رقم منخفض نسبياً لكنه يمثل آلاف الوفيات التي كان يمكن تجنبها بالكشف المبكر.
الفئات الأكثر عرضة لمضاعفات خطيرة:
- مرضى نقص المناعة (زراعة أعضاء، HIV).
- أورام الرأس والعنق ذات الحجم الكبير.
- الأورام التي تغزو الأعصاب أو العظام.
- الأورام التي تتكرر بعد علاج سابق.
إذا كنت قد تجاوزت الخمسين وتعمل في بيئة خارجية في المملكة العربية السعودية أو أي دولة ذات إشعاع شمسي عالٍ، فإن فحصاً جلدياً سنوياً شاملاً قد يكون أهم موعد طبي في حياتك.
“معظم حالات سرطان الخلايا الحرشوفية الجلدي قابلة للشفاء تماماً عند اكتشافها مبكراً. لكن الخطر الحقيقي يكمن في الأورام عالية الخطورة — تلك التي تتجاوز 2 سم أو تغزو الأعصاب أو تظهر في مرضى مثبطي المناعة. هذه الفئة تحتاج إلى نهج علاجي أكثر عدوانية ومتابعة مكثفة.”
أستاذة مشاركة في طب الجلدية، كلية الطب بجامعة هارفارد
اقرأ أيضاً: علاج السرطان: التقنيات الحديثة والابتكارات المستقبلية
كيف يتم تشخيص سرطان الخلايا الحرشوفية بدقة؟
التشخيص الدقيق لتشخيص SCC يمر بعدة مراحل متسلسلة، كل منها تضيق دائرة اليقين حتى الوصول إلى تأكيد نهائي.
يبدأ الأمر بالفحص السريري (Clinical Examination) والتاريخ الطبي. يسأل طبيب الجلدية عن مدة ظهور الآفة، وسرعة نموها، وتاريخ التعرض للشمس، والأدوية المستخدمة، والتاريخ العائلي لسرطان الجلد. ثم يفحص الآفة بالعين المجردة مقيّماً حجمها وشكلها ولونها وقوامها.
الخطوة التالية غالباً هي التنظير الجلدي (Dermoscopy). يستخدم الطبيب جهازاً مكبراً مزوداً بإضاءة خاصة يسمح برؤية تراكيب الجلد غير المرئية بالعين المجردة. هذا الفحص غير مؤلم ويساعد في التمييز بين الآفات الحميدة والخبيثة بدقة عالية.
لكن الأداة الحاسمة والنهائية هي الخزعة الجلدية (Skin Biopsy). لا يمكن تأكيد تشخيص سرطان الخلايا الحرشوفية دون فحص مجهري للنسيج. هناك عدة أنواع من الخزعات: الخزعة الاستئصالية (Excisional Biopsy) التي تزيل الآفة بالكامل، والخزعة الاقتطاعية (Incisional Biopsy) التي تأخذ جزءاً منها، والخزعة بالإبرة الدقيقة (Fine Needle Aspiration) المستخدمة لفحص العقد اللمفاوية المشتبه بها. يفحص أخصائي الأمراض (Pathologist) العينة تحت المجهر ويحدد نوع الورم ودرجة تمايزه وعمق غزوه.
في الحالات المتقدمة التي يُشتبه فيها بانتشار المرض، يلجأ الأطباء إلى الفحوصات التصويرية. التصوير المقطعي المحوسب (CT Scan) والتصوير بالرنين المغناطيسي (MRI) يكشفان عن أي انتشار في العقد اللمفاوية أو الأعضاء الداخلية. التصوير المقطعي بالإصدار البوزيتروني (PET Scan) يُستخدم أحياناً لتقييم مدى انتشار المرض بشكل شامل.
المستشار الدوائي جاسم محمد مراد يوضح: “بعض المرضى يخشون من كلمة خزعة ويتأخرون في إجرائها. أريد أن أطمئنهم أن الخزعة الجلدية إجراء بسيط يُجرى تحت تخدير موضعي في العيادة ولا يستغرق أكثر من 15 دقيقة. الألم بعدها طفيف ويُسيطر عليه بمسكن بسيط. تأخير الخزعة هو الخطر الحقيقي وليس الخزعة نفسها.”
اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
ما أحدث الخيارات العلاجية لسرطان الخلايا الحرشوفية؟
علاج سرطان الجلد يعتمد على عدة عوامل: مرحلة المرض، وموقع الورم، وحجمه، وعمق غزوه، والحالة الصحية العامة للمريض. وفيما يلي أبرز الخيارات المتاحة حالياً.
ما العلاجات الجراحية المتقدمة المتوفرة؟
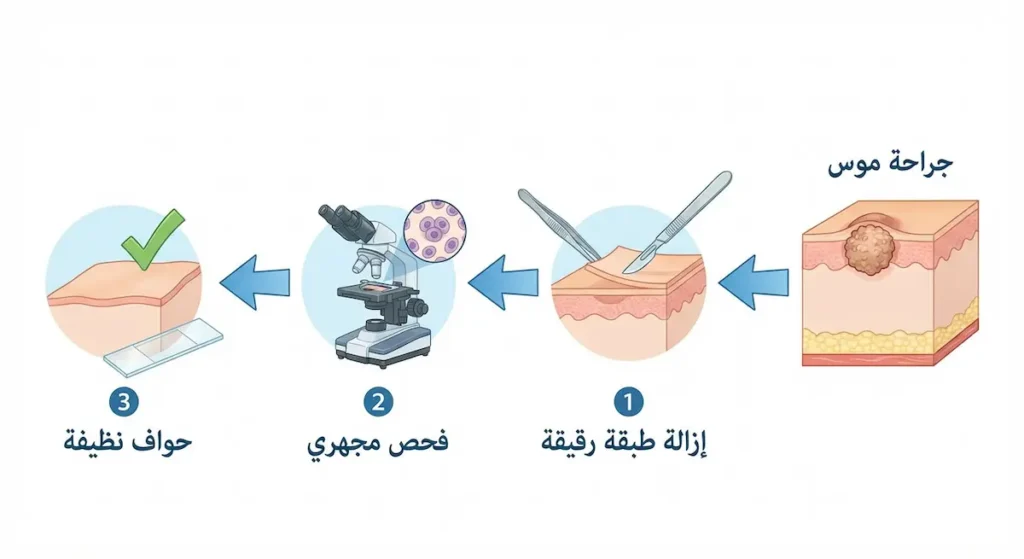
جراحة موس (Mohs Micrographic Surgery) تُعَدُّ المعيار الذهبي لعلاج سرطان الخلايا الحرشوفية، خاصة في المناطق الحساسة كالوجه والأذنين والشفاه. ما يميزها هو دقتها المتناهية. يزيل الجراح طبقة رقيقة من النسيج ويفحصها فوراً تحت المجهر. إذا وجد خلايا سرطانية على الحواف، يزيل طبقة إضافية من ذلك الاتجاه تحديداً — وهكذا حتى تصبح جميع الحواف نظيفة. هذه التقنية توفر أعلى نسبة شفاء (تصل إلى 99% للحالات الأولية) مع الحفاظ على أكبر قدر ممكن من الأنسجة السليمة. جراحة موس لسرطان الجلد أصبحت متوفرة في عدة مراكز متخصصة في السعودية خلال السنوات الأخيرة.
الاستئصال الجراحي التقليدي (Standard Excision) يتضمن إزالة الورم مع هامش من الأنسجة السليمة المحيطة (عادة 4-6 ملم). يُرسل النسيج المُستأصل إلى مختبر الأمراض للتأكد من خلو الحواف من الخلايا السرطانية. هذه الطريقة فعالة جداً للأورام الصغيرة والمتوسطة في مناطق غير حساسة تجميلياً.
التجريف والكي الكهربائي (Curettage and Electrodessication – C&E) يُستخدم للأورام السطحية الصغيرة. يقوم الطبيب بكشط الورم بأداة حادة (كوريت) ثم يكوي القاعدة كهربائياً لتدمير أي خلايا متبقية. تُكرر العملية عادة 2-3 مرات في نفس الجلسة.
ما العلاجات غير الجراحية المتاحة؟
العلاج بالتبريد (Cryotherapy) باستخدام النيتروجين السائل يُجمّد الورم ويدمره. يُستخدم بشكل رئيس للحالات السطحية جداً والتقران السعفي، لكنه ليس الخيار المثالي للأورام الأعمق لأنه لا يسمح بفحص نسيجي لتأكيد إزالة جميع الخلايا السرطانية.
العلاج الإشعاعي (Radiation Therapy) يُستخدم حين تكون الجراحة غير ممكنة — كأن يكون المريض مسناً جداً أو يعاني أمراضاً مزمنة تمنع التخدير، أو حين يكون الورم في موقع يصعب استئصاله جراحياً. كما أنه يُستخدم كعلاج مكمل بعد الجراحة في الحالات عالية الخطورة.
العلاج الضوئي الديناميكي (Photodynamic Therapy – PDT) يعتمد على تطبيق مادة حساسة للضوء على الورم ثم تعريضه لمصدر ضوئي خاص. المادة تتفاعل مع الضوء وتُنتج أنواعاً تفاعلية من الأكسجين تقتل الخلايا السرطانية. فعّال للحالات السطحية لكنه محدود الفائدة في الأورام العميقة. بعض المرضى يسألون عن علاج سرطان الخلايا الحرشوفية بالليزر — والحقيقة أن الليزر يُستخدم أحياناً في الحالات السطحية جداً لكنه ليس الخيار المعياري.
الكريمات الموضعية (Topical Chemotherapy) مثل كريم الفلورويوراسيل (5-FU) وكريم الإيميكويمود (Imiquimod) تُستخدم لعلاج التقران السعفي وداء بوين (المرحلة 0). تعمل هذه الكريمات على تحفيز الجهاز المناعي لمهاجمة الخلايا غير الطبيعية أو على قتلها مباشرة.
ما خيارات العلاج الجهازي للحالات المتقدمة؟
حين ينتشر سرطان الخلايا الحرشوفية إلى العقد اللمفاوية أو الأعضاء البعيدة، يصبح العلاج الجهازي (Systemic Therapy) ضرورياً.
العلاج المناعي (Immunotherapy) أحدث ثورة حقيقية في علاج الحالات المتقدمة. دواء سيميبليماب (Cemiplimab) — المعروف تجارياً باسم ليبتايو (Libtayo) — كان أول علاج مناعي يحصل على موافقة إدارة الغذاء والدواء الأمريكية (FDA) عام 2018 لعلاج سرطان الخلايا الحرشوفية المتقدم أو النقيلي. يعمل عن طريق تثبيط بروتين PD-1 على سطح الخلايا المناعية التائية، مما يُطلق العنان للجهاز المناعي لمهاجمة الورم. وقد أثبتت دراسة منشورة في مجلة New England Journal of Medicine عام 2018 أن سيميبليماب حقق استجابة لدى نحو 47% من المرضى المصابين بسرطان الخلايا الحرشوفية المتقدم محلياً أو النقيلي.
كما أن دواء بيمبروليزوماب (Pembrolizumab / Keytruda) حصل أيضاً على موافقة FDA عام 2020 لعلاج سرطان الخلايا الحرشوفية الجلدي المتكرر أو النقيلي غير القابل للجراحة.
“العلاج المناعي بسيميبليماب أحدث تحولاً جذرياً في مآل المرضى الذين كانت خياراتهم العلاجية محدودة جداً. لأول مرة أصبح لدينا علاج فعّال للحالات المتقدمة محلياً أو النقيلية من سرطان الخلايا الحرشوفية الجلدي، مع استجابات مستمرة لدى شريحة واسعة من المرضى.”
أستاذ طب الجلدية وجراحة الرأس والعنق، مركز إم دي أندرسون للسرطان، جامعة تكساس
العلاج الموجه (Targeted Therapy) يستهدف مسارات جزيئية محددة داخل الخلية السرطانية. مثبطات EGFR مثل سيتوكسيماب (Cetuximab) تُستخدم أحياناً، خاصة في سرطان الخلايا الحرشوفية في الرأس والعنق.
العلاج الكيميائي (Chemotherapy) التقليدي يُستخدم بشكل أقل مقارنة بالعلاج المناعي في الحالات الجلدية المتقدمة، لكنه يبقى خياراً في بعض الحالات — خاصة حين يفشل العلاج المناعي أو يكون المريض غير مؤهل له.
| طريقة العلاج | مناسبة لأي مرحلة؟ | نسبة النجاح | المزايا الرئيسة | القيود |
|---|---|---|---|---|
| جراحة موس (Mohs) | المراحل 0–II (خاصة مناطق الوجه) | حتى 99% | أعلى دقة — أقل فقدان للأنسجة السليمة | تتطلب جراحاً متخصصاً، تستغرق وقتاً أطول |
| الاستئصال الجراحي التقليدي | المراحل I–II | 92–95% | متوفر على نطاق واسع — فعّال | يزيل نسيجاً سليماً أكثر من موس |
| التجريف والكي الكهربائي (C&E) | المرحلة 0 والأورام السطحية الصغيرة | ≈ 95% | سريع وغير مكلف | غير مناسب للأورام العميقة أو المتكررة |
| العلاج بالتبريد (Cryotherapy) | التقران السعفي والأورام السطحية جداً | 85–90% | بسيط وسريع — بدون جراحة | لا يسمح بفحص نسيجي للحواف |
| العلاج الإشعاعي | المراحل I–III (لمن لا تناسبهم الجراحة) | ≈ 90% | بديل ممتاز للجراحة — غير تداخلي | جلسات متعددة — آثار جانبية جلدية محتملة |
| العلاج المناعي (Cemiplimab / Pembrolizumab) | المرحلة III–IV (المتقدم أو النقيلي) | استجابة ≈ 47% | ثورة علاجية — يستهدف الورم عبر الجهاز المناعي | آثار مناعية ذاتية محتملة — مكلف |
| الكريمات الموضعية (5-FU / Imiquimod) | المرحلة 0 والتقران السعفي | 70–90% | علاج منزلي — غير تداخلي | تهيج جلدي — غير مناسب للأورام الغازية |
هل تعلم أن جراحة موس (Mohs Surgery) سُميت نسبة إلى الجراح الأمريكي فريدريك موس (Frederic Mohs) الذي ابتكرها في أربعينيات القرن العشرين؟ في البداية كانت تستخدم مادة كيميائية لتثبيت النسيج قبل قطعه، ثم تطورت لتصبح “جراحة موس الطازجة” (Fresh Tissue Mohs) التي تُجرى اليوم وتُعَدُّ الأكثر دقة في عالم جراحة سرطانات الجلد.
اقرأ أيضاً: تغذية مريض السرطان: الدليل الطبي الشامل للمسموح والممنوع
كيف تحمي جلدك وتقي نفسك من الأورام الجلدية؟

الوقاية من سرطان الخلايا الحرشوفية ليست معقدة، لكنها تتطلب التزاماً يومياً. دعني أضع لك خطة عملية واضحة.
واقي الشمس هو خط دفاعك الأول. اختر واقياً بعامل حماية SPF 30 على الأقل، واسع الطيف (Broad Spectrum) — أي يحمي من أشعة UVA و UVB معاً. ضعه قبل الخروج بـ 15-30 دقيقة وأعد تطبيقه كل ساعتين، أو فوراً بعد السباحة أو التعرق. لا تنسَ المناطق التي يغفل عنها الكثيرون: حافة الأذنين، ومؤخرة العنق، وظهر اليدين.
الملابس الواقية لا تقل أهمية. القمصان ذات الأكمام الطويلة والأقمشة المنسوجة بإحكام توفر حماية ممتازة. القبعات عريضة الحواف تحمي الوجه والأذنين والعنق. النظارات الشمسية ذات الحماية من الأشعة فوق البنفسجية تحمي الجلد الرقيق حول العينين.
تجنب ساعات الذروة الشمسية بين 10 صباحاً و4 عصراً قدر الإمكان. في المملكة العربية السعودية، هذه القاعدة أكثر أهمية بسبب شدة الإشعاع الشمسي التي تفوق كثيراً من المناطق الأخرى في العالم.
الدكتورة علا الأحمد، اختصاصية تغذية علاجية، تقول: “لا يمكننا إغفال دور التغذية في دعم صحة الجلد. الأطعمة الغنية بمضادات الأكسدة مثل التوت والطماطم المطبوخة والشاي الأخضر والخضروات الورقية الداكنة تُساهم في تقليل الأضرار التأكسدية التي تسببها الأشعة فوق البنفسجية. فيتامين C وفيتامين E والسيلينيوم عناصر أساسة في هذا السياق. لكن التغذية مكمّلة للحماية الشمسية وليست بديلاً عنها.”
اقرأ أيضاً: مضادات الأكسدة: هل تحمي جسمك حقاً من الأمراض؟
الفحص الذاتي الشهري للجلد عادة بسيطة لكنها مُنقذة للحياة. قف أمام مرآة كبيرة وافحص كل سنتيمتر من جلدك — بما في ذلك فروة الرأس (استخدم مرآة يدوية أو اطلب المساعدة)، وبين أصابع القدمين، وباطن القدمين، ومنطقة خلف الأذنين. ابحث عن أي بقعة جديدة أو تغيّر في بقعة قديمة.
الفحص السريري السنوي لدى طبيب جلدية مهم خاصة لمن لديهم عوامل خطر. الطبيب المتمرس يستطيع اكتشاف آفات قد لا تلاحظها أنت.
اقرأ أيضاً: أعراض نقص فيتامين د: كيف تعرف أن جسمك يفتقر لهذا الفيتامين؟
“الوقاية من سرطان الخلايا الحرشوفية تبدأ من عادات الحماية الشمسية اليومية وتنتهي بالفحص الجلدي المنتظم. في دول حوض البحر المتوسط والمناطق ذات الإشعاع الشمسي العالي، نلاحظ ارتفاعاً واضحاً في معدلات الإصابة — وهذا يفرض علينا مسؤولية مضاعفة في التوعية والكشف المبكر.”
أستاذ طب الجلدية، جامعة أثينا الوطنية والكابوديسترية
ماذا يحدث بعد العلاج وهل يعود سرطان الجلد بعد استئصاله؟
هل يعود سرطان الجلد بعد استئصاله؟ هذا سؤال يشغل بال كل مريض تعافى. الإجابة: نعم، هناك احتمال للانتكاس، لكن المتابعة المنتظمة تُقلل هذا الخطر بشكل كبير.
الدراسات تُشير إلى أن نحو 30% من المرضى الذين عولجوا من سرطان الخلايا الحرشوفية الجلدي يُصابون بسرطان جلدي جديد (وليس بالضرورة نفس النوع) خلال 5 سنوات. هذا لا يعني عودة الورم الأصلي بل يعني أن الجلد الذي تعرض لعقود من الأشعة فوق البنفسجية لديه استعداد لتكوين أورام جديدة.
بعد العلاج، يضع الطبيب جدولاً للمتابعة يتضمن عادة: فحصاً كل 3 أشهر في السنة الأولى، ثم كل 6 أشهر في السنتين التاليتين، ثم سنوياً بعد ذلك. خلال هذه الزيارات يفحص الطبيب موقع الجراحة السابق ويبحث عن أي آفات جديدة في بقية الجلد.
ما يجب على المريض فعله بعد التعافي واضح ومحدد: الالتزام الصارم بالحماية من الشمس، وإجراء الفحص الذاتي الشهري، والحضور لجميع مواعيد المتابعة، والإبلاغ الفوري عن أي تغيّر جلدي مشبوه. المريض الذي يلتزم بهذه الخطوات يملك أفضل فرصة لحياة خالية من الانتكاس.
وفقاً لمؤسسة سرطان الجلد (Skin Cancer Foundation)، فإن الشخص الذي أُصيب بسرطان الخلايا الحرشوفية مرة واحدة يكون معرضاً بنسبة أعلى بـ 10 أضعاف للإصابة بسرطان جلدي آخر مقارنة بالشخص الذي لم يُصب أبداً. هذا الرقم ليس للتخويف بل للتحفيز على الالتزام بالمتابعة.
اقرأ أيضاً: روتين العناية بالبشرة الدهنية: خطوات يومية لبشرة خالية من اللمعان
الأسئلة الشائعة
اضغط على السؤال لمعرفة الإجابة
الخلاصة
سرطان الخلايا الحرشوفية ورم جلدي شائع لكنه قابل للشفاء في معظم الحالات عند اكتشافه مبكراً. الحماية من الشمس والفحص الدوري للجلد هما سلاحك الأقوى. وإذا لاحظت أي قرحة لا تلتئم أو بقعة متغيرة على جلدك، فلا تنتظر — راجع طبيب الجلدية اليوم وليس غداً. الطب الحديث يملك أدوات تشخيصية وعلاجية متطورة تمنحك فرصة شفاء ممتازة.
هل أجريت فحصاً ذاتياً لجلدك هذا الشهر؟
المعلومات الواردة في هذا المقال على موسوعة خلية مقدّمة لأغراض تثقيفية وتعليمية فقط، ولا تُغني بأي حال عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج. لا ينبغي اعتبار أي محتوى في هذا المقال بديلاً عن الرأي الطبي المهني. إذا كنت تعاني أعراضاً مشبوهة أو تلقيت تشخيصاً بسرطان الخلايا الحرشوفية أو أي حالة جلدية، يُرجى مراجعة طبيب جلدية مختص فوراً. جميع القرارات العلاجية يجب أن تتم تحت إشراف طبيب مؤهل ومرخّص.
تلتزم موسوعة خلية بأعلى معايير الدقة والموثوقية الطبية. أُعدّ هذا المقال بالاعتماد على 15 مصدراً علمياً محكّماً من مجلات طبية مرموقة ومؤسسات صحية رسمية، وخضع لثلاث مراحل مراجعة:
- المراجعة الطبية: د. زيد مراد — اختصاصي طب عام
- مراجعة التغذية والعلاجات الطبيعية: د. علا الأحمد — اختصاصية تغذية علاجية
- المراجعة الدوائية: جاسم محمد مراد — مستشار دوائي
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقعنا لضمان الدقة والمعلومة الصحيحة. آخر تحديث: مارس 2026.
المصادر والمراجع
- Migden, M. R., et al. (2018). “PD-1 blockade with cemiplimab in advanced cutaneous squamous-cell carcinoma.” New England Journal of Medicine, 379(4), 341-351. DOI: 10.1056/NEJMoa1805131
- دراسة محورية أثبتت فعالية العلاج المناعي (سيميبليماب) في سرطان الخلايا الحرشوفية المتقدم.
- Que, S. K. T., Zwald, F. O., & Schmults, C. D. (2018). “Cutaneous squamous cell carcinoma: Incidence, risk factors, diagnosis, and staging.” Journal of the American Academy of Dermatology, 78(2), 237-247. DOI: 10.1016/j.jaad.2017.08.059
- مراجعة شاملة لعوامل الخطر والتشخيص والتصنيف المرحلي لسرطان الجلد الحرشفي.
- Waldman, A., & Schmults, C. (2019). “Cutaneous Squamous Cell Carcinoma.” Hematology/Oncology Clinics of North America, 33(1), 1-12. DOI: 10.1016/j.hoc.2018.08.001
- ورقة بحثية تستعرض التطورات الحديثة في إدارة سرطان الخلايا الحرشوفية الجلدي.
- Karia, P. S., Han, J., & Schmults, C. D. (2013). “Cutaneous squamous cell carcinoma: estimated incidence of disease, nodal metastasis, and deaths from disease in the United States, 2012.” Journal of the American Academy of Dermatology, 68(6), 957-966. DOI: 10.1016/j.jaad.2012.11.037
- دراسة وبائية مرجعية حول معدلات الإصابة والوفيات من الورم الحرشفي الجلدي.
- Gheit, T. (2019). “Mucosal and Cutaneous Human Papillomavirus Infections and Cancer Biology.” Frontiers in Oncology, 9, 355. DOI: 10.3389/fonc.2019.00355
- دراسة تربط بين فيروس الورم الحليمي البشري (HPV) وسرطان الخلايا الحرشوفية في المواقع المخاطية والجلدية.
- Stratigos, A. J., et al. (2020). “European interdisciplinary guideline on invasive squamous cell carcinoma of the skin.” European Journal of Cancer, 128, 60-82. DOI: 10.1016/j.ejca.2020.01.006
- الدليل الإرشادي الأوروبي الشامل لعلاج سرطان الخلايا الحرشوفية الغازي.
- World Health Organization (WHO). “Ultraviolet radiation and skin cancer.” https://www.who.int/news-room/questions-and-answers/item/radiation-ultraviolet-(uv)-radiation-and-skin-cancer
- صفحة منظمة الصحة العالمية حول العلاقة بين الأشعة فوق البنفسجية وسرطان الجلد.
- U.S. Food and Drug Administration (FDA). “FDA approves cemiplimab-rwlc for metastatic or locally advanced cutaneous squamous cell carcinoma.” (2018). https://www.fda.gov/drugs/resources-information-approved-drugs/fda-approves-cemiplimab-rwlc-metastatic-or-locally-advanced-cutaneous-squamous-cell-carcinoma
- إعلان FDA عن اعتماد سيميبليماب لعلاج سرطان الخلايا الحرشوفية المتقدم.
- Centers for Disease Control and Prevention (CDC). “Skin Cancer: What Can I Do to Reduce My Risk?” https://www.cdc.gov/skin-cancer/prevention/index.html
- إرشادات مراكز السيطرة على الأمراض الأمريكية للوقاية من سرطان الجلد.
- National Cancer Institute (NCI/NIH). “Skin Cancer Treatment (PDQ) – Health Professional Version.” https://www.cancer.gov/types/skin/hp/skin-treatment-pdq
- دليل المعهد الوطني للسرطان حول خيارات علاج سرطان الجلد.
- American Cancer Society (ACS). “Key Statistics for Basal and Squamous Cell Skin Cancers.” (2024). https://www.cancer.org/cancer/types/basal-and-squamous-cell-skin-cancer/about/key-statistics.html
- إحصائيات جمعية السرطان الأمريكية المحدثة حول سرطان الخلايا القاعدية والحرشوفية.
- DeVita, V. T., Lawrence, T. S., & Rosenberg, S. A. (2019).DeVita, Hellman, and Rosenberg’s Cancer: Principles & Practice of Oncology. 11th Edition. Wolters Kluwer.
- المرجع الأكاديمي الأشمل في علم الأورام، يغطي سرطان الخلايا الحرشوفية بالتفصيل.
- Bolognia, J. L., Schaffer, J. V., & Cerroni, L. (2018).Dermatology. 4th Edition. Elsevier.
- كتاب مرجعي رائد في طب الجلدية يتناول جميع أنواع سرطانات الجلد.
- Habif, T. P. (2020).Clinical Dermatology: A Color Guide to Diagnosis and Therapy. 7th Edition. Elsevier.
- مرجع تشخيصي بصري ممتاز يوضح شكل سرطان الخلايا الحرشوفية بالصور السريرية.
- Thompson, A. K., et al. (2016). “Risk Factors for Cutaneous Squamous Cell Carcinoma Recurrence, Metastasis, and Disease-Specific Death.” JAMA Dermatology, 152(4), 419-428. DOI: 10.1001/jamadermatol.2015.4994
- مقال علمي مبسط يستعرض عوامل خطر تكرار وانتشار الورم الحرشفي الجلدي (منشور في مجلة JAMA Dermatology).
قراءات إضافية ومصادر للتوسع
- Nehal, K. S., & Bichakjian, C. K. (2018). “Update on Keratinocyte Carcinomas.” New England Journal of Medicine, 379(4), 363-374. DOI: 10.1056/NEJMra1708701
- لماذا نقترح عليك قراءته؟ مراجعة استثنائية الشمولية من أرقى المجلات الطبية العالمية. تغطي كل ما يتعلق بسرطانات الخلايا الكيراتينية (القاعدية والحرشوفية) من الآليات الجزيئية إلى أحدث العلاجات. مناسبة لطلاب الطب والأطباء المقيمين.
- Alam, M., & Ratner, D. (2001). “Cutaneous Squamous-Cell Carcinoma.” New England Journal of Medicine, 344(13), 975-983. DOI: 10.1056/NEJM200103293441306
- لماذا نقترح عليك قراءته؟ رغم قدم تاريخ نشره، يبقى هذا المقال من “أمهات المراجع” التي وضعت الأساس لفهم سرطان الخلايا الحرشوفية الجلدي. قراءته تعطيك خلفية تاريخية قوية عن تطور المعرفة بهذا المرض.
- Brantsch, K. D., et al. (2008). “Analysis of risk factors determining prognosis of cutaneous squamous-cell carcinoma: a prospective study.” The Lancet Oncology, 9(8), 713-720. DOI: 10.1016/S1470-2045(08)70178-5
- لماذا نقترح عليك قراءته؟ دراسة مستقبلية كبيرة حللت عوامل الخطر التي تحدد مآل المرض. مهمة جداً لمن يريد فهم لماذا يتصرف بعض الأورام الحرشفية بعدوانية أكثر من غيرها.
إذا كنت أنت أو أحد أفراد عائلتك قلقاً بشأن بقعة جلدية مشبوهة أو شُخّصت مؤخراً بسرطان الخلايا الحرشوفية، فلا تتردد في استشارة طبيب جلدية مختص في أقرب وقت. شارك هذا المقال مع من تحب — فالمعلومة الصحيحة قد تنقذ حياة شخص لا يعرف أن تلك البقعة الصغيرة على وجهه تستحق الانتباه.
إخلاء مسؤولية: هذا المقال لأغراض تثقيفية فقط ولا يُغني عن الاستشارة الطبية المتخصصة. جميع القرارات التشخيصية والعلاجية يجب أن تتم تحت إشراف طبيب مختص.
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقعنا لضمان الدقة والمعلومة الصحيحة.