متلازمة مندلسون (Mendelson's Syndrome): كل ما تحتاج معرفته عن هذا الخطر التنفسي
لماذا يُصر طبيب التخدير على صيامك قبل أي عملية جراحية؟

متلازمة مندلسون هي التهاب رئوي كيميائي حاد ينشأ عن شفط محتويات المعدة الحامضية إلى الرئتين أثناء التخدير العام أو فقدان الوعي. تُسبب وذمة رئوية ونقص أكسجة شديداً قد يهدد الحياة. وصفها طبيب التوليد كورتيس مندلسون عام 1946 لدى الحوامل أثناء الولادة تحت التخدير، وغيّرت بروتوكولات التخدير عالمياً منذ ذلك الحين.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصي أمراض تنفسية

طبيب عام ومراجع طبي

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
هل خضعت يوماً لعملية جراحية وسمعت ممرضة الاستقبال تسألك بصرامة: “متى أكلت آخر مرة؟”، ربما شعرت بأن السؤال مبالغ فيه. لكن ماذا لو أخبرتك أن وراء هذا السؤال البسيط كارثة طبية حقيقية قد تودي بحياتك خلال دقائق؟ متلازمة مندلسون ليست مجرد مصطلح أكاديمي في كتب الطب؛ إنها واقع يواجهه أطباء التخدير والعناية المركزة يومياً في غرف العمليات حول العالم. في هذا المقال ستجد الإجابة الكاملة والمفصّلة عن هذا الخطر الصامت، من آلياته المرضية الدقيقة وحتى أحدث بروتوكولات الوقاية والعلاج لعام 2025.
- متلازمة مندلسون هي التهاب رئوي كيميائي ناتج عن شفط حمض المعدة إلى الرئتين أثناء التخدير العام أو فقدان الوعي.
- سائل معدي بحموضة أقل من pH 2.5 وبحجم يتجاوز 0.4 مل/كغ يكفي لتدمير الأنسجة الرئوية خلال دقائق.
- ليست عدوى بكتيرية؛ لذا لا تُعطى المضادات الحيوية إلا عند ثبوت عدوى ثانوية بعد 48-72 ساعة.
- التزم بالصيام التام قبل الجراحة: ساعتان للسوائل الشفافة، 6-8 ساعات للطعام الصلب.
- أخبر طبيب التخدير عن ارتجاع المريء أو السمنة أو السكري — هذه معلومات تُنقذ حياتك.
- الحوامل والمرضى الطارئون هم الأكثر عرضة — بروتوكول التنبيب السريع (RSI) هو خط الدفاع الأول.
- 20-30% من حالات الشفط الرئوي الحاد تتطور إلى متلازمة الضائقة التنفسية الحادة (ARDS) بنسبة وفيات تصل إلى 46%.
- الأعراض قد تتأخر لساعات — لا تتجاهل أي ضيق تنفس بعد الإفاقة من التخدير.
من هو كورتيس مندلسون وكيف اكتشف هذه المتلازمة؟
قليلون يعرفون أن القصة بدأت في مستشفى نيويوركي عام 1946. كان كورتيس ليستر مندلسون (Curtis Lester Mendelson) طبيب توليد أمريكياً لاحظ ظاهرة مقلقة بين النساء الحوامل اللواتي خضعن للتخدير العام أثناء الولادة القيصرية. كان عدد ملحوظ منهن يُصبن بضيق تنفس حاد مفاجئ بعد العملية مباشرة، وبعضهن فارقن الحياة دون سبب واضح في البداية.
لقد درس مندلسون 44,016 حالة ولادة جرت تحت التخدير العام بين عامي 1932 و1945. وجد أن 66 حالة عانت من شفط محتويات المعدة إلى الرئتين (Pulmonary Aspiration). ما أثار انتباهه هو أن الحالات التي شفطت سوائل حامضية كانت أشد خطورة بكثير من تلك التي شفطت جزيئات طعام صلبة. أجرى بعدها تجارب على الأرانب، حيث وضع حمض الهيدروكلوريك المخفف في رئاتها ولاحظ حدوث التهاب كيميائي عنيف وتلف في الأنسجة الرئوية.
نشر مندلسون نتائجه في ورقة بحثية شهيرة في مجلة American Journal of Obstetrics and Gynecology عام 1946 تحت عنوان “The Aspiration of Stomach Contents into the Lungs During Obstetric Anesthesia”. هذه الورقة غيّرت وجه طب التخدير إلى الأبد. فقد أوصى مندلسون بتجنب التخدير العام للحوامل قدر الإمكان واستبداله بالتخدير الموضعي، كما أوصى بالصيام التام قبل العمليات. ومنذ ذلك الحين، أصبحت إرشادات الصيام قبل الجراحة (NPO Guidelines) ركيزة أساسية في ممارسة التخدير الحديث.
“ما فعله مندلسون لم يكن مجرد وصف لمتلازمة جديدة؛ بل كان تحولاً جذرياً في فلسفة سلامة المريض أثناء التخدير. اليوم نحن نعيش ثمار اكتشافه في كل غرفة عمليات حول العالم، من الرياض إلى نيويورك.”
في أربعينيات القرن الماضي، كان التخدير العام هو الخيار شبه الوحيد للولادة القيصرية. لم يكن التخدير النصفي (Spinal Anesthesia) منتشراً بعد. ولهذا السبب كانت متلازمة مندلسون أكثر شيوعاً بين الحوامل مقارنة بأي فئة أخرى من المرضى آنذاك.
ماذا يحدث للرئتين بالضبط عند استنشاق حمض المعدة؟
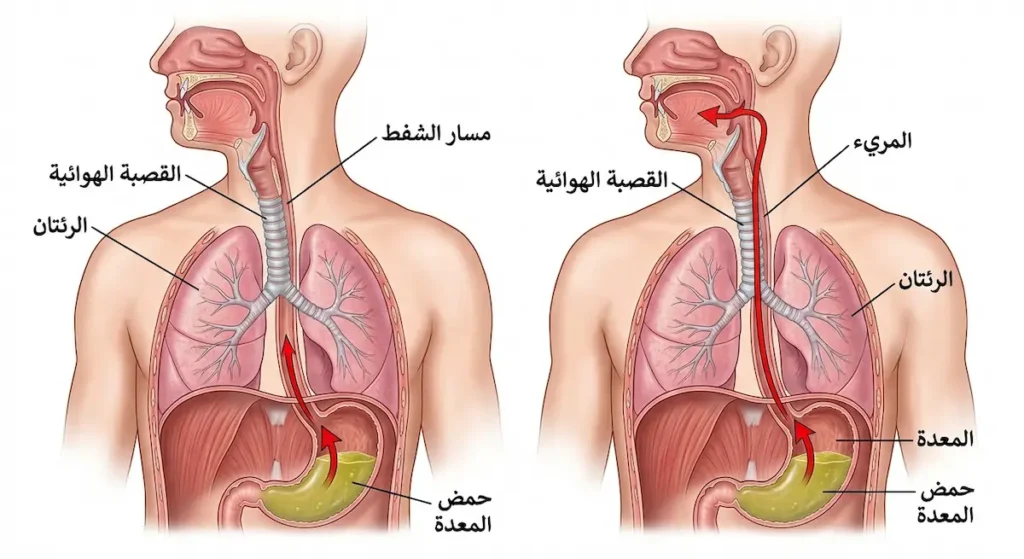
لفهم متلازمة مندلسون بعمق، يجب أن نغوص في الآلية المرضية (Pathophysiology) التي تجعل هذه الحالة مدمرة بهذا القدر. الأمر لا يتعلق فقط بدخول سائل غريب إلى الرئتين؛ بل بتفاعل كيميائي عنيف يُشعل حرباً داخل الصدر.
دور حمض المعدة: عندما يصبح درع الجسم سلاحاً ضده
المعدة تُنتج حمض الهيدروكلوريك (Hydrochloric Acid) بتركيز عالٍ يجعل درجة حموضتها (pH) تتراوح بين 1.5 و3.5 في الوضع الطبيعي. هذا الحمض ضروري لهضم الطعام وقتل البكتيريا، لكنه مُصمم ليبقى داخل المعدة فقط. جدار المعدة مبطّن بطبقة مخاطية سميكة تحميه من هذا الحمض. على النقيض من ذلك، الأنسجة الرئوية رقيقة جداً وغير محمية.
عندما يصل حمض المعدة بدرجة حموضة أقل من 2.5 إلى الحويصلات الهوائية (Alveoli)، يحدث ما يشبه الحرق الكيميائي الداخلي. الحمض يُدمر الطبقة السطحية الفاعلة (Surfactant) التي تمنع الحويصلات من الانهيار. كما يُتلف الخلايا الظهارية المبطنة للشعب الهوائية (Bronchial Epithelium) ويزيد نفاذية الشعيرات الدموية الرئوية بشكل كبير.
النتيجة؟ تسرّب سوائل البلازما من الأوعية الدموية إلى داخل الحويصلات الهوائية، مما يُسبب وذمة رئوية (Pulmonary Edema) غير قلبية المنشأ. تخيّل أن رئتيك تغرقان من الداخل بسائل لا علاقة له بالماء الذي تشربه، بل بسوائل جسمك التي تتسرب في المكان الخطأ.
“الالتهاب الرئوي الكيميائي الناتج عن شفط حمض المعدة يُمثل استجابة التهابية عقيمة وليس عدوى بكتيرية. إعطاء المضادات الحيوية فوراً بعد حادثة الشفط هو ممارسة شائعة لكنها غير مدعومة بالأدلة، بل قد تُسهم في مقاومة البكتيريا للمضادات الحيوية.”
حجم السائل المشفوط: الخط الفاصل بين النجاة والكارثة
ليس كل شفط لمحتويات المعدة يؤدي بالضرورة إلى متلازمة مندلسون. هناك قاعدة طبية كلاسيكية — وإن كانت موضع نقاش أكاديمي حديث — تقول إن الخطر الحقيقي يبدأ عندما يتجاوز حجم السائل المشفوط 0.4 مل لكل كيلوغرام من وزن الجسم. بمعنى آخر، لشخص وزنه 70 كغ، فإن شفط ما يزيد عن 28 مل تقريباً (أقل من ملعقتي طعام كبيرتين) من سائل شديد الحموضة يكفي لإطلاق هذه السلسلة المدمرة.
أثبتت دراسة منشورة في مجلة Anesthesiology عام 2019 أن العلاقة بين حجم السائل المشفوط ودرجة الإصابة ليست خطية بسيطة، بل تعتمد أيضاً على درجة حموضة السائل ومحتواه من الجزيئات الصلبة. فحتى كمية صغيرة جداً من سائل شديد الحموضة (pH أقل من 1.8) قد تُسبب ضرراً بالغاً يفوق كمية أكبر من سائل أقل حموضة.
الإستجابة الالتهابية المفرطة: عندما يهاجم الجسم نفسه
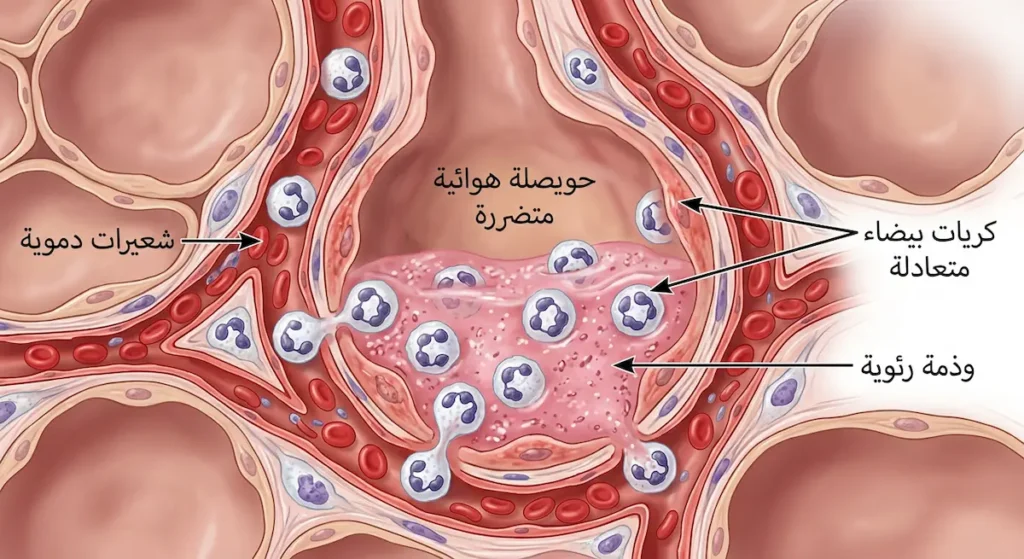
الضرر الكيميائي المباشر ليس نهاية القصة. بل هو مجرد الفصل الأول. ما يحدث بعد ذلك أشد فتكاً في كثير من الأحيان. جهاز المناعة يتعامل مع الأنسجة المتضررة كأنها تحت هجوم خارجي، فيُطلق موجة عارمة من الوسائط الالتهابية (Inflammatory Mediators) مثل الإنترلوكينات (Interleukins) وعامل نخر الورم (TNF-alpha) والبروستاغلاندينات.
هذه الاستجابة الالتهابية تجذب أعداداً هائلة من كريات الدم البيضاء المتعادلة (Neutrophils) إلى الرئتين. المفارقة المؤلمة أن هذه الخلايا — التي وظيفتها الأصلية حماية الجسم — تُطلق إنزيمات وجذوراً حرة (Free Radicals) تزيد من تدمير الأنسجة الرئوية السليمة. وبالتالي تتفاقم الوذمة الرئوية ويزداد نقص الأكسجة.
في الحالات الشديدة، يمكن أن تتصاعد هذه الاستجابة الالتهابية خلال 24 إلى 48 ساعة لتتحول إلى متلازمة الضائقة التنفسية الحادة (Acute Respiratory Distress Syndrome – ARDS)، وهي حالة مهددة للحياة تتطلب تهوية ميكانيكية مطولة وعلاجاً مكثفاً.
رئة الإنسان تحتوي على ما يقارب 480 مليون حويصلة هوائية بمساحة سطحية إجمالية تعادل ملعب تنس كاملاً. عندما يصل حمض المعدة إلى جزء صغير فقط من هذه المساحة، يمكن أن تنهار قدرة الرئة على تبادل الغازات بشكل كارثي خلال دقائق.
📖 اقرأ أيضاً: علم وظائف الأعضاء (Physiology): استكشاف آليات الحياة
ما أسباب متلازمة مندلسون وعوامل الخطر المؤدية إليها؟
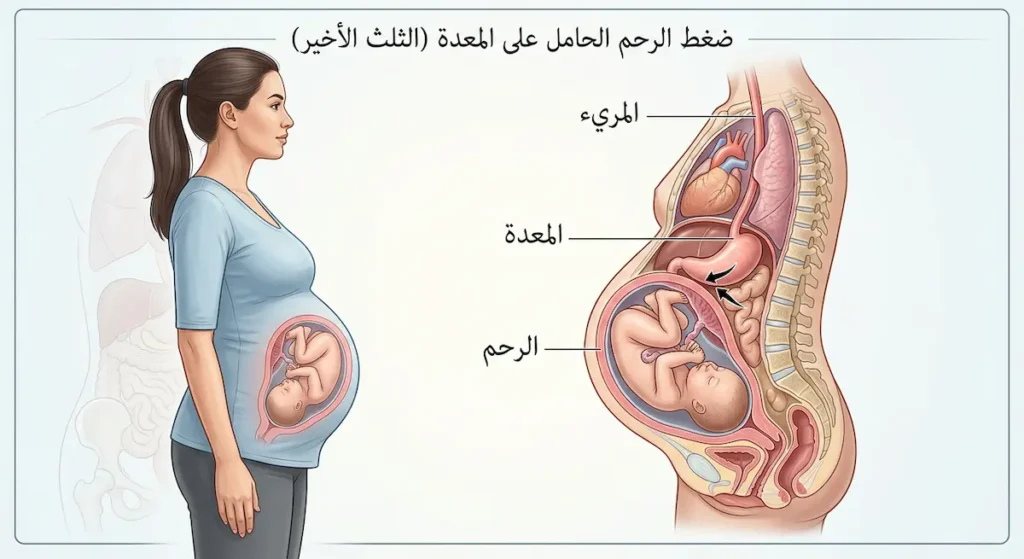
فهم عوامل الخطر أمر حاسم للوقاية من هذه المتلازمة. يمكن تقسيم هذه العوامل إلى فئتين رئيستين: عوامل تتعلق بالمريض نفسه، وعوامل ترتبط بالتدخل الطبي.
| التصنيف | عامل الخطر | آلية زيادة الخطر |
|---|---|---|
| عوامل متعلقة بالمريض | الحمل | ضغط الرحم على المعدة + ارتخاء صمام المريء بفعل البروجستيرون |
| السمنة المفرطة | ارتفاع الضغط داخل البطن وزيادة احتمالية الارتجاع | |
| ارتجاع المريء (GERD) | ضعف العضلة العاصرة السفلية للمريء | |
| تأخر إفراغ المعدة | السكري، الأفيونات، الصدمات، الألم الشديد | |
| عوامل متعلقة بالتدخل الطبي | الجراحة الطارئة | عدم توفر وقت كافٍ لتطبيق بروتوكول الصيام |
| صعوبة التنبيب الرغامي | فترة طويلة بدون حماية مجرى الهواء | |
| التخدير العام | تعطيل منعكسات السعال والبلع وإغلاق لسان المزمار |
العوامل المتعلقة بالمريض
الحمل يأتي في مقدمة عوامل الخطر، وهذا ليس مصادفة لأن مندلسون اكتشف المتلازمة أصلاً عند الحوامل. خلال الحمل تجتمع عدة عوامل خطيرة معاً: الرحم المتضخم يضغط على المعدة ويُبطئ إفراغها، وهرمون البروجستيرون (Progesterone) يُرخي العضلة العاصرة السفلية للمريء (Lower Esophageal Sphincter)، مما يُسهّل ارتجاع محتويات المعدة. إضافة إلى ذلك، تزداد حموضة المعدة وحجم إفرازاتها أثناء الحمل.
السمنة المفرطة (Morbid Obesity) تُضاعف الخطر أيضاً. الضغط داخل البطن يرتفع عند أصحاب مؤشر كتلة الجسم المرتفع (BMI)، مما يزيد احتمالية ارتجاع محتويات المعدة. هذا الأمر له أهمية خاصة في المملكة العربية السعودية؛ إذ تشير إحصاءات وزارة الصحة السعودية لعام 2023 إلى أن نسبة السمنة بين البالغين تتجاوز 35%، مما يجعل هذه الفئة أكثر عرضة لمخاطر التخدير العام بشكل عام ومتلازمة مندلسون بشكل خاص.
ارتجاع المريء المعدي (Gastroesophageal Reflux Disease – GERD) وفتق الحجاب الحاجز (Hiatal Hernia) يُشكلان عامل خطر مهماً. المرضى الذين يعانون من ارتجاع مزمن لديهم صمام مريئي سفلي ضعيف أصلاً، وأي انخفاض إضافي في مستوى الوعي — سواء بسبب التخدير أو حالة طبية طارئة — قد يُفقدهم خط الدفاع الأخير ضد الشفط.
تأخر إفراغ المعدة (Delayed Gastric Emptying) يزيد من كمية المحتوى المعدي المتاح للشفط. يحدث هذا التأخر في حالات عدة: مرضى السكري الذين يعانون من اعتلال الأعصاب المعدي (Gastroparesis)، المرضى الذين يتناولون أدوية مسكنة أفيونية (Opioids) تُبطئ حركة الأمعاء، حالات الصدمات (Trauma) والألم الشديد والقلق الحاد التي تُعيق الحركة الطبيعية للجهاز الهضمي.
العوامل المتعلقة بالتدخل الطبي
العمليات الجراحية الطارئة تحمل أعلى نسبة خطورة. في الحالات الإسعافية — كحوادث السيارات أو النزيف الداخلي أو الولادة القيصرية الطارئة — لا يتوفر وقت كافٍ لتطبيق بروتوكول الصيام الكامل. المريض قد يكون أكل قبل ساعة واحدة فقط من الحادث، ومعدته ممتلئة بالطعام والسوائل الحامضية.
صعوبة التنبيب الرغامي (Difficult Intubation) تُعَدُّ من أخطر السيناريوهات. عندما يواجه طبيب التخدير صعوبة في إدخال الأنبوب الرغامي (Endotracheal Tube) إلى القصبة الهوائية، تطول فترة عدم حماية مجرى الهواء. خلال هذه الفترة الحرجة، قد يرتجع محتوى المعدة ويدخل الرئتين دون أي عائق.
التخدير العام بذاته يُضعف آليات الحماية الطبيعية للجسم. المنعكسات الوقائية كمنعكس السعال (Cough Reflex) ومنعكس البلع (Swallowing Reflex) ومنعكس إغلاق لسان المزمار (Laryngeal Closure Reflex) تتوقف جميعها تحت تأثير أدوية التخدير. الجسم يصبح عاجزاً تماماً عن حماية رئتيه من أي سائل يصعد من المعدة.
“أنصح كل مريض مقبل على عملية جراحية — حتى لو كانت بسيطة — بأن يُخبر طبيب التخدير عن أي مشكلة في المعدة أو المريء يعاني منها. ارتجاع المريء أو حموضة المعدة المزمنة ليست تفاصيل ثانوية؛ بل هي معلومات قد تُنقذ حياتك حرفياً.”
📖 اقرأ أيضاً: صيام الحامل في رمضان: الدليل العلمي الكامل لسلامتكِ وسلامة جنينكِ
كيف تظهر أعراض متلازمة مندلسون سريرياً؟
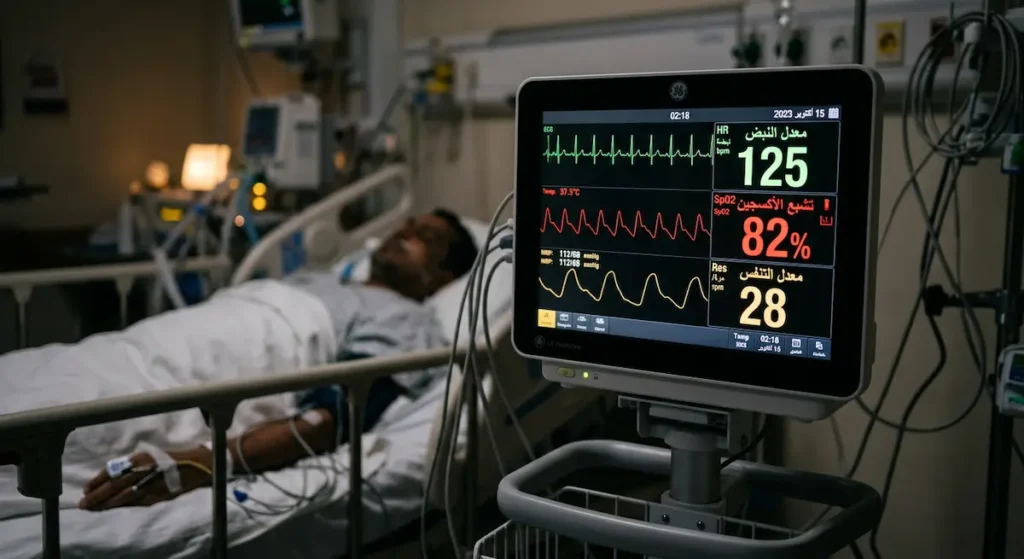
التعرف المبكر على العلامات والأعراض يُحدث فارقاً بين الحياة والموت. ما يجعل متلازمة مندلسون خبيثة هو أن بعض أعراضها تظهر فوراً، بينما يتأخر بعضها الآخر لساعات.
في اللحظات الأولى بعد شفط محتويات المعدة، يحدث تشنج قصبي حاد (Acute Bronchospasm). المريض — إن كان واعياً — يشعر بضيق مفاجئ في التنفس وسعال عنيف. أما إن كان تحت التخدير العام، فإن طبيب التخدير يلاحظ ارتفاعاً مفاجئاً في ضغط مجرى الهواء (Airway Pressure) على جهاز التهوية، مع صعوبة في تهوية المريض. يُسمع صوت أزيز (Wheezing) واضح عند فحص الصدر بالسماعة، مصحوباً بفرقعات رطبة (Crackles).
خلال الدقائق التالية يبدأ نقص الأكسجة (Hypoxia) بالظهور. يهبط تشبع الأكسجين في الدم (SpO2) بسرعة، وتظهر زرقة (Cyanosis) في الشفتين وأطراف الأصابع. القلب يتسارع (Tachycardia) محاولاً تعويض نقص الأكسجين بضخ المزيد من الدم، والتنفس يصبح سريعاً وسطحياً (Tachypnea).
بعد مرور ساعات — وأحياناً يوم كامل — تبدأ المرحلة الالتهابية الثانية. هنا تتفاقم الوذمة الرئوية وتظهر ارتشاحات واسعة في صور الأشعة. حرارة الجسم قد ترتفع، وقد ينخفض ضغط الدم نتيجة التسرب الوعائي الشديد. في أسوأ السيناريوهات، يتطور الوضع إلى متلازمة الضائقة التنفسية الحادة (ARDS) مع فشل تنفسي يستدعي تهوية ميكانيكية مطولة.
هنا تكمن أهمية اليقظة المستمرة في غرفة الإفاقة (Recovery Room). فحتى لو بدا المريض مستقراً بعد العملية مباشرة، يجب مراقبته عن كثب لمدة لا تقل عن ساعتين على الأقل بحثاً عن أي علامات تنفسية مبكرة.
يمكن لمتلازمة مندلسون أن تحدث حتى خارج غرفة العمليات! المرضى فاقدو الوعي في أقسام الطوارئ — سواء بسبب سكتة دماغية أو جرعة دوائية زائدة أو إصابة رأس — معرضون لنفس الخطر تماماً. لهذا السبب يضع المسعفون المريض فاقد الوعي في وضعية الإفاقة الجانبية (Recovery Position) لحماية مجرى الهواء.
📖 اقرأ أيضاً: الإنعاش القلبي الرئوي (CPR): متى وكيف يتم تطبيقه؟
كيف يؤكد الأطباء تشخيص متلازمة مندلسون؟
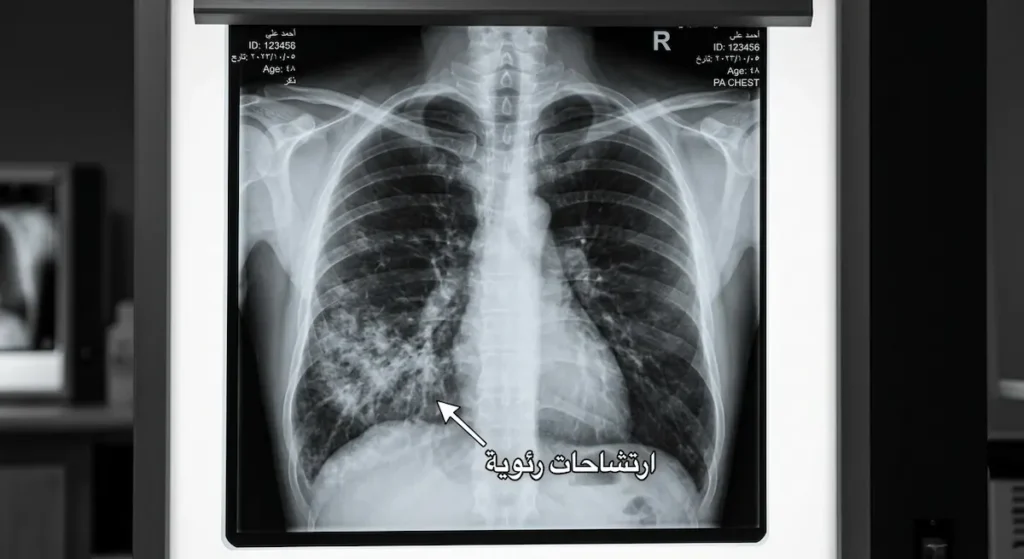
التشخيص يعتمد بشكل أساسي على السياق السريري. طبيب التخدير الذي يُشاهد بعينيه ارتجاع محتوى المعدة إلى الحلق أثناء التنبيب أو أثناء العملية لديه التشخيص فعلياً أمامه. لكن في الحالات التي لا يكون فيها الشفط مُشاهداً مباشرة، تُستخدم أدوات تشخيصية أخرى.
صور الأشعة السينية للصدر (Chest X-ray) تُظهر ارتشاحات رئوية (Pulmonary Infiltrates) غالباً في الفصوص السفلية والخلفية للرئتين، وهي المناطق التي يتجمع فيها السائل المشفوط بفعل الجاذبية عندما يكون المريض مستلقياً على ظهره. في البداية قد تبدو الأشعة طبيعية، ثم تتطور الارتشاحات خلال ساعات. هذا التأخر في الظهور الشعاعي هو فخ تشخيصي معروف يجب أن يكون كل طبيب طوارئ على دراية به.
تحليل غازات الدم الشرياني (Arterial Blood Gas – ABG) يكشف عن نقص الأكسجة (Hypoxemia) مع انخفاض نسبة الأكسجين الجزئي (PaO2). في الحالات الشديدة يظهر حماض تنفسي (Respiratory Acidosis) بسبب عدم قدرة الرئتين على طرد ثاني أكسيد الكربون بكفاءة.
المنظار الرئوي (Bronchoscopy) يُستخدم في حالات محددة، خاصة عندما يُشتبه في وجود جزيئات طعام صلبة سدّت أحد الشعب الهوائية. المنظار يسمح بالرؤية المباشرة لداخل القصبات وشفط أي مادة غريبة متبقية. كما أنه يُتيح أخذ عينات من السائل القصبي (Bronchoalveolar Lavage) لتحليلها وتحديد ما إذا كانت العدوى البكتيرية الثانوية قد بدأت.
الأشعة المقطعية للصدر (CT Scan) تُستخدم في الحالات المعقدة لتقييم مدى الضرر الرئوي بدقة أعلى، خاصة عند الاشتباه في تكوّن خراج رئوي (Lung Abscess) أو انصباب جنبي (Pleural Effusion).
وفقاً لتقارير منظمة الصحة العالمية حول سلامة التخدير الجراحي، فإن “الشفط الرئوي لمحتويات المعدة يظل أحد الأسباب الرئيسة لوفيات التخدير التي يمكن الوقاية منها في البلدان النامية والمتقدمة على حد سواء.” وتوصي المنظمة بتطبيق بروتوكولات صيام صارمة قبل الجراحة كجزء لا يتجزأ من معايير السلامة الجراحية العالمية (WHO Surgical Safety Checklist).
📖 اقرأ أيضاً: علم الأمراض (Pathology): دراسة الأمراض وتأثيرها على الجسم
كيف يُعالج أطباء العناية المركزة متلازمة مندلسون؟
هنا يكمن العمق الطبي الحقيقي لهذا الموضوع. علاج متلازمة مندلسون ليس وصفة جاهزة، بل بروتوكول متعدد المراحل يعتمد على شدة الحالة وسرعة الاستجابة.
الإسعاف الأولي الفوري: السباق مع الزمن
اللحظة التي يكتشف فيها طبيب التخدير حدوث شفط رئوي هي اللحظة الأكثر حسماً. الخطوة الأولى هي شفط المجاري التنفسية فوراً (Immediate Airway Suctioning) باستخدام قسطرة شفط كبيرة القطر لإزالة أكبر كمية ممكنة من المحتوى المعدي قبل أن يتغلغل أعمق في الشعب الهوائية. يُمال رأس المريض إلى الجانب — أو يُوضع في وضعية ترندلنبيرغ (Trendelenburg Position) — للاستفادة من الجاذبية في منع المزيد من السائل من الوصول إلى الرئتين.
إذا لم يكن المريض منبّباً بعد، يتم تأمين مجرى الهواء فوراً بالتنبيب الرغامي (Endotracheal Intubation) مع نفخ البالون (Cuff Inflation) لمنع أي شفط إضافي. هذه الخطوة غير قابلة للتأجيل.
الدعم التنفسي: من الأكسجين البسيط إلى التهوية الآلية
بعد تأمين مجرى الهواء، تبدأ مرحلة دعم التنفس. في الحالات الخفيفة، قد يكفي إعطاء أكسجين عالي التدفق (High-Flow Oxygen) عبر قناع وجهي مع مراقبة دقيقة. لكن في الحالات المتوسطة والشديدة — وهي الأغلب — يحتاج المريض إلى تهوية آلية (Mechanical Ventilation).
المفتاح في التهوية الآلية هنا هو استخدام ضغط نهاية الزفير الإيجابي (Positive End-Expiratory Pressure – PEEP). هذا الضغط يمنع الحويصلات الهوائية المتضررة من الانهيار الكامل ويُساعد في إعادة فتح المناطق المنخمصة (Atelectatic Areas). عادة يبدأ الأطباء بـ PEEP بمقدار 5-10 سم ماء ويُزاد تدريجياً حسب استجابة المريض.
في حالات تطور متلازمة الضائقة التنفسية الحادة (ARDS)، يُطبّق بروتوكول التهوية الوقائية للرئة (Lung-Protective Ventilation Strategy) الذي يعتمد على أحجام مدّية منخفضة (Low Tidal Volumes) بمقدار 6 مل/كغ من الوزن المثالي، وهو البروتوكول الذي أثبتت فعاليته شبكة ARDS Network في دراستها المحورية المنشورة في New England Journal of Medicine عام 2000.
الجدل الطبي حول الكورتيزون والمضادات الحيوية: نقطة ذهبية
هذه من أكثر النقاط التي يُخطئ فيها حتى بعض الأطباء. متلازمة مندلسون في مراحلها الأولى هي التهاب كيميائي (Chemical Pneumonitis) وليست عدوى بكتيرية (Bacterial Infection). الحمض هو الذي يُسبب الضرر، وليس البكتيريا. لذلك فإن إعطاء المضادات الحيوية فوراً في غياب دليل على عدوى بكتيرية يُعَدُّ ممارسة غير صحيحة وقد تُسهم في مقاومة المضادات الحيوية.
ومع ذلك، فإن الرئتين المتضررة كيميائياً تصبح أرضاً خصبة لنمو البكتيريا. لذا يجب مراقبة المريض عن كثب بحثاً عن علامات العدوى الثانوية: ارتفاع الحرارة بعد 48-72 ساعة، ارتفاع عدد كريات الدم البيضاء، تغير لون ورائحة الإفرازات القصبية، ظهور ارتشاحات جديدة في الأشعة. عندها فقط تُبدأ المضادات الحيوية واسعة الطيف بعد أخذ زراعة (Culture) من الإفرازات.
أما بالنسبة للكورتيكوستيرويدات (Corticosteroids)، فالأدلة العلمية حتى عام 2025 لا تدعم استخدامها الروتيني في متلازمة مندلسون. أثبتت مراجعة منهجية (Systematic Review) منشورة في مكتبة كوكرين (Cochrane Library) عام 2021 أن الكورتيزون لم يُظهر فائدة واضحة في تحسين نتائج المرضى، بل قد يزيد من خطر العدوى الثانوية. هذا لا يعني أنه لا يُستخدم مطلقاً؛ بل يُترك قرار استخدامه لتقدير الطبيب المعالج في حالات محددة جداً.
“من الأخطاء الشائعة في الممارسة السريرية المسارعة بوصف المضادات الحيوية فور حدوث شفط رئوي. الإرشادات الحديثة واضحة: راقب المريض أولاً. الالتهاب الكيميائي قد يتحسن وحده خلال 48 ساعة. أما إذا ظهرت علامات العدوى البكتيرية، فاختر المضاد الحيوي بناءً على الزراعة والتحسس، وليس بشكل عشوائي.”
📖 اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
كيف يمكن الوقاية من متلازمة مندلسون قبل حدوثها؟
الوقاية هي الركيزة الأهم. لأن متلازمة مندلسون — رغم تقدم العلاج — لا تزال تحمل نسبة وفيات ملحوظة، خاصة عند تطورها إلى ARDS. لذا فإن منع حدوثها من الأساس أفضل ألف مرة من محاولة علاجها بعد وقوعها.
إرشادات الصيام قبل الجراحة (NPO Guidelines): القاعدة الذهبية
NPO هي اختصار لاتيني لعبارة Nil Per Os وتعني “لا شيء عن طريق الفم”. الجمعية الأمريكية لأطباء التخدير (American Society of Anesthesiologists – ASA) تُصدر إرشادات محدثة بشأن مدد الصيام المطلوبة:
- السوائل الشفافة (ماء، عصير تفاح بدون لب، شاي أو قهوة بدون حليب): صيام لمدة ساعتين على الأقل قبل التخدير.
- حليب الأم (للرضع): 4 ساعات.
- الحليب الصناعي والوجبات الخفيفة: 6 ساعات.
- الوجبات الصلبة الكاملة واللحوم والأطعمة الدسمة: 6 إلى 8 ساعات على الأقل.
| نوع الطعام أو الشراب | أمثلة | الحد الأدنى للصيام |
|---|---|---|
| السوائل الشفافة | ماء، عصير تفاح بدون لب، شاي أو قهوة بدون حليب | 2 ساعة |
| حليب الأم (للرضع) | الرضاعة الطبيعية | 4 ساعات |
| الحليب الصناعي والوجبات الخفيفة | حليب الفورمولا، خبز محمص، بسكويت خفيف | 6 ساعات |
| الوجبات الصلبة الكاملة | لحوم، أطعمة دسمة، وجبة كاملة | 8-6 ساعات |
في المملكة العربية السعودية، لاحظت شخصياً أن بعض المرضى لا يأخذون تعليمات الصيام بالجدية الكافية. يقول أحدهم: “أكلت تمرة واحدة فقط، لا تحسبها شيئاً.” لكن الحقيقة أن أي طعام — مهما كان صغيراً — يُحفّز إفراز حمض المعدة ويزيد حجم المحتوى المعدي. التمرة الواحدة قد تكون الفرق بين عملية آمنة وكارثة تنفسية.
- 1. إرشادات ASA للصيام قبل الجراحة (2023): تُحدد الحد الأدنى لمدة الصيام حسب نوع الطعام والشراب، وتوصي بإعطاء أدوية وقائية للمرضى عاليي الخطورة.
- 2. إرشادات ESAIC الأوروبية (2022): تتبنى نهجاً أكثر مرونة مع السماح بشرب سوائل شفافة حتى ساعة واحدة قبل التخدير في فئات محددة.
- 3. قائمة السلامة الجراحية (WHO Surgical Safety Checklist): تتضمن التحقق من حالة الصيام والمخاطر التنفسية كخطوة إلزامية قبل بدء التخدير.
- 4. بروتوكول وزارة الصحة السعودية لسلامة التخدير: يتبنى إرشادات ASA مع تعديلات تتناسب مع الممارسة المحلية، ويُلزم بتوثيق حالة الصيام في السجل الطبي.
الأدوية الوقائية: خط دفاع إضافي
قبل العمليات الطارئة أو عند المرضى عاليي الخطورة، يلجأ أطباء التخدير إلى أدوية تُقلل من حجم وحموضة محتوى المعدة:
- مثبطات مضخات البروتون (Proton Pump Inhibitors – PPIs) مثل أوميبرازول (Omeprazole) أو بانتوبرازول (Pantoprazole): تُعطى في الليلة السابقة للعملية وصباح يوم الجراحة لتقليل إفراز حمض المعدة.
- حاصرات مستقبلات الهستامين H2 مثل رانيتيدين — الذي سُحب من الأسواق في عدة دول عام 2020 بسبب مخاوف تتعلق بملوث NDMA — أو فاموتيدين (Famotidine) كبديل.
- سيترات الصوديوم (Sodium Citrate): محلول قلوي يُعطى عن طريق الفم قبل التخدير مباشرة لرفع pH محتوى المعدة فوق 2.5، مما يُقلل من خطر الضرر الكيميائي إذا حدث شفط.
- ميتوكلوبراميد (Metoclopramide): يُسرّع إفراغ المعدة ويرفع توتر العضلة العاصرة السفلية للمريء.
| الفئة الدوائية | المثال | آلية العمل | توقيت الإعطاء |
|---|---|---|---|
| مثبطات مضخات البروتون (PPIs) | أوميبرازول (Omeprazole) أو بانتوبرازول (Pantoprazole) | تقليل إفراز حمض المعدة | الليلة السابقة + صباح يوم الجراحة |
| حاصرات مستقبلات H2 | فاموتيدين (Famotidine) | تثبيط إفراز الحمض عبر مستقبلات الهستامين | قبل التخدير بـ 1-2 ساعة |
| مضادات الحموضة القلوية | سيترات الصوديوم (Sodium Citrate) | رفع pH محتوى المعدة فوق 2.5 | قبل التخدير مباشرة |
| محفزات حركة المعدة | ميتوكلوبراميد (Metoclopramide) | تسريع إفراغ المعدة + رفع توتر صمام المريء | قبل التخدير بـ 30-60 دقيقة |
📖 اقرأ أيضاً: مضادات الحموضة: ما الفرق بينها وبين مثبطات مضخة البروتون؟
تقنيات التخدير المتقدمة: السلاح الأخير
التنبيب السريع (Rapid Sequence Induction and Intubation – RSI) هو البروتوكول القياسي للمرضى المعرضين لخطر الشفط. الفكرة بسيطة وعبقرية في آن واحد: بدلاً من تهوية المريض بالقناع بعد تخديره (مما قد يُدخل هواءً إلى المعدة ويزيد الارتجاع)، يتم إعطاء المنوم والمرخي العضلي بتتابع سريع ثم إدخال الأنبوب الرغامي فوراً دون تهوية بالقناع بينهما. هذا يُقلل الفترة التي يكون فيها مجرى الهواء غير محمي إلى أدنى حد ممكن.
مناورة سيليك (Sellick Maneuver) أو الضغط على الغضروف الحلقي (Cricoid Pressure) كانت تُمارس بشكل روتيني منذ عقود أثناء RSI. الفكرة هي الضغط على الغضروف الحلقي (Cricoid Cartilage) لإغلاق المريء ميكانيكياً ومنع ارتجاع محتويات المعدة. لكن — وهنا الجدل الحديث — أظهرت دراسة منشورة في مجلة The Lancet عام 2019 (دراسة IRIS) أن الضغط على الغضروف الحلقي لم يُقلل بشكل ذي دلالة إحصائية من حالات الشفط مقارنة بعدم استخدامه. رغم ذلك، لا يزال كثير من أطباء التخدير يستخدمونه كإجراء احترازي إضافي، خاصة في المنطقة العربية حيث تميل الممارسة السريرية إلى التحفظ.
“تقنية التنبيب السريع (RSI) تظل حجر الزاوية في حماية مجرى الهواء عند المرضى المعرضين لخطر الشفط. أما مناورة سيليك فرغم الجدل الحديث حولها، إلا أن تطبيقها بالشكل الصحيح مع القوة المناسبة لا يزال يُقدّم طبقة أمان إضافية لا يمكن تجاهلها.”
إذا كنت مريضاً مقبلاً على عملية جراحية مجدولة في السعودية أو أي مكان آخر، وسُئلت عن آخر مرة أكلت أو شربت فيها: أجب بصدق تام. الكذب بشأن موعد آخر وجبة قد يدفع طبيب التخدير إلى اتخاذ قرارات غير ملائمة تعرّض حياتك لخطر حقيقي.
سيناريو تطبيقي من واقع غرفة العمليات: كيف تحدث متلازمة مندلسون فعلياً؟
لنتخيل هذا السيناريو الذي يتكرر في مستشفيات العالم: سيدة في الثلاثين من عمرها، حامل في الأسبوع الثامن والثلاثين، تصل إلى قسم الطوارئ في أحد مستشفيات الرياض بنزيف مهبلي حاد. تقرر الطبيبة أن ولادة قيصرية طارئة ضرورية لإنقاذ الأم والجنين. المشكلة؟ السيدة أكلت وجبة كبسة كاملة قبل ساعة ونصف فقط.
طبيب التخدير يعلم أن معدتها ممتلئة. يعلم أيضاً أن الحمل يُبطئ إفراغ المعدة ويُرخي صمام المريء. لكن لا وقت للانتظار. يقرر إجراء تنبيب سريع (RSI) مع كل الاحتياطات: سيترات الصوديوم عن طريق الفم، مناورة سيليك أثناء التنبيب، وتجهيز جهاز الشفط بجانب الرأس.
أثناء التنبيب، وقبل أن يتمكن الطبيب من إدخال الأنبوب، يرتجع سائل أخضر داكن من فم المريضة. جزء منه يدخل القصبة الهوائية قبل نفخ بالون الأنبوب. فوراً يبدأ الشفط. لكن الضرر وقع. خلال دقائق، ينخفض تشبع الأكسجين من 98% إلى 82%. ضغط مجرى الهواء يرتفع. صوت أزيز واضح. الأشعة بعد ساعتين تُظهر ارتشاحات ثنائية الجانب.
هذا هو الوجه الحقيقي لمتلازمة مندلسون. ليست فصلاً في كتاب؛ بل لحظات مرعبة في غرفة عمليات.
📖 اقرأ أيضاً: الاختناق (Choking): الإسعافات الأولية الأساسية والوقاية
ما الفرق الجوهري بين متلازمة مندلسون والالتهاب الرئوي الشفطي البكتيري؟
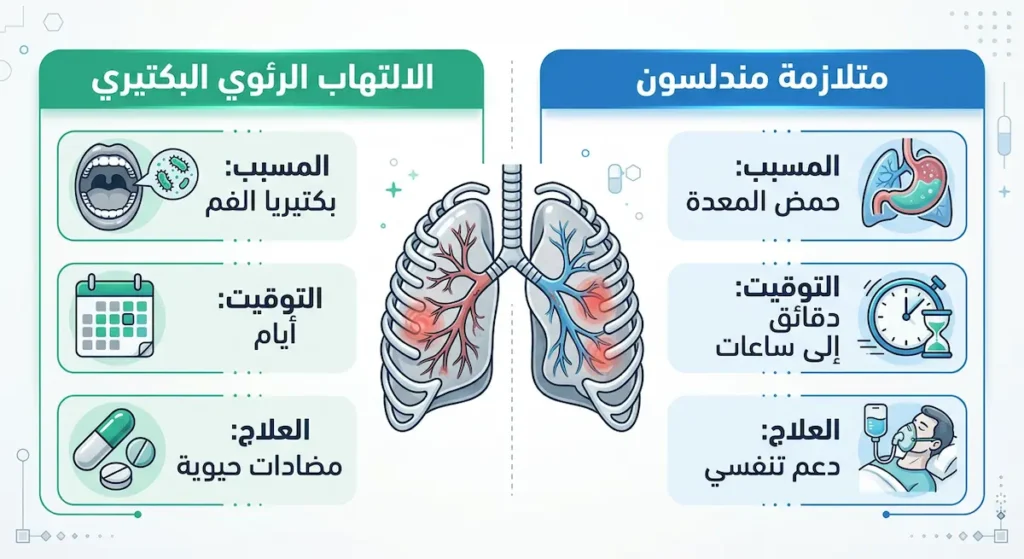
كثيراً ما يُخلط بين هاتين الحالتين، وهذا خطأ سريري قد يؤدي إلى علاج غير صحيح. الفرق بينهما جوهري:
من حيث المسبب: متلازمة مندلسون (Chemical Pneumonitis) ناتجة عن شفط سائل حامضي معقم يُسبب حرقاً كيميائياً للرئة. الالتهاب الرئوي الشفطي البكتيري (Bacterial Aspiration Pneumonia) ناتج عن شفط بكتيريا من الفم والحلق — خاصة البكتيريا اللاهوائية (Anaerobes) — إلى الرئتين.
من حيث التوقيت: أعراض متلازمة مندلسون تظهر خلال دقائق إلى ساعات قليلة. الالتهاب الرئوي البكتيري يتطور ببطء أكبر، عادة خلال أيام.
من حيث الفئة الأكثر عرضة: متلازمة مندلسون تصيب أساساً مرضى التخدير العام والحوامل وفاقدي الوعي. الالتهاب الرئوي الشفطي البكتيري أكثر شيوعاً عند كبار السن ومرضى الخرف ومرضى السكتة الدماغية الذين يعانون من صعوبة البلع (Dysphagia).
من حيث العلاج: متلازمة مندلسون تُعالج بالدعم التنفسي أساساً. المضادات الحيوية لا تُعطى إلا عند ثبوت عدوى ثانوية. بينما الالتهاب الرئوي البكتيري يحتاج مضادات حيوية من البداية تُغطي البكتيريا اللاهوائية.
من حيث المظهر الشعاعي: متلازمة مندلسون تُظهر ارتشاحات منتشرة ثنائية الجانب تشبه الوذمة الرئوية. الالتهاب البكتيري يُظهر عادة بؤرة تكثيف (Consolidation) في الفص السفلي الأيمن غالباً.
هذا التمييز ليس أكاديمياً فحسب؛ بل له تبعات مباشرة على قرارات العلاج في العناية المركزة.
| وجه المقارنة | متلازمة مندلسون (Chemical Pneumonitis) | الالتهاب الرئوي الشفطي البكتيري (Bacterial Aspiration Pneumonia) |
|---|---|---|
| المسبب | شفط سائل معدي حامضي معقم (حرق كيميائي) | شفط بكتيريا من الفم والحلق (خاصة اللاهوائية) |
| توقيت ظهور الأعراض | دقائق إلى ساعات قليلة | أيام (24-72 ساعة عادة) |
| الفئة الأكثر عرضة | مرضى التخدير العام، الحوامل، فاقدو الوعي | كبار السن، مرضى السكتة الدماغية، مرضى صعوبة البلع |
| المظهر الشعاعي | ارتشاحات منتشرة ثنائية الجانب (تشبه الوذمة) | بؤرة تكثيف (Consolidation) — عادة الفص السفلي الأيمن |
| العلاج الأساسي | دعم تنفسي + مراقبة (لا مضادات حيوية إلا عند ثبوت عدوى ثانوية) | مضادات حيوية تغطي البكتيريا اللاهوائية من البداية |
| المآل (Prognosis) | قد يتعافى تلقائياً أو يتطور إلى ARDS (نسبة وفيات 35-46% في الحالات الشديدة) | يتحسن عادة بالمضادات الحيوية — قد يتكوّن خراج رئوي |
📖 اقرأ أيضاً: ذات الرئة الاستنشاقية: متى تصبح “الشردقة” خطراً يهدد الحياة؟
أصدرت إدارة الغذاء والدواء الأمريكية (FDA) عام 2020 قراراً بسحب عقار رانيتيدين (Zantac) من الأسواق الأمريكية بسبب احتوائه على مستويات غير مقبولة من ملوث NDMA المحتمل أنه مسرطن. هذا القرار أثر مباشرة على بروتوكولات الوقاية من شفط محتويات المعدة؛ إذ كان الرانيتيدين يُستخدم بشكل واسع كدواء وقائي قبل العمليات لتقليل حموضة المعدة. بديله الحالي هو فاموتيدين (Famotidine) أو مثبطات مضخات البروتون.
ما المضاعفات المحتملة وكيف يتحدد مآل المرض؟
متلازمة مندلسون تحمل طيفاً واسعاً من النتائج، من التعافي الكامل خلال أيام إلى الوفاة.
أخطر مضاعفاتها هو التطور إلى متلازمة الضائقة التنفسية الحادة (ARDS). تشير الإحصائيات إلى أن ما بين 20% إلى 30% من حالات الشفط الرئوي الحاد تتطور إلى ARDS، وأن نسبة الوفيات في ARDS الشديدة تتراوح بين 35% و46% حتى مع العلاج المكثف، وفقاً لبيانات شبكة ARDS Network.
العدوى البكتيرية الثانوية مضاعفة شائعة أخرى. الرئة المتضررة كيميائياً تفقد دفاعاتها الموضعية، فتصبح هدفاً سهلاً للبكتيريا. قد تتطور إلى التهاب رئوي مكتسب من المستشفى (Hospital-Acquired Pneumonia – HAP) أو حتى خراج رئوي.
التليف الرئوي (Pulmonary Fibrosis) مضاعفة طويلة الأمد محتملة في الحالات الشديدة. الأنسجة الرئوية المتضررة قد تُستبدل بنسيج ليفي غير وظيفي، مما يُقلل من قدرة الرئة بشكل دائم.
فشل الأعضاء المتعدد (Multi-Organ Failure) قد يحدث في الحالات القصوى، حيث يمتد الالتهاب الجهازي (Systemic Inflammatory Response) ليطال الكلى والكبد والقلب.
العوامل التي تحدد النجاة تشمل: كمية وحموضة السائل المشفوط، سرعة التشخيص والتدخل، عمر المريض وحالته الصحية الأساسية، وتوفر رعاية عناية مركزة متقدمة. في المملكة العربية السعودية، تتوفر وحدات عناية مركزة متطورة في المستشفيات الكبرى — كمستشفى الملك فيصل التخصصي ومدينة الملك عبدالعزيز الطبية — مما يُحسّن من فرص النجاة بشكل كبير مقارنة بالمناطق التي تفتقر لهذه الإمكانيات.
نسبة الوفيات الإجمالية من الشفط الرئوي أثناء التخدير العام انخفضت بشكل هائل من حوالي 1 لكل 3,000 حالة تخدير في الخمسينيات إلى حوالي 1 لكل 350,000 حالة في الوقت الحالي، وذلك بفضل تطبيق إرشادات الصيام وبروتوكولات التنبيب السريع. هذا يعني أن الوقاية نجحت فعلاً في إنقاذ ملايين الأرواح.
📖 اقرأ أيضاً: الإنتان (Sepsis): الأسباب، الأعراض، والعلاج
“دوري كاختصاصية تغذية يبدأ قبل دخول المريض غرفة العمليات. أوجه المرضى خاصة أصحاب الوزن الزائد ومرضى السكري إلى اتباع نظام غذائي يُسرّع إفراغ المعدة في الأيام السابقة للعملية: وجبات صغيرة متكررة، تجنب الدهون العالية والألياف غير القابلة للذوبان في الوجبة الأخيرة. هذه التفاصيل قد تبدو بسيطة، لكنها تُحدث فرقاً حقيقياً في سلامة التخدير.”
ما الذي تقوله أحدث الأبحاث عن متلازمة مندلسون حتى 2025؟
البحث العلمي لم يتوقف عند ما كتبه مندلسون عام 1946. هناك تطورات مهمة في السنوات الأخيرة تستحق التوقف عندها.
أثبتت دراسة منشورة في مجلة Critical Care Medicine عام 2022 أن استخدام الموجات فوق الصوتية للمعدة (Gastric Ultrasound) في غرفة العمليات يمكن أن يُقيّم حجم ونوع محتوى المعدة بدقة عالية قبل التخدير. هذه التقنية غير جراحية وسريعة — تستغرق أقل من 5 دقائق — وتُساعد طبيب التخدير في اتخاذ قرار أكثر ذكاءً بشأن ما إذا كان المريض آمناً للتخدير أم لا. بدأت عدة مستشفيات في السعودية بإدخال هذه التقنية ضمن ممارساتها الروتينية.
“الموجات فوق الصوتية لتقييم المعدة عند نقطة الرعاية (Point-of-Care Gastric Ultrasound) تُقدّم لطبيب التخدير معلومات آنية عن حجم ونوع محتوى المعدة. هذه المعلومات تُغيّر القرار السريري في ما يصل إلى 30% من الحالات التي كان فيها وضع الصيام غير واضح.”
من جهة ثانية، هناك اهتمام متزايد بالعلاج البيولوجي الموجه (Targeted Biological Therapy) للحد من الاستجابة الالتهابية المفرطة في حالات الشفط الرئوي. أبحاث أولية على نماذج حيوانية تدرس استخدام مثبطات الإنترلوكين (Anti-IL Antibodies) للسيطرة على العاصفة الالتهابية، لكن هذه العلاجات لا تزال في مراحل تجريبية مبكرة ولم تدخل الممارسة السريرية بعد.
كذلك تتجه الأبحاث نحو تحديث إرشادات الصيام لتكون أقل تشدداً وأكثر فردية. إرشادات الجمعية الأوروبية لأطباء التخدير (European Society of Anaesthesiology – ESA) لعام 2023 بدأت تأخذ بعين الاعتبار نوع العملية وعوامل الخطر الفردية بدلاً من تطبيق قاعدة صيام واحدة على الجميع. هذا النهج الشخصي (Personalized Approach) قد يُقلل من المعاناة غير الضرورية للمرضى دون المساس بالسلامة.
🔍 لمحة بحثية حديثة:
وجد فريق بحثي في جامعة ستانفورد عام 2024 أن تحليل البروتيوم (Proteomics) للسائل القصبي بعد الشفط الرئوي يمكن أن يتنبأ — خلال الساعات الست الأولى — بأي المرضى سيتطور لديهم ARDS وأيهم سيتعافى تلقائياً. إذا تأكدت هذه النتائج في دراسات أكبر، فقد تُحدث ثورة في التعامل المبكر مع متلازمة مندلسون.
📖 اقرأ أيضاً: مرض الربو (Asthma): الدليل الطبي الشامل للسيطرة على النوبات نهائياً
خلاصة “خلية” الطبية
متلازمة مندلسون ليست مجرد فصل في كتاب تخدير قديم، بل هي تحدٍّ طبي حقيقي يواجهه أطباء التخدير والعناية المركزة يومياً. منذ أن وصفها كورتيس مندلسون عام 1946 وحتى اليوم، مرّ طب التخدير بتحولات جذرية جعلت هذه المتلازمة أندر بكثير مما كانت عليه، لكنها لم تختفِ تماماً.
الصيام قبل الجراحة، والأدوية الوقائية، وبروتوكول التنبيب السريع: هذه الأدوات الثلاث تُشكل درعاً فعالاً ضد هذا الخطر. لكن هذا الدرع لا يعمل إلا بتعاون المريض الكامل مع فريقه الطبي. فعندما يطلب منك طبيب التخدير ألا تأكل أو تشرب قبل عمليتك، فهو لا يطلب منك شيئاً تعسفياً؛ بل يحمي رئتيك من كارثة صامتة اسمها متلازمة مندلسون.
لقد أثبتت عقود من الخبرة والأبحاث أن الوقاية أقوى بكثير من العلاج في هذه الحالة. والمعرفة هي خط الدفاع الأول. إذا كنت مريضاً أو طالب طب أو حتى فرداً عادياً مقبلاً على عملية: اسأل طبيبك، افهم المخاطر، والتزم بالتعليمات حرفياً.
هل تساءلت الآن: كم ساعة صمت قبل آخر عملية خضعت لها، وهل أخبرت طبيب التخدير بكل ما يجب أن يعرفه عن حالتك الصحية؟
📖 اقرأ أيضاً: حقيبة الطوارئ المنزلية: ماذا يضع أطباء الطوارئ فيها فعلاً؟
الأسئلة الشائعة
اضغط على السؤال لتعرف الإجابة
المعلومات الواردة في هذا المقال على موقع خلية ذات طابع تثقيفي وتعليمي بحت، ولا تُغني بأي حال عن استشارة طبيب مختص أو أخصائي تخدير وعناية مركزة. لا يجوز الاعتماد على محتوى هذا المقال لاتخاذ قرارات طبية فردية تتعلق بالتخدير أو الجراحة. إذا كنت مريضاً مقبلاً على عملية جراحية، يُرجى مراجعة طبيب التخدير الخاص بك للحصول على توجيهات مخصصة لحالتك الصحية. في حالات الطوارئ الطبية، اتصل بالرقم 911 (السعودية) أو توجه لأقرب قسم طوارئ فوراً.
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقع خلية لضمان الدقة والمعلومة الصحيحة. تمت المراجعة الطبية بواسطة الدكتور زيد مراد (اختصاصي طب عام)، والمراجعة الدوائية بواسطة المستشار الدوائي جاسم محمد مراد، ومراجعة التغذية بواسطة الدكتورة علا الأحمد (اختصاصية تغذية علاجية). يعتمد المقال على مصادر أكاديمية محكمة وإرشادات مؤسسات طبية رسمية (WHO, FDA, ASA, ESAIC, NIH) المُدرجة في قسم المراجع. آخر تحديث: مارس 2026.
المصادر والمراجع
- Mendelson, C. L. (1946). The aspiration of stomach contents into the lungs during obstetric anesthesia. American Journal of Obstetrics and Gynecology, 52(2), 191–205.
https://doi.org/10.1016/S0002-9378(16)39829-5
الورقة البحثية الأصلية التي وصفت متلازمة مندلسون لأول مرة عند الحوامل تحت التخدير. - Sakai, T., Planinsic, R. M., Quinlan, J. J., et al. (2006). The incidence and outcome of perioperative pulmonary aspiration in a university hospital: a 4-year retrospective analysis. Anesthesia & Analgesia, 103(4), 941–947.
https://doi.org/10.1213/01.ane.0000237296.57941.e7
دراسة استرجاعية كبيرة تُقدر معدل حدوث الشفط الرئوي أثناء التخدير ونتائجه السريرية. - Birenbaum, A., Hajage, D., Roche, S., et al. (2019). Effect of cricoid pressure compared with a sham procedure in the rapid sequence induction of anesthesia: the IRIS randomized clinical trial. JAMA Surgery, 154(1), 9–17.
https://doi.org/10.1001/jamasurg.2018.3577
دراسة عشوائية محكمة تتناول فعالية مناورة سيليك في الوقاية من الشفط الرئوي. - The Acute Respiratory Distress Syndrome Network. (2000). Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. New England Journal of Medicine, 342(18), 1301–1308.
https://doi.org/10.1056/NEJM200005043421801
الدراسة المحورية التي أسست لبروتوكول التهوية الوقائية للرئة في ARDS. - Perlas, A., Arzola, C., & Van de Putte, P. (2018). Point-of-care gastric ultrasound and aspiration risk assessment: a narrative review. Canadian Journal of Anesthesia, 65(4), 437–448.
https://doi.org/10.1007/s12630-017-1031-9
مراجعة سردية عن استخدام الموجات فوق الصوتية لتقييم محتوى المعدة قبل التخدير. - Nason, K. S. (2015). Acute intraoperative pulmonary aspiration. Thoracic Surgery Clinics, 25(3), 301–307.
https://doi.org/10.1016/j.thorsurg.2015.04.011
مراجعة شاملة لإدارة الشفط الرئوي أثناء الجراحة. - American Society of Anesthesiologists (ASA). (2017, Updated 2023). Practice guidelines for preoperative fasting and the use of pharmacologic agents to reduce the risk of pulmonary aspiration. Anesthesiology, 126(3), 376–393.
https://doi.org/10.1097/ALN.0000000000001452
إرشادات الجمعية الأمريكية لأطباء التخدير بشأن الصيام قبل الجراحة والأدوية الوقائية. - World Health Organization (WHO). (2009). WHO Guidelines for Safe Surgery 2009: Safe Surgery Saves Lives. WHO Press.
https://www.who.int/publications/i/item/9789241598552
إرشادات منظمة الصحة العالمية للسلامة الجراحية بما فيها الوقاية من الشفط الرئوي. - U.S. Food and Drug Administration (FDA). (2020). FDA Requests Removal of All Ranitidine Products (Zantac) from the Market.
https://www.fda.gov/news-events/press-announcements/fda-requests-removal-all-ranitidine-products-zantac-market
بيان FDA بشأن سحب رانيتيدين من الأسواق وتأثيره على بروتوكولات الوقاية. - European Society of Anaesthesiology and Intensive Care (ESAIC). (2022). Guidelines on perioperative fasting in adults and children.
https://www.esaic.org/guidelines
إرشادات أوروبية محدثة حول الصيام قبل الجراحة. - National Institutes of Health (NIH) — National Heart, Lung, and Blood Institute. (2024). Acute Respiratory Distress Syndrome (ARDS).
https://www.nhlbi.nih.gov/health/ards
صفحة معلوماتية شاملة عن ARDS كمضاعفة للشفط الرئوي. - Centers for Disease Control and Prevention (CDC). (2023). Pneumonia — Risk Factors and Prevention.
https://www.cdc.gov/pneumonia/
معلومات CDC عن الالتهاب الرئوي بأنواعه بما فيها الشفطي. - Miller, R. D., et al. (2020). Miller’s Anesthesia (9th Edition). Elsevier.
الكتاب المرجعي الأهم في طب التخدير ويتضمن فصلاً كاملاً عن الشفط الرئوي ومتلازمة مندلسون. - Hines, R. L., & Marschall, K. E. (2018). Stoelting’s Anesthesia and Co-Existing Disease (7th Edition). Elsevier.
مرجع أساسي عن إدارة التخدير لدى المرضى الذين يعانون من أمراض مصاحبة تزيد خطر الشفط. - Marik, P. E. (2001, Updated 2011). Aspiration pneumonitis and aspiration pneumonia. New England Journal of Medicine, 344(9), 665–671.
https://doi.org/10.1056/NEJM200103013440908
مقالة مرجعية كلاسيكية تُفرّق بين الالتهاب الرئوي الكيميائي والبكتيري من مجلة NEJM.
قراءات إضافية ومصادر للتوسع
- Engelhardt, T., & Webster, N. R. (1999). Pulmonary aspiration of gastric contents in anaesthesia. British Journal of Anaesthesia, 83(3), 453–460.
https://doi.org/10.1093/bja/83.3.453
لماذا نقترح عليك قراءته؟ هذه المراجعة الشاملة تغطي كل جوانب الشفط الرئوي تحت التخدير من منظور فسيولوجي وسريري. ممتازة كنقطة انطلاق أكاديمية لطالب التخدير. - DeLegge, M. H. (2002). Aspiration pneumonia: incidence, mortality, and at-risk populations. Journal of Parenteral and Enteral Nutrition, 26(6 Suppl), S19–S24.
https://doi.org/10.1177/014860710202600604
لماذا نقترح عليك قراءته؟ يُقدم تحليلاً وبائياً معمقاً لحالات الشفط الرئوي مع تركيز على الفئات الأكثر عرضة. مفيد لمن يريد فهم الصورة الوبائية الكاملة. - Lockey, D. J., Coats, T., & Parr, M. J. A. (1999). Aspiration in severe trauma: a prospective study. Anaesthesia, 54(11), 1097–1098.
https://doi.org/10.1046/j.1365-2044.1999.01100.x
لماذا نقترح عليك قراءته؟ دراسة مستقبلية تربط الشفط الرئوي بحالات الصدمات الشديدة. قراءة أساسية لأطباء الطوارئ والعناية المركزة.
إذا وجدت هذا المقال مفيداً، فشاركه مع زملائك في المجال الطبي أو مع أي شخص مقبل على عملية جراحية. المعرفة الصحيحة قد تُنقذ حياة. ولا تنسَ زيارة موقع خلية للاطلاع على المزيد من المقالات الطبية المعمقة والمحدثة التي يُراجعها أطباء متخصصون.
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقعنا لضمان الدقة والمعلومة الصحيحة.
إخلاء مسؤولية: المعلومات الواردة في هذا المقال ذات طابع تثقيفي عام ولا تُغني عن استشارة طبيب مختص. لا يجوز الاعتماد عليها لاتخاذ قرارات طبية فردية. في حال كنت مقبلاً على عملية جراحية، استشر طبيب التخدير الخاص بك بشأن وضعك الصحي المحدد