سرطان الجيب الفكي: كيف تميّزه عن التهاب الجيوب الأنفية العادي وما فرص الشفاء منه؟
لماذا يُكتشف متأخراً وكيف تنقذ نفسك بالتشخيص المبكر؟
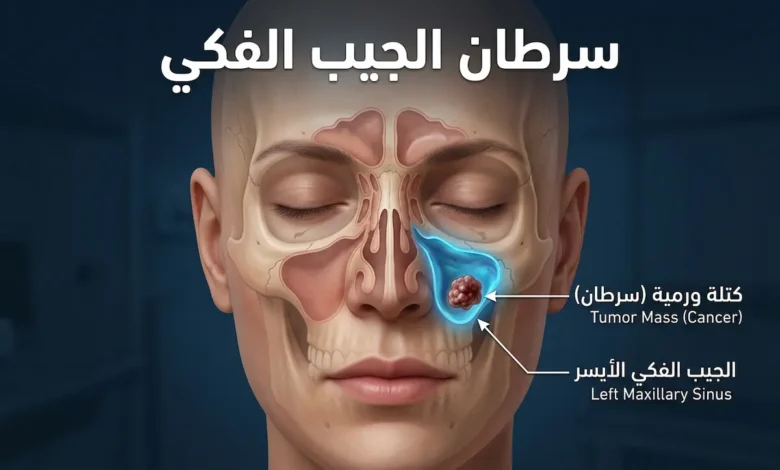
سرطان الجيب الفكي (Maxillary Sinus Carcinoma) ورم خبيث ينشأ في البطانة المخاطية للتجويف الهوائي الأكبر ضمن الجيوب الأنفية، ويقع داخل عظم الفك العلوي تحت العين مباشرة. يمثّل نحو 3% من أورام الرأس والرقبة، ويتميّز بصعوبة اكتشافه مبكراً لتشابه أعراضه الأولى مع التهاب الجيوب الأنفية المزمن.
مراجعة التغذية: د. علا الأحمد – اختصاصية تغذية علاجية
المراجعة الدوائية: جاسم محمد مراد – مستشار دوائي
الفريق التحريري: هيئة التحرير العلمية – موسوعة خلية العلمية
هل عانيت يوماً من انسداد أنفي مستمر في جهة واحدة فقط، مع إفرازات دموية خفيفة ظننتها مجرد التهاب موسمي؟ ربما تناولت المضادات الحيوية وبخاخات الأنف لأشهر دون تحسّن حقيقي، ثم تجاهلت الأمر. هذا السيناريو بالضبط هو ما يعيشه كثير من مرضى سرطان الجيب الفكي قبل أن يكتشفوا الحقيقة متأخرين. المعلومات التي ستقرأها هنا قد تكون الفارق بين اكتشاف مبكر قابل للعلاج وبين تأخر يُعقّد كل شيء. لقد جمعنا لك في هذا المقال كل ما تحتاج معرفته من التشريح وصولاً إلى الترميم بعد الجراحة، بأسلوب واضح ومباشر.
🚨 علامات تحذيرية تستوجب زيارة الطبيب فوراً
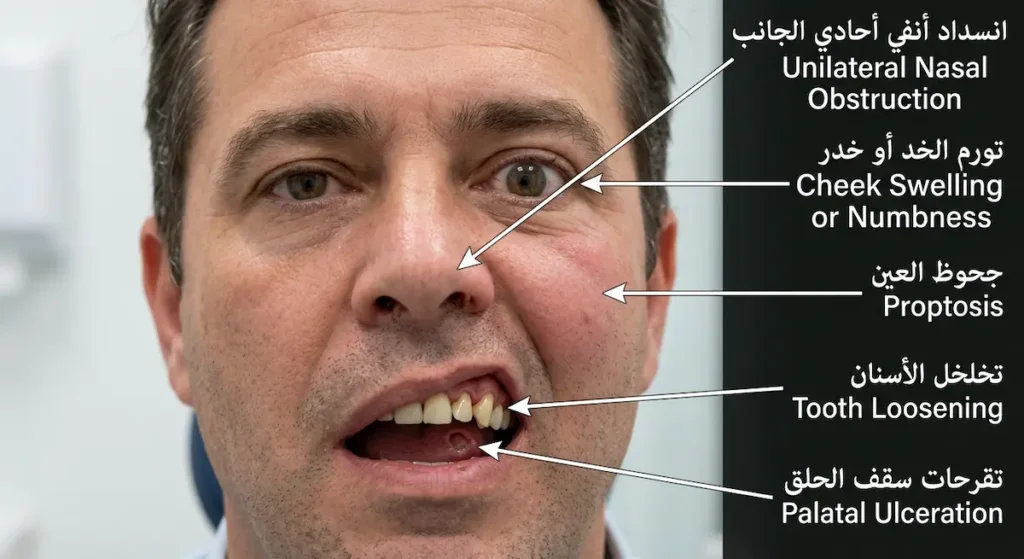
- انسداد أنفي أحادي الجانب مستمر أكثر من 3 أسابيع دون استجابة للعلاج.
- إفرازات أنفية مدمّاة أو رعاف متكرر من منخر واحد.
- خدر أو تنميل في الخد أو الشفة العلوية، أو تخلخل الأسنان بلا سبب.
- جحوظ العين أو ازدواجية الرؤية.
🔬 حقائق علمية جوهرية
- 75% من الحالات تُشخَّص في مراحل متقدمة بسبب تشابه الأعراض مع التهاب الجيوب العادي.
- التعرض المهني لـغبار الأخشاب يرفع خطر الإصابة حتى 40 ضعفاً.
- سرطان الخلايا الحرشوفية (SCC) يمثل 60%-80% من الحالات وهو الأكثر استجابة للإشعاع.
✅ الفرق الجوهري بين الالتهاب والورم
| التهاب الجيوب | ثنائي الجانب، يتحسن بالمضادات الحيوية |
| سرطان الجيب | أحادي الجانب، تفاقم مستمر دون استجابة |
💡 الرسالة الأهم
التشخيص المبكر يرفع معدل البقاء 5 سنوات من 25% إلى أكثر من 58%. لا تتجاهل أعراضاً أحادية الجانب مستمرة!
أين يقع الجيب الفكي وكيف يخدعنا موقعه التشريحي؟
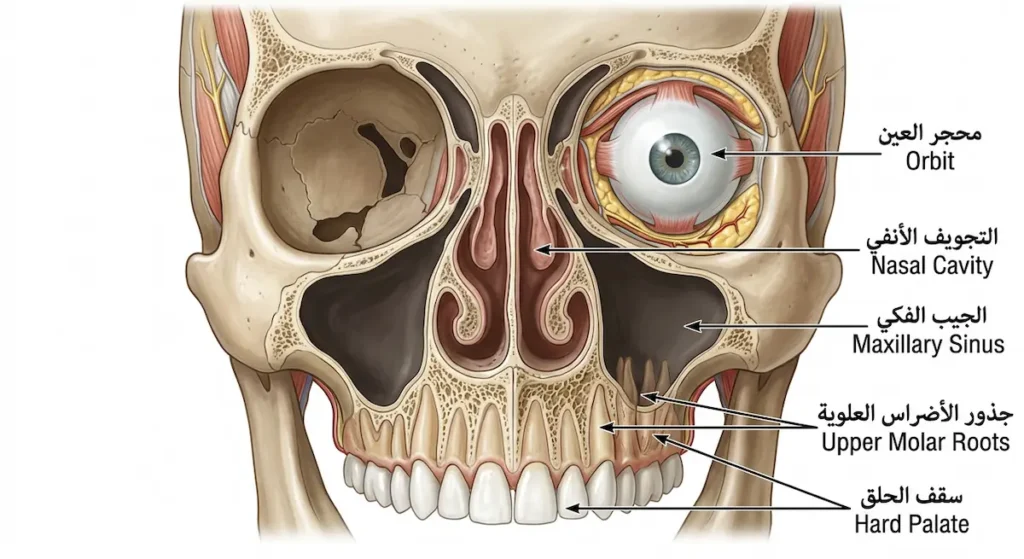
الجيب الفكي (Maxillary Sinus) هو أكبر الجيوب الأنفية الأربعة. يشبه هرماً مقلوباً يستقر داخل عظم الفك العلوي (Maxilla)، أسفل محجر العين مباشرة وفوق جذور الأسنان العلوية الخلفية. سقفه يشكّل أرضية المحجر العيني، وأرضيته تتداخل مع جذور الأضراس العلوية، وجداره الإنسي يطلّ على التجويف الأنفي.
هذا الموقع المعقد هو بالتحديد ما يجعل ورم الجيب الفكي “محتالاً سريرياً” بامتياز. فالتجويف واسع نسبياً، ما يسمح للورم بالنمو بصمت لأسابيع أو أشهر قبل أن يصل إلى أحد الجدران ويضغط على بنية مجاورة. حين يتمدد الورم نحو الأعلى، يرفع أرضية العين فيظهر جحوظ العين أو ازدواجية الرؤية. وحين يتمدد نحو الأسفل، يخترق سقف الحلق أو يُخلخل الأسنان العلوية دون سبب سِنّي واضح. أما إذا امتدّ إلى الخلف، فقد يصل إلى الحفرة الجناحية الحنكية (Pterygopalatine Fossa) ويضغط على أعصاب الوجه. وعليه فإن فهم هذا التشريح ليس ترفاً أكاديمياً، بل هو مفتاح فهم لماذا تظهر الأعراض بهذا التنوع المربك.
الجيب الفكي عند الولادة يكون بحجم حبة البازلاء تقريباً، ولا يصل إلى حجمه الكامل (نحو 15 مل) إلا بعد اكتمال بزوغ الأسنان الدائمة في سن المراهقة. هذا يفسّر لماذا يندر سرطان الجيب الفكي عند الأطفال مقارنة بالبالغين.
📖 اقرأ أيضاً: علم وظائف الأعضاء (Physiology): استكشاف آليات الحياة
ما الأسباب وعوامل الخطر التي تزيد احتمالية الإصابة؟
لا يزال السبب الدقيق لسرطان الجيب الفكي غير محدد بشكل قاطع، لكن الأبحاث حدّدت عوامل خطر واضحة ترفع احتمالية الإصابة بشكل ملحوظ. فقد أثبتت دراسة منشورة في مجلة The Lancet Oncology عام 2019 أن العمال المعرّضين لغبار الأخشاب الصلبة (مثل خشب البلوط والزان) يواجهون خطراً يزيد بنحو 40 ضعفاً للإصابة بسرطانات التجويف الأنفي والجيوب مقارنة بعامة السكان. هذا الارتباط دفع وكالة الأبحاث الدولية للسرطان (IARC) إلى تصنيف غبار الأخشاب ضمن المواد المسرطنة من الدرجة الأولى (Group 1 Carcinogen).
لكن الأمر لا يقتصر على النجارين. العاملون في الصناعات الجلدية، ومصانع النيكل والكروم، والمعرّضون للفورمالديهايد (Formaldehyde) يقعون أيضاً ضمن دائرة الخطر المرتفع. في المملكة العربية السعودية، حيث يعمل كثير من العمالة الوافدة في قطاعات البناء والتصنيع، يستدعي هذا الأمر انتباهاً خاصاً من جانب طب العمل والصحة المهنية.
التدخين واستخدام التبغ بكل أشكاله يُعَدّ عامل خطر مستقلاً، وإن كان ارتباطه بسرطانات الجيوب أقل وضوحاً مقارنة بسرطان الحنجرة أو الرئة. من ناحية أخرى، أظهرت أبحاث حديثة دوراً محتملاً لفيروس الورم الحليمي البشري (HPV)، خاصة النمط 16، في بعض حالات سرطان الخلايا الحرشوفية في الجيوب الأنفية. فقد نشرت مجلة Head & Neck عام 2020 مراجعة منهجية وجدت أن نسبة إيجابية HPV في أورام الجيوب الأنفية تتراوح بين 20% و30% من الحالات، مع إشارة إلى أن هذه الأورام المرتبطة بالفيروس قد تستجيب بشكل أفضل للعلاج.
بالإضافة إلى ذلك، يُعَدّ التعرض المزمن لأبخرة اللحام والإيزوبروبانول (Isopropanol) من عوامل الخطر المهنية الموثقة. كما أن التهاب الجيوب الأنفية المزمن لفترات طويلة جداً قد يُحدث تغيرات حؤولية (Metaplasia) في بطانة الجيب، ما يرفع نظرياً خطر التحول الخبيث، وإن كانت الأدلة على هذا الارتباط لا تزال محل نقاش بين الباحثين.
📖 اقرأ أيضاً: علم الأمراض (Pathology): دراسة الأمراض وتأثيرها على الجسم
كيف تتعرف على أعراض سرطان الجيب الفكي مبكراً؟
هنا يكمن التحدي الأكبر. أعراض سرطان الجيب الفكي في مراحله المبكرة تكاد تكون نسخة طبق الأصل من أعراض التهاب الجيوب الأنفية المزمن. هذا التشابه المخادع هو السبب الرئيس في أن أكثر من 60% من الحالات تُشخَّص في مراحل متقدمة (المرحلة الثالثة أو الرابعة)، وفقاً لإحصائيات الجمعية الأمريكية للسرطان (ACS).
الأعراض المبكرة التي تُشبه الالتهاب العادي:
- انسداد أنفي مستمر في جهة واحدة فقط لا يستجيب للعلاج المعتاد
- إفرازات أنفية مدمّاة أو رعاف متكرر من منخر واحد
- ألم أو ضغط في الخد أو حول العين من جانب واحد
- صداع مستمر أحادي الجانب لا يتحسن بالمسكنات العادية
- فقدان تدريجي لحاسة الشم
الأعراض المتقدمة التي تدق ناقوس الخطر:
- جحوظ العين (Proptosis) أو ازدواجية الرؤية (Diplopia)
- تخلخل الأسنان العلوية أو سقوطها دون مرض لثوي واضح
- تورم ملحوظ في الخد أو سقف الحلق
- تقرحات غير ملتئمة في سقف الفم أو اللثة العلوية
- خدر أو تنميل في الخد أو الشفة العلوية (نتيجة إصابة العصب تحت الحجاج)
- صعوبة في فتح الفم (الفُكاك – Trismus)
يقول الدكتور زيد مراد، اختصاصي طب عام: “القاعدة الذهبية التي أنصح بها مرضاي هي: أي انسداد أنفي أحادي الجانب يستمر أكثر من ثلاثة أسابيع دون استجابة للعلاج التحفظي يستوجب إحالة عاجلة لطبيب أنف وأذن وحنجرة لإجراء تنظير أنفي. التشخيص المبكر في هذا النوع من الأورام يغيّر المعادلة بالكامل.”
متى يجب أن تشك أنه ليس مجرد التهاب جيوب أنفية؟
هذا هو السؤال المنقذ للحياة فعلاً. الفرق بين التهاب الجيوب الأنفية المزمن وسرطان الجيب الفكي قد يبدو دقيقاً، لكنه موجود لمن يعرف أين ينظر.
التهاب الجيوب الأنفية والصيام أو التهاب الجيوب المزمن عادة يكون ثنائي الجانب، يتحسن ويسوء بشكل دوري، ويستجيب نسبياً للمضادات الحيوية والكورتيزون الموضعي. على النقيض من ذلك، فإن ورم الجيب الفكي يتميز بأعراض أحادية الجانب لا تتحسن أبداً، بل تزداد سوءاً بشكل تدريجي ومطرد. الإفرازات الدموية من منخر واحد تُعَدّ علامة تحذيرية لا يُفترض تجاهلها. وكذلك ظهور خدر في الوجه، أو تخلخل الأسنان دون سبب، أو تغير في شكل الخد.
سيناريو من واقع العيادة: تخيّل رجلاً في الخمسين من عمره، يعمل في ورشة نجارة منذ ثلاثين عاماً. لاحظ انسداداً في أنفه الأيمن منذ أربعة أشهر، مع نزيف أنفي خفيف متكرر. راجع طبيباً عاماً وصف له مضاداً حيوياً وبخاخ كورتيزون. لم يتحسن. بعد شهرين، لاحظ أن ضرسه العلوي الأيمن بدأ يتخلخل دون ألم سنّي. أخيراً، حين بدأ يشعر بتنميل في خده الأيمن، أُحيل لطبيب أنف وأذن وحنجرة أجرى تنظيراً أنفياً كشف عن كتلة مشبوهة. أخذ خزعة أكدت وجود سرطان حرشوفي في الجيب الفكي في المرحلة الثالثة. لو أن هذا المريض أُحيل للتنظير بعد أول شهر من الأعراض غير المستجيبة، لربما اكتُشف الورم في مرحلة أبكر بكثير.
| وجه المقارنة | التهاب الجيوب الأنفية المزمن | سرطان الجيب الفكي |
|---|---|---|
| الجانب المصاب | غالباً ثنائي الجانب | أحادي الجانب دائماً تقريباً |
| مسار الأعراض | يتحسن ويسوء بشكل دوري | تفاقم تدريجي مستمر دون تحسّن |
| الاستجابة للمضادات الحيوية | تحسّن نسبي أو جزئي | لا استجابة على الإطلاق |
| نوع الإفرازات الأنفية | مخاطية أو قيحية | مدمّاة أو دموية صريحة |
| خدر أو تنميل الوجه | نادر جداً | علامة تحذيرية مهمة |
| تخلخل الأسنان العلوية | لا يحدث | قد يحدث دون سبب سنّي |
| جحوظ العين أو ازدواجية الرؤية | نادر (إلا في المضاعفات الحادة) | علامة على امتداد الورم نحو المحجر |
| تورم الخد أو سقف الحلق | نادر | شائع في المراحل المتقدمة |
| الفحص الأهم للتمييز | CT Scan + استجابة العلاج | تنظير أنفي + خزعة نسيجية |
| المصدر: National Cancer Institute (NCI) | American Cancer Society (ACS) | ||
أثبتت دراسة أجراها باحثون في مستشفى King’s College London ونُشرت في مجلة Rhinology عام 2021 أن متوسط المدة بين ظهور أول عرض وبين التشخيص النهائي لسرطانات الجيوب الأنفية يبلغ نحو 6 أشهر. ستة أشهر كاملة يقضيها المريض بين أطباء عامّين وأطباء أسنان قبل أن يصل إلى التشخيص الصحيح!
ما هي الأنواع النسيجية لسرطانات الجيب الفكي؟
ليس كل ورم خبيث في الجيب الفكي نوعاً واحداً. التصنيف الباثولوجي (Histopathological Classification) للورم يحدد سلوكه البيولوجي، واستجابته للعلاج، وتوقعات سير المرض. فما هي الأنواع الأكثر شيوعاً؟
سرطان الخلايا الحرشوفية (Squamous Cell Carcinoma – SCC) يُعَدّ الأكثر شيوعاً بفارق كبير؛ إذ يمثّل ما بين 60% و80% من جميع أورام الجيب الفكي الخبيثة. ينشأ من الخلايا المبطّنة لسطح الغشاء المخاطي. عادة ما يكون عدوانياً وسريع النمو، لكنه يستجيب نسبياً للعلاج الإشعاعي، خاصة إذا كان مرتبطاً بفيروس HPV.
السرطان الغدي (Adenocarcinoma) يمثّل نحو 10% إلى 15% من الحالات. يرتبط ارتباطاً وثيقاً بالتعرض المهني لغبار الأخشاب والجلود. ينمو ببطء نسبي مقارنة بسرطان الخلايا الحرشوفية، لكنه يميل إلى الانتشار الموضعي العميق.
سرطان الغدد اللعابية الصغرى، وأبرزه السرطان الكيسي الغداني (Adenoid Cystic Carcinoma – ACC)، يتميز بسلوك بيولوجي فريد؛ فهو بطيء النمو لكنه يملك ميلاً خبيثاً للانتشار على طول الأعصاب (Perineural Invasion). هذا يعني أنه قد يتسلل على امتداد الأعصاب بعيداً عن الورم الأصلي بطريقة يصعب اكتشافها حتى بالتصوير المتقدم. معدلات الانتكاس فيه مرتفعة حتى بعد سنوات من العلاج.
من ناحية أخرى، توجد أنواع أندر مثل الميلانوما المخاطية (Mucosal Melanoma) والساركوما (Sarcoma) والورم الأرومي العصبي الشمي (Olfactory Neuroblastoma)، وإن كانت هذه الأنواع تنشأ عادة في التجويف الأنفي أكثر من الجيب الفكي تحديداً.
| النوع النسيجي | نسبة الشيوع | سرعة النمو | أبرز عامل خطر مرتبط | السلوك البيولوجي المميز | الاستجابة للإشعاع |
|---|---|---|---|---|---|
| سرطان الخلايا الحرشوفية (SCC) | 60% – 80% | سريع | التدخين، فيروس HPV | غزو موضعي عدواني | جيدة نسبياً |
| السرطان الغدي (Adenocarcinoma) | 10% – 15% | بطيء إلى متوسط | غبار الأخشاب والجلود | انتشار موضعي عميق | متوسطة |
| السرطان الكيسي الغداني (ACC) | 5% – 10% | بطيء | غير محدد بوضوح | انتشار حول الأعصاب + انتكاس متأخر | محدودة |
| الميلانوما المخاطية (Mucosal Melanoma) | أقل من 5% | متغير | غير محدد | ميل عالٍ للانتشار البعيد | ضعيفة |
| المصدر: WHO Classification of Head and Neck Tumours, 5th Ed. (IARC, 2022) | NCCN Clinical Practice Guidelines 2024 | |||||
السرطان الكيسي الغداني (Adenoid Cystic Carcinoma) يُلقّب أحياناً بـ”القاتل البطيء” لأنه قد يبقى خاملاً لسنوات ثم ينتكس بعد 10 أو حتى 20 عاماً من العلاج الأولي. لهذا يحتاج مرضاه إلى متابعة مدى الحياة.
كيف يُشخَّص ورم الجيب الفكي بدقة؟
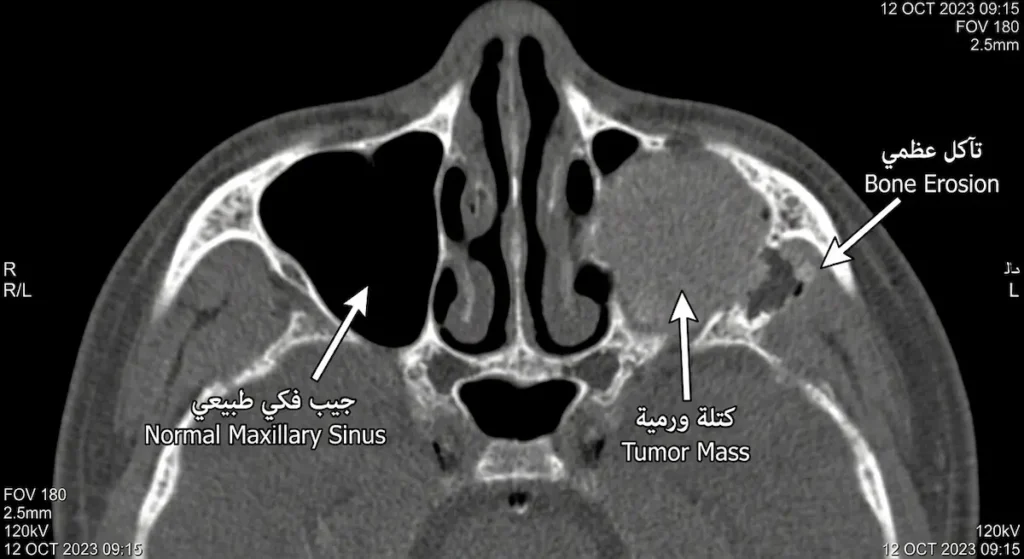
التشخيص الدقيق لسرطان الجيب الفكي يعتمد على ثلاثة أعمدة متكاملة: الفحص السريري مع التنظير، والتصوير الطبي المتقدم، ثم الخزعة التي تقول الكلمة الأخيرة.
يبدأ طبيب الأنف والأذن والحنجرة بتقييم الأعراض وإجراء تنظير أنفي مرن (Flexible Nasal Endoscopy). هذا الإجراء بسيط يتم في العيادة، يُدخل فيه الطبيب أنبوباً رفيعاً مزوداً بكاميرا عبر فتحة الأنف لفحص التجويف الأنفي وفتحات الجيوب مباشرة. إذا رأى كتلة أو نسيجاً غير طبيعي، فالخطوة التالية هي الخزعة.
الخزعة (Biopsy) هي القول الفصل. تُؤخذ عينة من النسيج المشبوه وتُفحص تحت المجهر من قِبل طبيب الأنسجة (Histopathologist). هذا الفحص لا يؤكد فقط وجود الورم، بل يحدد نوعه النسيجي ودرجته (Grade)، وهي معلومات حاسمة لتحديد خطة العلاج.
أما التصوير الطبي فيلعب دوراً محورياً في تحديد مدى انتشار الورم. الأشعة المقطعية (CT Scan) ممتازة لتقييم تآكل العظام وامتداد الورم إلى الجدران العظمية للجيب. بينما يتفوق التصوير بالرنين المغناطيسي (MRI) في التمييز بين النسيج الورمي والإفرازات المحتبسة داخل الجيب، وفي تقييم الانتشار نحو الأنسجة الرخوة ومحجر العين وقاعدة الجمجمة. الجمع بين الفحصين يمنح الجرّاح خارطة ثلاثية الأبعاد دقيقة للورم.
في حالات محددة، يُطلب التصوير المقطعي بالإصدار البوزيتروني (PET-CT Scan) للكشف عن أي انتشار بعيد (Distant Metastasis) في الجسم، أو لتقييم العقد اللمفاوية العنقية المشبوهة. هذا الفحص يعتمد على أن الخلايا السرطانية تستهلك الغلوكوز بمعدل أعلى من الخلايا الطبيعية، فيُحقن المريض بمادة غلوكوز مشعّة تتركز في مواقع الورم.
في السعودية، توفر المراكز المتخصصة الكبرى مثل مستشفى الملك فيصل التخصصي ومركز الأبحاث، ومستشفى الملك فهد الطبي، كافة هذه التقنيات التشخيصية المتقدمة ضمن برامج أورام الرأس والرقبة.
📖 اقرأ أيضاً: الإحصاءات الحيوية (Vital Statistics): المفهوم، الأهمية، والتطبيقات
ما هي مراحل سرطان الجيب الفكي وكيف تؤثر على العلاج؟
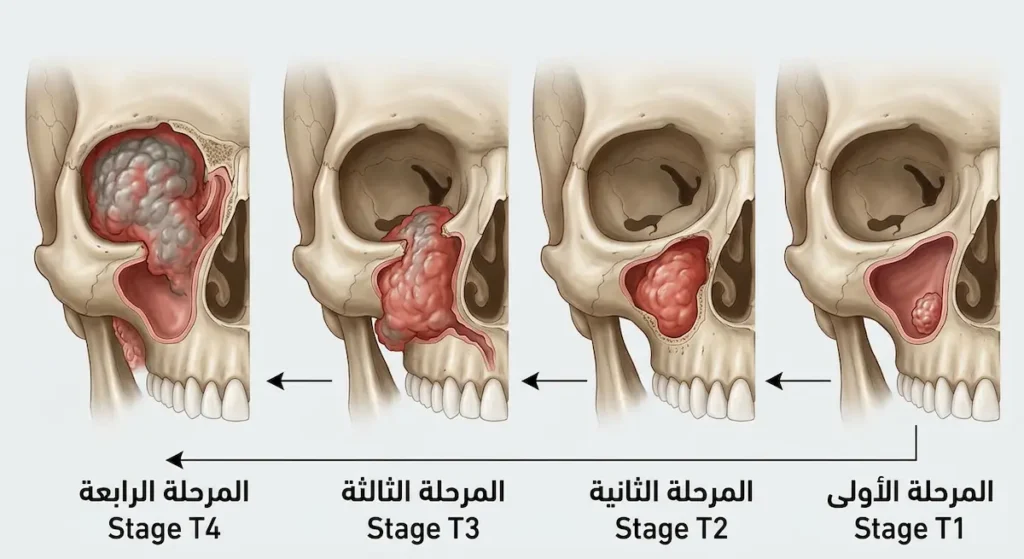
يُصنَّف سرطان الجيب الفكي وفقاً لنظام TNM الصادر عن اللجنة الأمريكية المشتركة للسرطان (AJCC – American Joint Committee on Cancer)، الإصدار الثامن (2017). هذا النظام يقيّم ثلاثة محاور: حجم الورم وامتداده الموضعي (T)، وإصابة العقد اللمفاوية (N)، ووجود انتشار بعيد (M).
في المرحلة الأولى (T1)، يكون الورم محصوراً في بطانة الجيب الفكي دون تآكل عظمي. هذه المرحلة نادرة الاكتشاف لغياب الأعراض تقريباً. في المرحلة الثانية (T2)، يبدأ الورم بتآكل العظم لكنه لا يزال داخل حدود الجيب. في المرحلة الثالثة (T3)، يمتد إلى الجدار الخلفي للجيب أو النسيج تحت الجلد أو أرضية محجر العين أو الجيب الغربالي أو سقف الحلق. أما المرحلة الرابعة فتنقسم إلى فرعين: T4a (قابل للاستئصال الجراحي نظرياً) حين يغزو محجر العين أو جلد الخد أو الجيب الوتدي أو الحفرة الصدغية، وT4b (غير قابل للاستئصال جراحياً) حين يخترق قاعدة الجمجمة أو الدماغ أو الشريان السباتي الباطن أو البلعوم الأنفي.
فهم المرحلة أمر حاسم لأنه يحدد ما إذا كانت الجراحة ممكنة أصلاً، ونوعها ومداها، وما إذا كان المريض يحتاج علاجاً إشعاعياً مساعداً أو كيميائياً.
| المرحلة | تصنيف T | وصف الامتداد | خيارات العلاج الرئيسة | معدل البقاء 5 سنوات (تقريبي) |
|---|---|---|---|---|
| I | T1 | ورم محصور في بطانة الجيب دون تآكل عظمي | جراحة (استئصال جزئي) | أكثر من 70% |
| II | T2 | تآكل عظمي لكن الورم لا يزال داخل الجيب | جراحة + إشعاع مساعد | 50% – 60% |
| III | T3 | امتداد إلى أرضية المحجر أو سقف الحلق أو الجيب الغربالي | جراحة (استئصال كلي) + إشعاع ± كيميائي | 35% – 50% |
| IVA | T4a | غزو محجر العين أو جلد الخد أو الحفرة الصدغية (قابل للاستئصال) | جراحة جذرية + إشعاع + كيميائي متزامن | 20% – 35% |
| IVB | T4b | غزو قاعدة الجمجمة أو الدماغ أو الشريان السباتي (غير قابل للاستئصال) | إشعاع + كيميائي متزامن ± علاج مناعي | أقل من 20% |
| المصدر: AJCC Cancer Staging Manual, 8th Ed. (2017) | SEER Database, National Cancer Institute (2024) | ||||
وفقاً لقاعدة بيانات SEER التابعة للمعهد الوطني الأمريكي للسرطان (NCI)، فإن نحو 75% من مرضى سرطان الجيب الفكي يُشخَّصون في المرحلة الثالثة أو الرابعة. هذا الرقم وحده يفسّر لماذا تبقى نسب الشفاء من سرطان الجيب الفكي أقل مما نطمح إليه.
📖 اقرأ أيضاً: الاحصاءات الصحية: البيانات، الأساليب، والتطبيقات
ما خطة العلاج المتكاملة لسرطان الجيب الفكي؟
علاج سرطان الفك العلوي ليس قراراً فردياً يتخذه طبيب واحد. إنه قرار جماعي يُصاغ ضمن اجتماع الفريق متعدد التخصصات (Multidisciplinary Team – MDT) الذي يضم جرّاح أورام الرأس والرقبة، وطبيب الأورام الإشعاعية، وطبيب الأورام الطبية (الكيميائي)، وجرّاح الترميم، وطبيب الأسنان التعويضية، واختصاصي النطق والبلع. هذا النهج المتكامل يُعَدّ المعيار الذهبي عالمياً.
التدخل الجراحي يبقى العمود الفقري للعلاج في معظم الحالات القابلة للاستئصال. نوع الجراحة يتحدد بحجم الورم وموقعه. جراحة استئصال الفك العلوي (Maxillectomy) تتدرج من الاستئصال الجزئي (Partial Maxillectomy) الذي يزيل جزءاً من جدار الجيب مع الحفاظ على سلامة أرضية العين وسقف الحلق، إلى الاستئصال الكلي (Total Maxillectomy) الذي يشمل إزالة عظم الفك العلوي بالكامل من جهة واحدة بما فيه سقف الحلق والجدار السفلي لمحجر العين. في الحالات الأكثر تقدماً، قد يتطلب الأمر استئصالاً جذرياً (Radical Maxillectomy) يشمل محتويات محجر العين (Orbital Exenteration) إذا كان الورم قد غزاها.
الجرّاح يسعى دائماً لتحقيق ما يُسمى “حواف نظيفة” (Clear Margins)، أي أن حافة النسيج المستأصل خالية من الخلايا السرطانية تحت المجهر. تحقيق هذا الهدف يرفع نسب الشفاء بشكل كبير. لقد أثبتت دراسات متعددة أن وجود حواف إيجابية (أي ملوثة بخلايا سرطانية) يرتبط بمعدلات انتكاس أعلى بثلاثة أضعاف تقريباً.
العلاج الإشعاعي (Radiotherapy) يُستخدم غالباً بعد الجراحة (علاج مساعد – Adjuvant) للقضاء على أي خلايا سرطانية مجهرية متبقية، خاصة إذا كانت الحواف الجراحية قريبة أو إيجابية، أو إذا كان هناك غزو عصبي أو وعائي. في بعض الحالات، يُعطى قبل الجراحة (علاج تمهيدي – Neoadjuvant) لتصغير حجم الورم وجعله قابلاً للاستئصال. تقنية IMRT (Intensity-Modulated Radiation Therapy) أحدثت ثورة في هذا المجال؛ إذ تسمح بتوجيه جرعات عالية من الإشعاع إلى الورم مع تقليل الضرر على الأنسجة المجاورة الحساسة كالعين والدماغ والغدد اللعابية.
المستشار الدوائي جاسم محمد مراد يوضح: “العلاج الكيميائي في سرطان الجيب الفكي لا يُستخدم وحده عادة. الحالات التي تستدعيه تشمل الأورام المتقدمة محلياً حيث يُعطى مع الإشعاع بشكل متزامن (Concurrent Chemoradiation) لتعزيز فعالية الإشعاع. الأدوية الأكثر استخداماً في هذا السياق تشمل السيسبلاتين (Cisplatin) والكاربوبلاتين (Carboplatin). أما العلاج الموجه (Targeted Therapy) والعلاج المناعي (Immunotherapy) مثل مثبطات نقاط التفتيش (Checkpoint Inhibitors) كالنيفولوماب (Nivolumab) والبيمبروليزوماب (Pembrolizumab)، فهي تُستخدم بشكل متزايد في الحالات المتقدمة أو المنتكسة، خاصة مع التقدم الملحوظ في هذا المجال خلال 2023 و2024.”
📖 اقرأ أيضاً: علاج السرطان: التقنيات الحديثة والابتكارات المستقبلية
| طريقة العلاج | الهدف الرئيس | متى يُستخدم؟ | أبرز الآثار الجانبية | التقنيات الحديثة |
|---|---|---|---|---|
| الجراحة (Maxillectomy) | إزالة الورم بالكامل مع حواف نظيفة | المراحل I – IVA (الأورام القابلة للاستئصال) | تشوه وظيفي وجمالي، صعوبة البلع والكلام | الجراحة التنظيرية عبر الأنف |
| العلاج الإشعاعي (RT) | القضاء على الخلايا المتبقية أو تصغير الورم | بعد الجراحة (مساعد) أو كعلاج أولي في الحالات غير القابلة للجراحة | جفاف الفم، التهاب الأغشية المخاطية، تليّف | IMRT، العلاج بالبروتونات |
| العلاج الكيميائي (Chemo) | تعزيز فعالية الإشعاع أو السيطرة على الانتشار | متزامن مع الإشعاع في المراحل المتقدمة | غثيان، تساقط الشعر، انخفاض المناعة | Cisplatin داخل الشريان (الحقن الفائق الانتقائية) |
| العلاج المناعي (Immunotherapy) | تحفيز الجهاز المناعي لمهاجمة الورم | الحالات المنتكسة أو المتقدمة (تجارب سريرية) | تفاعلات مناعية ذاتية، إرهاق | Pembrolizumab، Nivolumab |
| المصدر: NCCN Head and Neck Cancer Guidelines (2024) | NCI PDQ – Paranasal Sinus Cancer Treatment | ||||
كيف تتعامل مع الحياة بعد جراحة سرطان الفك العلوي؟
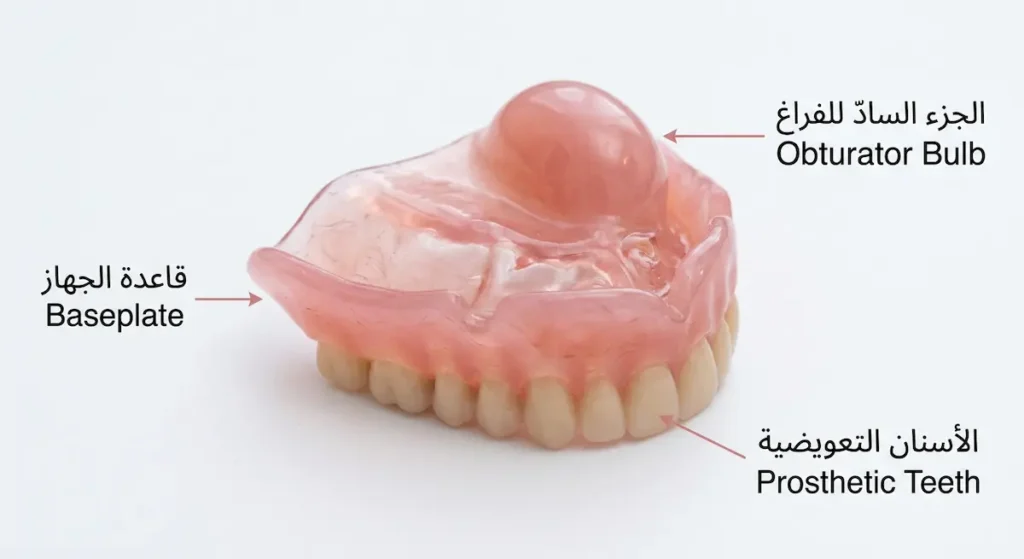
هذا القسم هو ما يغفله معظم المنافسين. لأن العلاج لا ينتهي بخروج المريض من غرفة العمليات. جراحة استئصال الفك العلوي تترك فراغاً تشريحياً كبيراً يربط تجويف الفم بالأنف والجيب الفكي. هذا الاتصال غير الطبيعي يسبب مشكلات وظيفية وجمالية حقيقية: تسرب الطعام والسوائل من الفم إلى الأنف، وصعوبة في الكلام (كلام أنفي مفرط)، وتشوه في ملامح الوجه.
السدادات السنية (Obturators) هي الخط الأول في إعادة التأهيل. هذا الجهاز التعويضي عبارة عن قطعة من الأكريليك أو السيليكون يُصمّمها طبيب الأسنان التعويضية خصيصاً ليسد الفجوة في سقف الحلق. يُصنع عادة على ثلاث مراحل: سدادة جراحية مؤقتة تُوضع فوراً بعد العملية، ثم سدادة انتقالية بعد أسابيع حين يبدأ الالتئام، وأخيراً سدادة نهائية دائمة بعد اكتمال الشفاء. هذه السدادة تعيد للمريض القدرة على الأكل والشرب والكلام بشكل شبه طبيعي.
في الحالات الأكثر تعقيداً، يلجأ جرّاحو الترميم إلى تقنيات متقدمة مثل السديلات الحرة (Free Flaps). أكثر السديلات استخداماً في ترميم الفك العلوي هي سديلة الشظية الحرة (Free Fibula Flap) وسديلة العضلة المستقيمة البطنية (Rectus Abdominis Flap). الجرّاح ينقل قطعة من العظم والنسيج الرخو من ساق المريض أو بطنه ويعيد وصل أوعيتها الدموية بأوعية في الرقبة تحت المجهر الجراحي (Microvascular Surgery). هذه التقنية تسمح بإعادة بناء الهيكل العظمي للفك وسقف الحلق بنسيج حيّ يلتئم ويندمج مع الجسم.
التأهيل الوظيفي لا يقل أهمية. اختصاصي أمراض النطق واللغة (Speech-Language Pathologist) يعمل مع المريض لإعادة تدريبه على الكلام والبلع الآمن. في كثير من الحالات، يحقق المرضى تحسناً ملحوظاً خلال أشهر قليلة من التأهيل المكثف.
يقول د. زيد مراد: “أنصح كل مريض خضع لجراحة استئصال في الجيب الفكي بأن يبدأ برنامج التأهيل مبكراً قدر الإمكان. التأخر في التأهيل يجعل التعافي أصعب. وأنصح المرضى خلال فترة العلاج الإشعاعي بالتركيز على شرب لترين من الماء يومياً لتقليل جفاف الفم ولزوجة الإفرازات، مع المحافظة على نظافة الفم بشكل صارم.”
مستشفى الملك فيصل التخصصي في الرياض يضم أحد أكبر برامج ترميم أورام الرأس والرقبة في منطقة الشرق الأوسط؟ يُجري فريقه عشرات عمليات السديلات الحرة سنوياً بنسب نجاح تتجاوز 95% وفقاً لتقاريرهم المنشورة.
📖 اقرأ أيضاً: الجراحة الروبوتية عن بُعد: كيف يجري طبيب في لندن عملية في نيروبي؟
ما دور التغذية في دعم مرضى سرطان الجيب الفكي خلال العلاج؟

التغذية العلاجية تُعَدّ ركيزة لا يمكن تجاهلها في رحلة علاج أورام الجيوب الأنفية الخبيثة. المريض الذي يخضع لجراحة في الفك العلوي يواجه تحديات غذائية حقيقية: صعوبة المضغ والبلع، وفقدان جزئي لحاسة التذوق بفعل العلاج الإشعاعي، وجفاف الفم (Xerostomia) الذي يجعل الطعام الجاف شبه مستحيل البلع.
الدكتورة علا الأحمد، اختصاصية تغذية علاجية، توضح: “أبدأ عادة بتقييم الحالة التغذوية للمريض قبل بدء العلاج. كثير من مرضى أورام الرأس والرقبة يفقدون أكثر من 10% من وزنهم خلال العلاج، وهذا الفقدان يؤثر سلباً على استجابتهم للعلاج الكيميائي والإشعاعي ويطيل فترة التعافي. أنصح بتعديل قوام الطعام ليصبح ليّناً أو سائلاً في المراحل المبكرة بعد الجراحة، مع التركيز على الأطعمة الغنية بـالبروتين مثل اللبن اليوناني والبيض المخفوق والشوربات المدعّمة. وفي حالات سوء التغذية الشديد، قد نلجأ لتركيب أنبوب تغذية معدي مؤقت (PEG Tube) لضمان حصول المريض على احتياجاته اليومية.”
كما أن المحافظة على ترطيب الفم تُعَدّ تحدياً يومياً لمن يخضع للعلاج الإشعاعي. الإشعاع يُتلف الغدد اللعابية بشكل جزئي أو كلي، ما يسبب جفافاً مزمناً يزيد خطر تسوس الأسنان والتهابات الفم. اللعاب الاصطناعي (Artificial Saliva) ومضغ العلكة الخالية من السكر قد يساعدان في تخفيف هذه المشكلة.
📖 اقرأ أيضاً: المكملات الغذائية: الأنواع، الفوائد، والمخاطر
ما نسبة الشفاء من سرطان الجيب الفكي وماذا تقول الإحصائيات؟
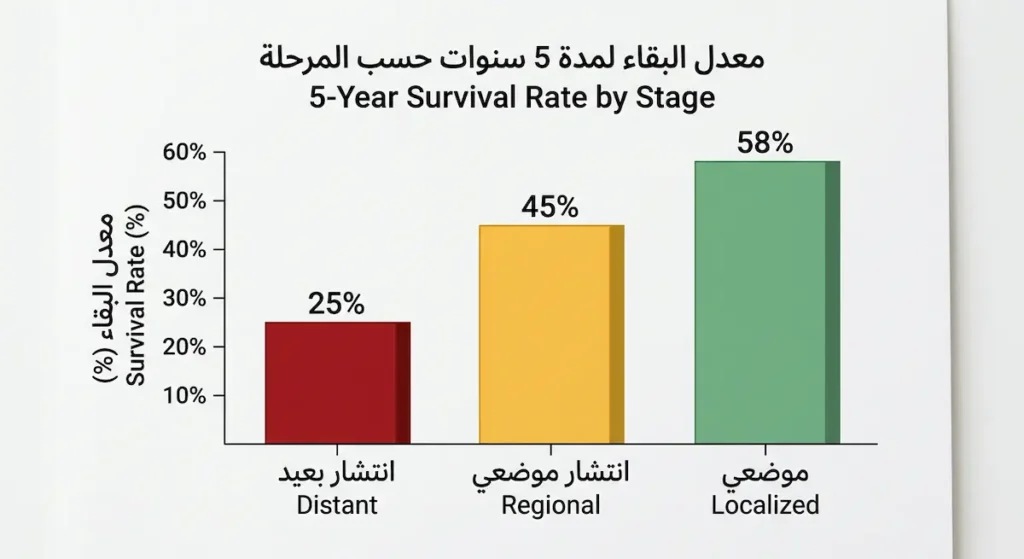
لنكن صادقين ومتوازنين هنا. نسبة الشفاء من سرطان الجيب الفكي تعتمد بشكل كبير على مرحلة الاكتشاف ونوع الورم النسيجي. الأرقام الإجمالية ليست مبهجة كأرقام سرطانات أخرى أكثر شيوعاً، لكنها أيضاً ليست ميؤوساً منها.
وفقاً لإحصائيات قاعدة بيانات SEER (2024)، فإن معدل البقاء على قيد الحياة لمدة خمس سنوات (5-Year Survival Rate) لسرطانات التجويف الأنفي والجيوب الأنفية مجتمعة يبلغ نحو 58% عند الاكتشاف في مرحلة موضعية (Localized)، وينخفض إلى نحو 45% عند الانتشار الموضعي (Regional)، ويصل إلى نحو 25% عند وجود انتشار بعيد (Distant). هذه الأرقام تشمل جميع الأنواع النسيجية والمراحل، ما يعني أن الأرقام الفردية قد تكون أفضل أو أسوأ بحسب كل حالة.
عوامل تحسّن التوقعات تشمل: اكتشاف الورم في مرحلة مبكرة، وتحقيق حواف جراحية سلبية (نظيفة)، وإعطاء علاج إشعاعي مساعد بعد الجراحة، وارتباط الورم بفيروس HPV (في حالة الخلايا الحرشوفية). بالمقابل، عوامل سوء التوقعات تشمل: غزو قاعدة الجمجمة، والانتشار حول الأعصاب، ووجود حواف جراحية إيجابية، والنوع النسيجي العدواني.
المتابعة الدورية بعد العلاج ليست رفاهية بل ضرورة مُلحّة. البروتوكول المتعارف عليه يتضمن زيارات كل شهر إلى ثلاثة أشهر في السنتين الأوليين، ثم كل أربعة إلى ستة أشهر حتى السنة الخامسة، ثم سنوياً بعد ذلك. كل زيارة تشمل فحصاً سريرياً وتنظيرياً، مع تصوير بالرنين المغناطيسي دورياً.
| مرحلة الاكتشاف | الوصف | معدل البقاء 5 سنوات | نسبة المرضى المُشخَّصين فيها |
|---|---|---|---|
| موضعي (Localized) | الورم محصور داخل الجيب | ≈ 58% | ≈ 20% |
| منتشر موضعياً (Regional) | امتداد إلى الأنسجة المجاورة أو العقد اللمفاوية | ≈ 45% | ≈ 50% |
| منتشر بعيداً (Distant) | انتقال إلى أعضاء بعيدة | ≈ 25% | ≈ 5% |
| المصدر: SEER Cancer Statistics Review, National Cancer Institute (2024) | |||
أظهرت دراسة استرجاعية كبيرة نُشرت في مجلة International Journal of Radiation Oncology, Biology, Physics عام 2022 أن المرضى الذين خضعوا لجراحة مع علاج إشعاعي مساعد بتقنية IMRT حققوا معدل تحكم موضعي (Local Control Rate) يبلغ 70% على مدى خمس سنوات، مقارنة بـ 50% بالتقنيات الإشعاعية التقليدية.
ما أحدث المستجدات في علاج أورام الجيوب الأنفية الخبيثة؟
مجال أورام الرأس والرقبة يشهد تحولات متسارعة. خلال 2023 و2024، برزت عدة اتجاهات علاجية وبحثية تستحق الذكر.
العلاج المناعي أصبح يُدرس بشكل مكثف في تجارب سريرية لأورام الجيوب الأنفية المتقدمة. دواء البيمبروليزوماب (Pembrolizumab – Keytruda) الذي حقق نتائج مبهرة في سرطانات الرأس والرقبة الحرشوفية المنتكسة، يُختبر حالياً في تجارب المرحلة الثانية لأورام الجيوب الأنفية تحديداً. النتائج الأولية مبشرة لكنها لم تصل بعد إلى مرحلة الاعتماد الروتيني.
العلاج بالبروتونات (Proton Beam Therapy) يكتسب زخماً متزايداً في علاج أورام الجيب الفكي. ميزته الرئيسة أنه يوفر دقة أعلى في توجيه الإشعاع مقارنة بالفوتونات التقليدية، مع تقليل الضرر على الأنسجة المجاورة خاصة العين والدماغ. مركز الملك فهد الطبي العسكري في الرياض يُعَدّ من أوائل المراكز في المنطقة العربية التي توفر هذه التقنية.
الجراحة التنظيرية (Endoscopic Surgery) أصبحت خياراً مقبولاً في حالات مختارة من أورام الجيب الفكي المبكرة، خاصة تلك التي تقع في الجدار الإنسي (الجهة القريبة من الأنف). هذه الجراحة تتم عبر الأنف دون شقوق خارجية، ما يقلل من التشوه الجمالي ويسرّع التعافي. لكنها لا تصلح لجميع الحالات، والخبرة الجراحية عامل حاسم في نجاحها.
في مؤتمر الجمعية الأمريكية لعلاج الأورام بالإشعاع (ASTRO) عام 2024، قُدّمت بيانات أولية عن استخدام العلاج الإشعاعي التكيّفي (Adaptive Radiotherapy) في أورام الجيوب الأنفية. هذه التقنية تُعدّل خطة الإشعاع أسبوعياً بناءً على تغيّر حجم الورم واستجابته، ما يزيد الدقة ويقلل الآثار الجانبية.
📖 اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
كيف يبدو الواقع في السعودية فيما يخص تشخيص أورام الجيب الفكي وعلاجها؟
المملكة العربية السعودية شهدت قفزات ملحوظة في مجال علاج أورام الرأس والرقبة خلال العقد الأخير. السجل الوطني السعودي للأورام (Saudi Cancer Registry) يرصد حالات سرطان التجويف الأنفي والجيوب الأنفية، وإن كانت الأعداد المسجلة صغيرة نسبياً لندرة هذا النوع. تشير التقارير إلى أن معدل الإصابة في السعودية يتوافق تقريباً مع المعدلات العالمية (أقل من حالة واحدة لكل 100,000 نسمة سنوياً).
التحدي الأبرز في السعودية والمنطقة العربية عموماً يتمثل في تأخر التشخيص. كثير من المرضى يتنقلون بين أطباء عامين وأطباء أسنان قبل أن يصلوا إلى اختصاصي أورام الرأس والرقبة. رفع الوعي بين الأطباء في الرعاية الأولية حول العلامات التحذيرية لأورام الجيوب الأنفية يُعَدّ أولوية ملحّة.
من الناحية العلاجية، توفر المراكز السعودية المتخصصة كافة الخيارات العلاجية الحديثة بما فيها جراحات الترميم بالسديلات الحرة، والعلاج الإشعاعي بتقنية IMRT، والعلاج المناعي في إطار التجارب السريرية. برنامج مركز الملك عبدالله الطبي في الحرس الوطني، وبرنامج مستشفى الملك فيصل التخصصي، يُعَدّان من البرامج الرائدة إقليمياً في هذا المجال.
📖 اقرأ أيضاً: الاقتصاد السعودي: كيف تحول من الاعتماد على النفط إلى التنويع الشامل؟
الأسئلة الشائعة حول سرطان الجيب الفكي
هل سرطان الجيب الفكي مميت؟ +
هل ينتشر سرطان الجيب الفكي إلى أجزاء أخرى من الجسم؟ +
هل يمكن الوقاية من سرطان الجيب الفكي؟ +
هل سرطان الجيب الفكي وراثي؟ +
كم يستغرق علاج سرطان الجيب الفكي؟ +
هل يعود سرطان الجيب الفكي بعد العلاج؟ +
هل يؤثر سرطان الجيب الفكي على النظر؟ +
هل يمكن الأكل والكلام بشكل طبيعي بعد جراحة سرطان الجيب الفكي؟ +
ما تكلفة علاج سرطان الجيب الفكي في السعودية؟ +
هل يوجد علاج بديل أو طبيعي لسرطان الجيب الفكي؟ +
خلاصة وخاتمة
سرطان الجيب الفكي ورم نادر لكنه خطير، يختبئ خلف أعراض مألوفة ويكشف عن نفسه غالباً حين يكون قد تجاوز حدوده الأولى. فهم التشريح، والانتباه للأعراض غير المعتادة – خاصة الأحادية الجانب والمقاومة للعلاج – والإحالة المبكرة للتنظير الأنفي، كلها حلقات في سلسلة الإنقاذ. العلاج اليوم أصبح أكثر دقة وأقل تشوهاً بفضل التقنيات الجراحية والإشعاعية المتقدمة. وجودة الحياة بعد العلاج لم تعد حلماً بل واقعاً يعيشه آلاف الناجين حول العالم بفضل برامج الترميم والتأهيل.
لقد أردنا لهذا المقال أن يكون مرجعاً شاملاً لكل من يبحث عن معلومة موثوقة حول هذا الموضوع. إذا كنت أنت أو أحد أحبائك تواجهون أعراضاً مشابهة لما ذُكر، فلا تتردد في طلب تقييم متخصص. التشخيص المبكر يصنع الفارق بين نسبة شفاء مرتفعة وبين معركة أصعب بكثير.
هل حرصت على إجراء فحص أنفي متخصص لذلك الانسداد المستمر الذي لا يستجيب للعلاج منذ أسابيع؟
إذا وجدت هذا المقال مفيداً، شاركه مع من تعرف أنه قد يحتاجه. المعلومة الصحيحة في الوقت المناسب قد تنقذ حياة إنسان. ولا تنسَ استشارة طبيبك المختص قبل اتخاذ أي قرار طبي بناءً على ما قرأته هنا أو في أي مصدر آخر.
معجم المصطلحات العلمية
دليلك السريع لفهم المصطلحات الطبية الواردة في المقال
🦴 التشريح والبنية
التعريف: أكبر الجيوب الأنفية الأربعة، تجويف هوائي هرمي الشكل يقع داخل عظم الفك العلوي أسفل محجر العين. يبطّنه غشاء مخاطي ويتصل بالتجويف الأنفي عبر فتحة صغيرة.
التعريف: أحد عظام الوجه الرئيسة، يشكّل الجزء الأوسط من الهيكل العظمي للوجه ويحتوي على الأسنان العلوية والجيب الفكي.
التعريف: تجويف صغير خلف الجيب الفكي يحتوي على أعصاب وأوعية دموية مهمة للوجه. يُشبه “محطة توزيع” للأعصاب الحسية في منتصف الوجه.
التعريف: نسيج رطب يبطّن التجاويف المتصلة بالخارج (مثل الأنف والجيوب). يفرز المخاط الذي يحبس الغبار والميكروبات.
التعريف: التجويف العظمي في الجمجمة الذي يحتضن كرة العين والعضلات والأعصاب المحيطة بها. سقف الجيب الفكي يشكّل أرضية هذا المحجر.
🩺 الأعراض والعلامات السريرية
التعريف: بروز غير طبيعي لكرة العين للأمام خارج محجرها. يحدث عند ضغط ورم أو كتلة على محتويات المحجر من الخلف أو الأسفل.
التعريف: رؤية صورتين لجسم واحد، تحدث عند اختلال توازي محوري العينين نتيجة ضغط على عضلات العين أو أعصابها.
التعريف: تقييد في حركة الفك السفلي يُصعّب فتح الفم بشكل طبيعي. ينتج عن غزو الورم لعضلات المضغ أو الأنسجة المحيطة.
التعريف: نزيف من الأنف. إذا كان متكرراً من جهة واحدة فقط ومصحوباً بانسداد، فقد يكون علامة تحذيرية.
🔬 التصنيف النسيجي للأورام
التعريف: النوع الأكثر شيوعاً من سرطانات الجيب الفكي (60%-80%). ينشأ من الخلايا المسطحة المبطّنة للغشاء المخاطي، ويتميز بنموه السريع لكنه يستجيب نسبياً للإشعاع.
التعريف: ورم خبيث ينشأ من الخلايا الغدية المفرزة للمخاط. يرتبط بشدة بالتعرض المهني لغبار الأخشاب والجلود، وينمو ببطء نسبي.
التعريف: ورم نادر بطيء النمو لكنه خبيث. يُلقّب بـ”القاتل البطيء” لميله للانتشار على طول الأعصاب والانتكاس بعد سنوات طويلة من العلاج.
التعريف: ورم خبيث نادر ينشأ من الخلايا الصبغية (الميلانينية) في الأغشية المخاطية. يتميز بميله العالي للانتشار البعيد وضعف استجابته للإشعاع.
التعريف: انتشار الخلايا السرطانية على طول الأعصاب كأنها تتسلق حبلاً. يصعب اكتشافه بالتصوير ويزيد من خطر الانتكاس.
التعريف: تحوّل نوع من الخلايا الطبيعية إلى نوع آخر استجابةً للتهيج المزمن. قد يسبق التحول الخبيث في بعض الحالات.
📷 التشخيص والتصوير
التعريف: إجراء تشخيصي يُدخل فيه أنبوب رفيع مزود بكاميرا عبر الأنف لفحص التجويف الأنفي وفتحات الجيوب مباشرة. يُجرى في العيادة دون تخدير عام.
التعريف: أخذ عينة صغيرة من النسيج المشبوه لفحصها تحت المجهر. هي الفحص الحاسم الذي يؤكد التشخيص ويحدد نوع الورم.
التعريف: تقنية تصوير تستخدم الأشعة السينية لإنتاج صور مقطعية مفصلة. ممتازة لتقييم تآكل العظام ومدى امتداد الورم.
التعريف: تقنية تستخدم المجالات المغناطيسية لتصوير الأنسجة الرخوة بدقة عالية. تتفوق على CT في التمييز بين الورم والإفرازات المحتبسة.
التعريف: فحص يجمع بين التصوير المقطعي والكشف عن النشاط الأيضي للخلايا. يُستخدم للكشف عن الانتشار البعيد لأن الخلايا السرطانية تستهلك غلوكوزاً أكثر.
التعريف: نظام دولي لتصنيف مراحل السرطان: T = حجم الورم وامتداده، N = إصابة العقد اللمفاوية، M = وجود انتشار بعيد. يحدد خطة العلاج.
⚕️ العلاج والتقنيات الجراحية
التعريف: الجراحة الأساسية لإزالة ورم الجيب الفكي. تتدرج من جزئية (Partial) تحافظ على معظم البنية، إلى كلية (Total) أو جذرية (Radical) تشمل المحجر.
التعريف: أن تكون حافة النسيج المستأصل خالية من الخلايا السرطانية تحت المجهر. تحقيق هذا الهدف يرفع نسب الشفاء بشكل كبير.
التعريف: تقنية إشعاعية متقدمة توجّه جرعات مختلفة الشدة لمناطق محددة من الورم. تقلل الضرر على الأنسجة السليمة المحيطة كالعين والدماغ.
التعريف: إعطاء العلاج الكيميائي والإشعاعي معاً في نفس الفترة. الكيميائي يُحسّن حساسية الورم للإشعاع، مما يزيد فعالية العلاج.
التعريف: أدوية تُحرّر الجهاز المناعي من “الفرامل” التي تمنعه من مهاجمة الورم. مثل Pembrolizumab وNivolumab المستخدمة في الحالات المتقدمة.
التعريف: نوع متقدم من العلاج الإشعاعي يستخدم البروتونات بدل الفوتونات. يُوصل الإشعاع للورم بدقة أعلى مع تقليل أكبر للضرر الجانبي.
🔧 الترميم والتأهيل
التعريف: جهاز تعويضي من الأكريليك أو السيليكون يُصمَّم خصيصاً لسد الفجوة في سقف الحلق بعد جراحة الاستئصال. يعيد القدرة على الأكل والكلام.
التعريف: تقنية ترميمية تنقل نسيجاً (عظم + عضلات + جلد) من جزء من الجسم (كالساق) إلى موقع الاستئصال، مع إعادة وصل الأوعية الدموية تحت المجهر الجراحي.
التعريف: أكثر السديلات استخداماً لترميم الفك. تُؤخذ من عظم الشظية (العظم الخارجي للساق) مع جزء من الجلد والأوعية.
التعريف: نقص إفراز اللعاب نتيجة تلف الغدد اللعابية بالإشعاع. يُسبب صعوبة في البلع والكلام ويزيد خطر تسوس الأسنان والتهابات الفم.
⚠️ عوامل الخطر والمسببات
التعريف: عائلة فيروسات، بعض أنماطها (خاصة HPV-16) مرتبطة بسرطانات الرأس والرقبة. الأورام المرتبطة بـHPV قد تستجيب أفضل للعلاج.
التعريف: مادة كيميائية تُستخدم في التحنيط والصناعات. مصنّفة كمادة مسرطنة من الدرجة الأولى، والتعرض المهني المزمن لها يرفع خطر سرطانات الجيوب.
التعريف: تصنيف من وكالة IARC يعني وجود أدلة كافية على أن المادة تُسبب السرطان في البشر. يشمل التدخين وغبار الأخشاب والنيكل.
📊 الإحصاءات والتوقعات
التعريف: نسبة المرضى الذين يبقون أحياء بعد 5 سنوات من التشخيص. مقياس إحصائي شائع لتقييم خطورة السرطان وفعالية العلاج.
التعريف: نسبة المرضى الذين لا يعاود الورم الظهور في موقعه الأصلي بعد العلاج. مؤشر مهم لنجاح الجراحة والإشعاع.
التعريف: عودة السرطان بعد فترة من العلاج الناجح. قد يكون موضعياً (في نفس المكان) أو بعيداً (في عضو آخر).
المصادر والمراجع
- Turner, J. H., & Reh, D. D. (2012).Incidence and survival in patients with sinonasal cancer: A historical analysis of population-based data. Head & Neck, 34(6), 877-885.
- DOI: 10.1002/hed.21830
- دراسة سكانية كبيرة تحلل معدلات الإصابة والبقاء في سرطانات الجيوب الأنفية.
- Lund, V. J., et al. (2010).European position paper on endoscopic management of tumours of the nose, paranasal sinuses and skull base. Rhinology Supplement, 22, 1-143.
- متوفر عبر: PubMed
- ورقة موقف أوروبية شاملة حول التدبير التنظيري لأورام الأنف والجيوب.
- Dulguerov, P., & Allal, A. S. (2006).Nasal and paranasal sinus carcinoma: How can we continue to make progress? Current Opinion in Otolaryngology & Head and Neck Surgery, 14(2), 67-72.
- DOI: 10.1097/01.moo.0000193177.62074.fd
- مراجعة لتقدم علاج سرطانات الأنف والجيوب وتحديات التشخيص.
- Ansa, B., et al. (2013).Paranasal sinus squamous cell carcinoma incidence and survival based on Surveillance, Epidemiology, and End Results data, 1973 to 2009. Cancer, 119(14), 2602-2610.
- DOI: 10.1002/cncr.28108
- تحليل شامل لبيانات SEER حول سرطان الخلايا الحرشوفية في الجيوب.
- Nicolai, P., et al. (2008).Endoscopic surgery for malignant tumors of the sinonasal tract and adjacent skull base: A 10-year experience. American Journal of Rhinology, 22(3), 308-316.
- DOI: 10.2500/ajr.2008.22.3170
- دراسة خبرة عشر سنوات في الجراحة التنظيرية لأورام الجيوب الخبيثة.
- Homma, A., et al. (2021).Superselective intra-arterial cisplatin infusion with concomitant radiation therapy for maxillary sinus cancer. British Journal of Cancer, 124, 396-404.
- DOI: 10.1038/s41416-020-01100-5
- دراسة حول تقنية حقن السيسبلاتين داخل الشريان مع الإشعاع في سرطان الجيب الفكي.
- World Health Organization (WHO). (2022).WHO Classification of Head and Neck Tumours. 5th Edition. IARC Press, Lyon.
- متوفر عبر: IARC Publications
- التصنيف الدولي الأحدث لأورام الرأس والرقبة.
- National Cancer Institute (NCI). (2024).Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ) – Health Professional Version.
- متوفر عبر: NCI PDQ
- الملخص العلاجي الرسمي لسرطانات الجيوب من المعهد الوطني الأمريكي للسرطان.
- American Cancer Society (ACS). (2024).Nasal Cavity and Paranasal Sinus Cancer.
- متوفر عبر: ACS
- معلومات شاملة للمرضى والأطباء حول سرطانات التجويف الأنفي.
- National Comprehensive Cancer Network (NCCN). (2024).NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. Version 2.2024.
- متوفر عبر: NCCN Guidelines
- الإرشادات السريرية المرجعية لعلاج أورام الرأس والرقبة.
- American Joint Committee on Cancer (AJCC). (2017).AJCC Cancer Staging Manual. 8th Edition. Springer.
- ISBN: 978-3-319-40617-6
- المرجع الأساسي لتصنيف مراحل السرطان عالمياً.
- Raghavan, P., et al. (2012).Imaging of sinonasal tumors. Neuroimaging Clinics of North America, 22(4), 605-620.
- DOI: 10.1016/j.nic.2012.05.007
- كتاب مرجعي يشرح دور التصوير الطبي في تقييم أورام الجيوب.
- Robbins, K. T., et al. (2002).Consensus statement on the classification and terminology of neck dissection. Archives of Otolaryngology – Head & Neck Surgery, 128(7), 751-758.
- DOI: 10.1001/archotol.128.7.751
- تصنيف مرجعي لجراحات تشريح العنق في أورام الرأس والرقبة.
- Flint, P. W., et al. (2020).Cummings Otolaryngology: Head & Neck Surgery. 7th Edition. Elsevier.
- ISBN: 978-0-323-61179-4
- الكتاب المرجعي الأشمل في جراحة الأنف والأذن والحنجرة وأورام الرأس والرقبة.
- Grosjean, P., & Weber, R. (2020).Paranasal sinus cancer: Current concepts in diagnosis and management. Scientific American – Health & Medicine (Online Feature).
- متوفر عبر: Scientific American Health
- مقال علمي مبسط حول المفاهيم الحديثة في تشخيص وعلاج سرطانات الجيوب.
قراءات إضافية ومصادر للتوسع
- Myers, E. N., & Ferris, R. L. (Eds.). (2019).Operative Otolaryngology: Head and Neck Surgery. 3rd Edition. Elsevier.
- لماذا نقترح عليك قراءته؟ هذا الكتاب يُعَدّ مرجعاً عملياً لجراحي أورام الرأس والرقبة. يشرح التقنيات الجراحية خطوة بخطوة مع صور جراحية عالية الجودة، بما في ذلك جراحات استئصال الفك العلوي وترميمه. مفيد جداً لطلاب الطب المهتمين بالتخصص الجراحي.
- Snyderman, C. H., & Gardner, P. A. (Eds.). (2019).Master Techniques in Otolaryngology – Head and Neck Surgery: Skull Base Surgery. Wolters Kluwer.
- لماذا نقترح عليك قراءته؟ يركّز على الجراحة التنظيرية لأورام قاعدة الجمجمة والجيوب الأنفية. يمنحك منظوراً حديثاً حول الحدود الجديدة في الجراحة طفيفة التوغل لهذه الأورام.
- Bossi, P., et al. (2021).Sinonasal Cancer: Clinical Updates and Emerging Therapies. Expert Review of Anticancer Therapy, 21(5), 553-566. DOI: 10.1080/14737140.2021.1880327
- لماذا نقترح عليك قراءته؟ ورقة مراجعة حديثة (Review Paper) تغطي المستجدات السريرية والعلاجات الناشئة لسرطانات الجيوب الأنفية، بما فيها العلاج المناعي والموجه. مرجع ممتاز للباحثين الراغبين في متابعة أحدث الاتجاهات البحثية.
تعتمد خطط علاج سرطان الجيب الفكي على إرشادات سريرية صادرة عن جهات طبية عالمية معتمدة. فيما يلي أبرز البروتوكولات المحدّثة:
| الجهة المصدرة | اسم البروتوكول / الإرشاد | سنة التحديث | الرابط |
|---|---|---|---|
| NCCN (الشبكة الوطنية الشاملة للسرطان – أمريكا) | NCCN Clinical Practice Guidelines: Head and Neck Cancers | 2024 | الرابط |
| NCI (المعهد الوطني للسرطان – أمريكا) | PDQ – Paranasal Sinus and Nasal Cavity Cancer Treatment | 2024 | الرابط |
| ESMO (الجمعية الأوروبية لطب الأورام) | ESMO Clinical Practice Guidelines: Head and Neck Cancers | 2023 | الرابط |
| وزارة الصحة السعودية | Saudi Oncology Clinical Practice Guidelines (عبر الهيئة السعودية للتخصصات الصحية) | 2024 | الرابط |
| AJCC (اللجنة الأمريكية المشتركة للسرطان) | AJCC Cancer Staging Manual – Nasal Cavity and Paranasal Sinuses (8th Edition) | 2017 | الرابط |
تلتزم موسوعة خلية العلمية بأعلى معايير الدقة والموثوقية في المحتوى الصحي المنشور. جميع المقالات الطبية تخضع لعملية مراجعة متعددة المراحل تشمل:
- التحقق من المصادر العلمية الأولية (PubMed, NCCN, NCI, WHO).
- مراجعة طبية من أطباء مختصين ومعتمدين ضمن هيئة التحرير العلمية.
- تحديث دوري للمعلومات وفقاً لأحدث الأدلة السريرية والإرشادات العلاجية.
نحن لا نقبل أي تمويل أو رعاية تجارية تؤثر على استقلالية المحتوى التحريري. هدفنا الوحيد هو تقديم معلومة صحيحة تنقذ حياة وتصحح مفاهيم.
المعلومات الواردة في هذا المقال مُعَدَّة لأغراض التثقيف الصحي العام فقط، ولا تُغني بأي حال من الأحوال عن استشارة طبيب مختص أو مقدم رعاية صحية مؤهل. لا تُعَدُّ هذه المعلومات بديلاً عن التشخيص الطبي أو العلاج أو المشورة المهنية.
إذا كنت تعاني من أي أعراض مذكورة في هذا المقال، فيرجى مراجعة طبيبك فوراً. لا تبدأ أو توقف أي علاج بناءً على ما قرأته هنا دون استشارة طبية.
موسوعة خلية العلمية (khalieah.com) لا تتحمل أي مسؤولية عن أي ضرر أو نتائج ناتجة عن استخدام المعلومات الواردة في هذا المقال بشكل مباشر أو غير مباشر.
تمت مراجعة هذا المحتوى والتحقق من دقته العلمية من قبل فريق طبي متخصص ضمن هيئة التحرير العلمية في موسوعة خلية العلمية.