مقاومة الأنسولين: ما أعراضها الخفية وكيف تُعالَج جذرياً؟
هل يمكن عكس مقاومة الأنسولين بالغذاء والرياضة؟

مقاومة الأنسولين (Insulin Resistance) هي حالة أيضية تفقد فيها خلايا الجسم قدرتها على الاستجابة الطبيعية لهرمون الأنسولين. يُفرز البنكرياس كميات متزايدة من الأنسولين لتعويض هذا الخلل، مما يؤدي إلى ارتفاع مستوياته في الدم. تسبق هذه الحالة مرض السكري من النوع الثاني بسنوات، وترتبط بالسمنة وأمراض القلب ومتلازمة تكيس المبايض.
هل تستيقظ صباحاً وأنت تشعر بإرهاق غريب رغم نومك ساعات كافية؟ هل تلاحظ أن وزنك يزداد حول منطقة البطن تحديداً مهما حاولت؟ هل يغلبك النعاس بعد كل وجبة وكأنك لم تنم منذ أيام؟ أنت لست وحدك في هذه المعاناة. فقد تكتشف أن المشكلة ليست في قوة إرادتك ولا في كمية طعامك، بل في خلل هرموني صامت يحدث داخل جسمك دون أن تدري.
لقد أصبحت مقاومة الأنسولين واحدة من أكثر المشكلات الصحية انتشاراً في عالمنا العربي، ومع ذلك يجهلها كثيرون أو يخلطون بينها وبين مرض السكري. في السطور القادمة ستجد كل ما تحتاج معرفته: من الأعراض التي ربما تتجاهلها يومياً، إلى خطة علاجية عملية يمكنك البدء بها اليوم. هذا المقال ليس مجرد معلومات نظرية؛ إنه خارطة طريق حقيقية نحو استعادة صحتك.
ما هي مقاومة الأنسولين بالضبط؟

تخيل أن لديك مفتاحاً تستخدمه لفتح باب منزلك كل يوم. في البداية، يعمل المفتاح بسلاسة ويفتح الباب من المحاولة الأولى. لكن مع مرور الوقت، بدأ القفل يصدأ ويتآكل. الآن تحتاج لتحريك المفتاح عدة مرات، وربما تضغط بقوة أكبر، حتى ينفتح الباب أخيراً.
هذا بالضبط ما يحدث في مقاومة الأنسولين. الأنسولين هو المفتاح، وخلايا جسمك هي الأقفال. في الحالة الطبيعية، يُفرز البنكرياس (Pancreas) هرمون الأنسولين بعد تناول الطعام؛ إذ يرتبط هذا الهرمون بمستقبلات خاصة على سطح الخلايا، فيسمح للجلوكوز (سكر الدم) بالدخول إليها لتحويله إلى طاقة. على النقيض من ذلك، عندما تصبح هذه المستقبلات “صدئة” أو أقل حساسية، لا تستجيب للأنسولين كما ينبغي.

ماذا يفعل الجسم حينها؟ يُرسل البنكرياس المزيد والمزيد من الأنسولين محاولاً إجبار الخلايا على الاستجابة. تخيل أنك تطرق الباب بقوة متزايدة لأن أحداً لا يسمعك. في البداية، تنجح هذه الإستراتيجية ويدخل السكر إلى الخلايا. لكن بمرور الوقت، يُرهَق البنكرياس من العمل الإضافي، وتزداد مقاومة الخلايا، ويبقى السكر عالقاً في الدم.
وفقاً لمنظمة الصحة العالمية (WHO)، يعاني أكثر من 25% من البالغين حول العالم من درجة ما من مقاومة الأنسولين، وترتفع هذه النسبة في منطقة الشرق الأوسط لتصل إلى 35% بسبب أنماط الحياة الحديثة.
الدورة المفرغة التي تأسرك دون أن تدري

هنا تبدأ المأساة الحقيقية. عندما يرتفع الأنسولين في دمك باستمرار، يحدث شيء خطير: جسمك يتحول إلى آلة لتخزين الدهون بدلاً من حرقها. كيف ذلك؟ الأنسولين المرتفع يُرسل إشارة واضحة لخلاياك الدهنية: “احتفظي بكل شيء ولا تُطلقي أي دهون للحرق”. وبالتالي، حتى لو قللت طعامك ومارست الرياضة، يظل وزنك ثابتاً أو يزداد.
بالإضافة إلى ذلك، يؤثر الأنسولين المرتفع على مركز الشبع في دماغك. تشعر بجوع شديد بعد ساعة أو ساعتين فقط من الأكل. تتوق للسكريات والنشويات تحديداً. تأكل المزيد، فيرتفع السكر، فيُفرز المزيد من الأنسولين، فتزداد المقاومة، فتشعر بجوع أكبر. إنها دورة جهنمية لا تنتهي إلا بالتدخل الواعي.
اقرأ أيضاً: عملية الأيض (Metabolism): العمليات الكيميائية للحياة
ما الأعراض الصامتة التي تكشف مقاومة الأنسولين؟
المشكلة الكبرى في هذه الحالة أنها لا تُحدث ألماً مباشراً. لن تشعر بوخز أو حرارة أو أي علامة واضحة تدفعك للطبيب. لكن جسمك يُرسل إشارات خفية، وإن انتبهت لها مبكراً، يمكنك عكس المشكلة قبل تحولها إلى سكري.
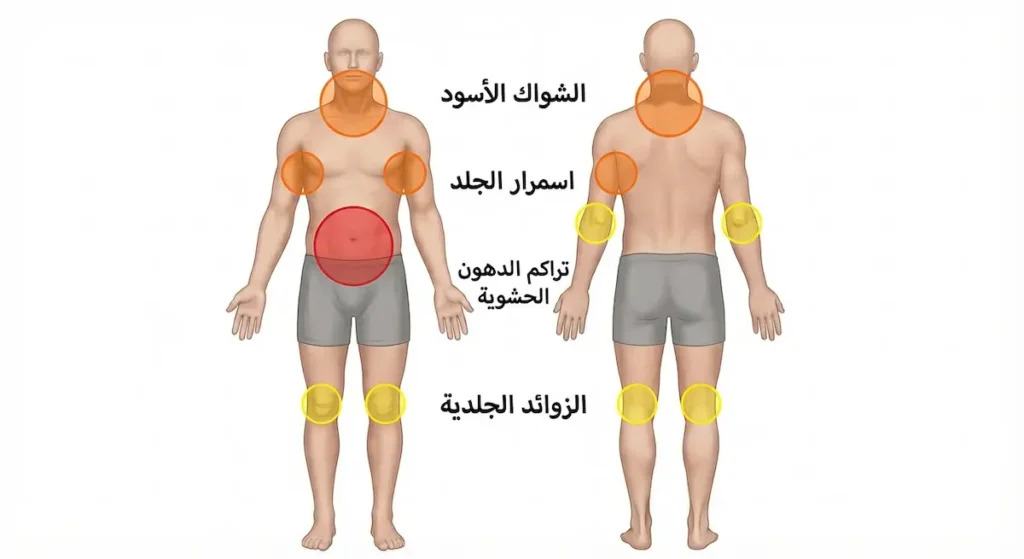
الأعراض الجسدية الظاهرة:

- الشواك الأسود (Acanthosis Nigricans): اسمرار وزيادة سماكة الجلد في ثنايا الجسم، خاصة حول الرقبة ومنطقة الإبط والمرفق والركبة. كثير من الناس يظنون أنه “وسخ” لا يزول بالاستحمام، لكنه في الحقيقة علامة واضحة على فرط الأنسولين في الدم
- الزوائد الجلدية (Skin Tags): نتوءات جلدية صغيرة ناعمة تظهر غالباً على الرقبة والإبطين. الأبحاث تربط بين عددها ودرجة مقاومة الأنسولين
- تراكم الدهون حول البطن: الكرش ليس مجرد مشكلة جمالية. الدهون الحشوية (Visceral Fat) المتراكمة حول الأعضاء الداخلية هي الأخطر صحياً وترتبط مباشرة بهذه الحالة
- صعوبة نزول الوزن: رغم الحميات المتكررة والرياضة، يظل الوزن عنيداً أو ينزل ببطء شديد ثم يعود بسرعة
- الجوع المستمر والرغبة الشديدة في السكريات: حتى بعد وجبة دسمة، تجد نفسك تبحث عن شيء حلو
الأعراض النفسية والعصبية:
- ضبابية الدماغ (Brain Fog): صعوبة التركيز، النسيان المتكرر، الشعور بأن عقلك “مغبش”
- النعاس الشديد بعد الوجبات: خاصة الوجبات الغنية بالنشويات. بعض الناس لا يستطيعون مقاومة النوم بعد الغداء
- تقلبات المزاج: العصبية والانفعال السريع، خاصة عند تأخر الوجبات
- التعب المزمن: إرهاق عام لا يزول حتى مع النوم الكافي
أظهرت دراسة نُشرت في مجلة Diabetes Care عام 2023 أن 70% من الأشخاص الذين يعانون من ضبابية الدماغ المزمنة لديهم درجة من مقاومة الأنسولين غير مُشخَّصة.
مثال تطبيقي من الواقع
لنتعرف على سارة، موظفة في الثلاثينيات من عمرها. منذ سنتين، بدأت تلاحظ أموراً غريبة. كانت تستيقظ متعبة رغم نومها 8 ساعات. في العمل، لم تعد تستطيع التركيز كما كانت؛ إذ كانت تنسى مهاماً بسيطة وتشعر بأن ذهنها مشوش.
لاحظت أيضاً اسمراراً غريباً حول رقبتها ظنته من أثر العطور. وزنها ازداد 10 كيلوغرامات خلال عام رغم أنها لم تغير نمط أكلها. جربت حميات عديدة لكن الوزن لا يتزحزح. الأسوأ كان شعورها بالجوع الشديد بعد ساعة واحدة من الأكل، ورغبتها التي لا تُقاوَم في تناول الشوكولاتة والخبز.
ذهبت لطبيبة أمراض باطنية ذكية طلبت منها تحليل HOMA-IR. كانت النتيجة 3.8 بينما الطبيعي أقل من 1.9. أخيراً فهمت سارة ما يحدث: جسمها لا يستجيب للأنسولين بشكل صحيح. بعد 6 أشهر من تغيير نمط حياتها (سنشرح الخطوات لاحقاً)، انخفضت النتيجة إلى 1.5، ونزل وزنها 8 كيلوغرامات، واختفت الأعراض تماماً.
لماذا يحدث هذا لي؟
هذا السؤال يُلحّ على كل من يكتشف إصابته. والإجابة ليست بسيطة كما يظن البعض. الموضوع أعمق من مجرد “أكلت سكر كثير”.
العوامل الغذائية وأنماط الحياة

لنبدأ بالعامل الأكثر شيوعاً: النظام الغذائي الحديث. في عالمنا العربي، تغيرت عاداتنا الغذائية جذرياً خلال العقود الأخيرة. أصبحنا نستهلك كميات هائلة من الكربوهيدرات المكررة: الخبز الأبيض، الأرز الأبيض، المعجنات، المشروبات الغازية، العصائر المحلاة. هذه الأطعمة ترفع سكر الدم بسرعة صاروخية، فيُفرَز الأنسولين بكميات كبيرة ومتكررة، وبمرور الوقت تتعب الخلايا من هذا القصف المستمر وتبدأ بمقاومته.
لكن الأمر لا يتوقف على نوع الطعام فقط. كمية الطعام ومواعيده تلعب دوراً مهماً أيضاً. عندما تأكل 5 أو 6 وجبات يومياً، أو تتناول وجبات خفيفة باستمرار، فأنت تُبقي الأنسولين مرتفعاً طوال اليوم دون راحة.
من جهة ثانية، يُعَدُّ الخمول البدني عاملاً رئيساً. العضلات هي المستهلك الأكبر للجلوكوز في جسمك. عندما لا تتحرك، لا تحتاج عضلاتك لهذا الوقود، فيبقى السكر في الدم. الجلوس لساعات طويلة أمام الشاشات (سواء للعمل أو الترفيه) أصبح سمة عصرنا، وهو يُسهم مباشرة في هذه المشكلة.
الجلوس لأكثر من 8 ساعات يومياً يزيد خطر الإصابة بمقاومة الأنسولين بنسبة 112% حتى لو كنت تمارس الرياضة بانتظام، وفقاً لدراسة نُشرت في Diabetologia عام 2022.
التوتر المزمن وقلة النوم
هنا يأتي دور عامل يتجاهله كثيرون: الضغط النفسي المزمن. عندما تعيش في حالة توتر دائم (ضغوط العمل، المشاكل المالية، الخلافات الأسرية)، يُفرز جسمك هرمون الكورتيزول (Cortisol) بكميات كبيرة. هذا الهرمون يرفع سكر الدم كإستراتيجية للبقاء (ليمنحك طاقة للهروب من الخطر)، لكن في غياب خطر حقيقي، يتراكم هذا السكر ويستدعي المزيد من الأنسولين.
وماذا عن النوم؟ لقد أثبتت الدراسات أن ليلة واحدة فقط من النوم السيئ (أقل من 6 ساعات) تُقلل حساسية خلاياك للأنسولين بنسبة 30% في اليوم التالي. تخيل تأثير سنوات من النوم غير الكافي أو المتقطع.
الوراثة والجينات
نعم، للوراثة دور لا يُنكر. إذا كان أحد والديك أو أجدادك مصاباً بالسكري من النوع الثاني، فاحتمالية إصابتك بمقاومة الأنسولين أعلى. لكن انتبه: الجينات ليست قدراً محتوماً. هي تُحدد الاستعداد فقط، بينما نمط الحياة هو الذي يُفعّل هذا الاستعداد أو يُبقيه خاملاً. كثيرون لديهم تاريخ عائلي للسكري لكنهم لم يُصابوا أبداً لأنهم اتخذوا خيارات صحية.
الالتهابات المزمنة والسمنة
الدهون ليست مجرد مخزن للطاقة؛ إذ إنها عضو نشط يُفرز مواد كيميائية تُسمى السيتوكينات الالتهابية (Inflammatory Cytokines). كلما زادت الدهون، خاصة الحشوية منها، زادت هذه المواد الالتهابية التي تُتلف مستقبلات الأنسولين على سطح الخلايا. وبالتالي، السمنة تُسبب مقاومة الأنسولين، ومقاومة الأنسولين تُسبب المزيد من السمنة. دورة مفرغة أخرى.
اقرأ أيضاً: لماذا ننام؟ الوظائف البيولوجية والآليات العصبية للنوم
كيف تقرأ تحاليلك بنفسك؟
لنتحدث الآن عن الجزء العملي: كيف تعرف إن كنت مصاباً؟ للأسف، كثير من الأطباء في عالمنا العربي لا يزالون يكتفون بتحليل سكر الصيام (Fasting Glucose) فقط. المشكلة أن هذا التحليل قد يبقى طبيعياً لسنوات بينما المقاومة تزداد في الخلفية؛ إذ إن البنكرياس يُعوّض بإفراز المزيد من الأنسولين.
تحليل HOMA-IR: المعيار الذهبي

هذا هو التحليل الذي يجب أن تطلبه بالاسم. HOMA-IR يعني (Homeostatic Model Assessment for Insulin Resistance)، وهو يقيس العلاقة بين مستوى الأنسولين الصائم ومستوى السكر الصائم. يتم حسابه بالمعادلة التالية:
HOMA-IR = (أنسولين صائم × سكر صائم) ÷ 405
| نتيجة HOMA-IR | التفسير | مستوى الخطورة | الإجراء المطلوب |
|---|---|---|---|
| أقل من 1.0 | حساسية ممتازة للأنسولين | منخفض جداً | الحفاظ على نمط الحياة الصحي |
| 1.0 – 1.9 | طبيعي | منخفض | مراقبة دورية كل سنة |
| 2.0 – 2.9 | مقاومة مبكرة (إنذار مبكر) | متوسط | تغيير نمط الحياة فوراً |
| 3.0 – 4.9 | مقاومة متوسطة | مرتفع | استشارة طبية + تغييرات جذرية |
| 5.0 فأكثر | مقاومة شديدة | مرتفع جداً | علاج طبي عاجل + متابعة مكثفة |
للحصول على نتائج دقيقة، يجب الصيام 10-12 ساعة قبل التحليل، وتجنب الرياضة العنيفة في اليوم السابق، وإجراء التحليل صباحاً.
الفرق بين HOMA-IR والسكر التراكمي (HbA1c)
يسألني كثيرون: أليس السكر التراكمي كافياً؟ الإجابة: لا. السكر التراكمي يقيس متوسط سكر الدم خلال 3 أشهر سابقة. قد يكون طبيعياً (أقل من 5.7%) بينما مقاومة الأنسولين موجودة وتتطور. السكر التراكمي يرتفع متأخراً، عندما يبدأ البنكرياس بالإرهاق ولا يستطيع تعويض المقاومة. إذاً هو يكشف المشكلة بعد تفاقمها، بينما HOMA-IR يكشفها في مراحلها الأولى القابلة للعكس.
تحاليل إضافية مفيدة تشمل: أنسولين صائم منفرد (الطبيعي 2-25 وحدة/مل، لكن الأمثل أقل من 10)، ودهون ثلاثية (Triglycerides)، ونسبة دهون ثلاثية/كوليسترول جيد (إذا تجاوزت 3، فهي مؤشر قوي على المقاومة).
أظهرت دراسة سعودية نُشرت عام 2024 أن 40% من البالغين السعوديين الذين لديهم سكر صائم “طبيعي” كانت نتائج HOMA-IR لديهم تشير إلى مقاومة أنسولين متوسطة أو شديدة. التحليل التقليدي وحده ليس كافياً.
ما بروتوكول العلاج الشامل؟

وصلنا للجزء الذي ينتظره الجميع. الخبر السار: مقاومة الأنسولين حالة قابلة للعكس تماماً في معظم الحالات، دون الحاجة لأدوية إذا تم التدخل مبكراً. الخبر الأقل سروراً: يتطلب الأمر تغييرات حقيقية في نمط حياتك، وليس “حمية” مؤقتة.
أي نظام غذائي أفضل لحالتك؟
هذا السؤال يُطرح كثيراً. هل الكيتو (Keto) أفضل أم الصيام المتقطع (Intermittent Fasting) أم لو كارب (Low Carb)؟ دعني أوضح الفروقات لتختار ما يناسبك.
نظام الكيتو: يعتمد على تقليل الكربوهيدرات بشكل حاد (أقل من 20-50 غراماً يومياً) مع زيادة الدهون الصحية. يُجبر الجسم على حرق الدهون كمصدر أساسي للطاقة. فعّال جداً لخفض الأنسولين بسرعة، لكنه صعب الاستمرارية لكثيرين، وقد يسبب آثاراً جانبية في البداية (صداع، إرهاق، إمساك).
الصيام المتقطع: لا يُقيّد نوع الطعام بل توقيته. الأشهر هو نظام 16:8 (صيام 16 ساعة وأكل خلال 8 ساعات). يمنح البنكرياس راحة من إفراز الأنسولين المستمر. سهل التطبيق لمعظم الناس ومستدام على المدى الطويل.
لو كارب المعتدل: تقليل الكربوهيدرات دون التشدد الكيتوني (50-100 غرام يومياً). يجمع بين الفعالية وسهولة الاستمرارية. مناسب كبداية لمن لا يستطيع الالتزام بالكيتو.
رأيي الشخصي بعد الاطلاع على الدراسات ومتابعة حالات كثيرة: الجمع بين لو كارب معتدل والصيام المتقطع يُعطي أفضل النتائج لمعظم الناس. سهل التطبيق، فعّال، ويمكن الاستمرار عليه مدى الحياة.
| المعيار | 🥑 نظام الكيتو | ⏰ الصيام المتقطع | 🥗 لو كارب المعتدل |
|---|---|---|---|
| كمية الكربوهيدرات | أقل من 20-50 غ/يوم | غير محددة | 50-100 غ/يوم |
| سرعة النتائج | سريعة جداً (1-2 أسبوع) |
متوسطة (2-4 أسابيع) |
متوسطة (3-6 أسابيع) |
| سهولة الالتزام | صعبة | سهلة – متوسطة | سهلة |
| الآثار الجانبية | صداع، إرهاق، إمساك (مؤقتة) |
جوع في البداية | قليلة جداً |
| الاستدامة طويلة المدى | صعبة لمعظم الناس | ممتازة | ممتازة |
| مناسب لـ | مقاومة شديدة سمنة مفرطة |
معظم الحالات | المبتدئين مقاومة خفيفة |
| فعالية خفض الأنسولين | 90% | 75% | 60% |
جدول وجبات مقترح ليوم واحد
نافذة الأكل: من 12 ظهراً إلى 8 مساءً (صيام 16 ساعة)
الوجبة الأولى (12 ظهراً):
3 بيضات مقلية بالزبدة الطبيعية + أفوكادو + خضروات ورقية (سبانخ أو جرجير) + ملعقة زيت زيتون
وجبة خفيفة (3 عصراً) – اختيارية:
حفنة مكسرات نيئة (لوز، جوز) + قطعة جبن كامل الدسم
الوجبة الرئيسية (6-7 مساءً):
قطعة بروتين (دجاج، لحم، سمك) بحجم كف اليد + خضروات غير نشوية مطبوخة أو مشوية (بروكلي، كوسا، فاصوليا خضراء) + سلطة بزيت الزيتون والليمون
قبل إغلاق النافذة (7:30 مساءً):
مشروب دافئ بدون سكر (شاي أخضر، قهوة، أعشاب)
ملاحظة مهمة: هذا الجدول استرشادي. الكميات تختلف حسب وزنك ونشاطك. الهدف هو الشبع وليس الجوع. لا تحرم نفسك.
المكملات الغذائية ذات الفعالية المثبتة
قبل ذكر أي مكمل، أؤكد على ضرورة استشارة طبيبك، خاصة إذا كنت تتناول أدوية أخرى. هذه المكملات مدعومة بأبحاث علمية لكنها ليست بديلاً عن تغيير نمط الحياة.
البربرين (Berberine): مركب طبيعي من نباتات متعددة. أظهرت دراسات أن فعاليته في تحسين حساسية الأنسولين قريبة من دواء الميتفورمين (Metformin) الشهير. الجرعة المدروسة: 500 مجم مرتين يومياً قبل الوجبات.
المغنيسيوم: معدن أساسي يفتقره كثير من الناس. نقصه يُضعف استجابة الخلايا للأنسولين. الأشكال الأفضل امتصاصاً: غلايسينات المغنيسيوم أو سترات المغنيسيوم. الجرعة: 200-400 مجم قبل النوم.
خل التفاح: ملعقة أو ملعقتان مخففتان في ماء قبل الوجبات الغنية بالكربوهيدرات تُبطئ ارتفاع السكر بعد الأكل. ليس حلاً سحرياً لكنه إضافة مفيدة.
الكروميوم (Chromium): معدن نادر يُحسّن عمل الأنسولين. الجرعة المدروسة: 200-1000 ميكروغرام يومياً.
| المكمل | الجرعة اليومية | آلية العمل | مستوى الأدلة | تحذيرات مهمة |
|---|---|---|---|---|
| البربرين (Berberine) |
500 مجم مرتين يومياً |
يُحاكي عمل الميتفورمين | قوي (A) | ⚠️ يتعارض مع بعض الأدوية |
| المغنيسيوم (Magnesium) |
200-400 مجم قبل النوم |
يُحسّن مستقبلات الأنسولين | قوي (A) | تجنب الجرعات العالية جداً |
| الكروميوم (Chromium) |
200-1000 ميكروغرام |
يُعزز نقل الجلوكوز | متوسط (B) | ✓ آمن بالجرعات الموصى بها |
| خل التفاح (Apple Cider Vinegar) |
1-2 ملعقة مخففة بالماء |
يُبطئ امتصاص السكر | متوسط (B) | ⚠️ يُخفف دائماً بالماء |
| أوميغا 3 (Omega-3) |
2-4 غ يومياً |
يُقلل الالتهابات المزمنة | متوسط (B) | اختر مصدراً موثوقاً |
| فيتامين D (Vitamin D) |
2000-4000 وحدة دولية |
يُحسّن حساسية الخلايا | متوسط (B) | 📋 افحص مستواك أولاً |
اقرأ أيضاً: الألياف الغذائية: ما أهميتها لصحتك وكيف تحصل عليها؟
لماذا تُعَدُّ تمارين المقاومة أفضل من المشي وحده؟

هذه معلومة يجهلها كثيرون. المشي ممتاز وضروري، لكنه ليس كافياً وحده لمعالجة مقاومة الأنسولين. السبب؟ العضلات هي المستهلك الأكبر للجلوكوز في جسمك. كلما زادت كتلتك العضلية، زادت قدرة جسمك على استخدام السكر، وقلّت حاجته للأنسولين.
تمارين المقاومة (رفع الأثقال، تمارين وزن الجسم مثل الضغط والقرفصاء) تبني العضلات وتزيد من عدد مستقبلات الأنسولين على سطح خلاياها. دراسة نُشرت في مجلة Diabetes Care عام 2023 أظهرت أن 12 أسبوعاً من تمارين المقاومة حسّنت مؤشر HOMA-IR بنسبة 40%، مقارنة بـ 18% فقط مع تمارين الكارديو وحدها.
هذا لا يعني التخلي عن المشي. الخطة المثالية تجمع بين الاثنين: تمارين مقاومة 3 مرات أسبوعياً + مشي يومي 30 دقيقة.
إذا كنت مبتدئاً ولم تمارس رياضة من قبل، ابدأ بتمارين وزن الجسم في المنزل (قرفصاء، ضغط على الحائط، صعود الدرج). لا تحتاج صالة رياضية أو معدات مكلفة. الاستمرارية أهم من الكثافة.
ما علاقة مقاومة الأنسولين بالنساء تحديداً؟
هذا قسم مهم لأن النساء يعانين من هذه الحالة بشكل مختلف عن الرجال، ولأسباب إضافية تتعلق بهرموناتهن الأنثوية.
متلازمة تكيس المبايض (PCOS) والعلاقة المتشابكة

متلازمة تكيس المبايض (Polycystic Ovary Syndrome) تصيب 10-15% من النساء في سن الإنجاب. والمفاجأة أن 70-80% من المصابات بها لديهن درجة من مقاومة الأنسولين، حتى لو لم يكن وزنهن زائداً.
العلاقة معقدة وثنائية الاتجاه. الأنسولين المرتفع يُحفّز المبيضين على إنتاج هرمونات ذكورية (أندروجينات) أكثر من الطبيعي. هذه الهرمونات تُسبب الأعراض المزعجة: حب الشباب، الشعر الزائد في الوجه والجسم (الشعرانية)، تساقط شعر الرأس بنمط ذكوري، عدم انتظام الدورة الشهرية، وصعوبة الحمل.
إذاً معالجة مقاومة الأنسولين ليست مسألة تجميلية للنساء؛ بل هي مفتاح أساسي لتحسين أعراض التكيس، تنظيم الدورة، وزيادة فرص الحمل.
هل مقاومة الأنسولين تمنع الحمل؟
هذا سؤال يُقلق كثيرات. الإجابة المختصرة: لا تمنعه تماماً لكنها تُصعّبه كثيراً. الأنسولين المرتفع يُعطّل التبويض الطبيعي عند كثير من النساء. حتى لو حدث التبويض، فإن جودة البويضة قد تتأثر. كما أن المقاومة ترتبط بزيادة خطر الإجهاض المبكر.
الخبر المشجع: كثير من النساء اللواتي عانين من صعوبة الحمل لسنوات حملن بشكل طبيعي خلال أشهر من تحسين حساسية الأنسولين لديهن، دون الحاجة لعلاجات خصوبة مكلفة. هذا لا يعني تأخير استشارة طبيب الخصوبة، لكنه يعني أن العمل على هذا الجانب يجب أن يكون جزءاً من الخطة.
تساقط الشعر والجلد: أكثر من مشكلة جمالية
إذا كنتِ تعانين من تساقط شعر غير مبرر، أو جلد دهني وحب شباب عنيد رغم تجاوز سن المراهقة، فقد تكون مقاومة الأنسولين هي السبب الخفي. الهرمونات الذكورية المرتفعة (بسبب فرط الأنسولين) تُقصّر دورة حياة بصيلة الشعر في الرأس بينما تُنشّطها في أماكن غير مرغوبة.
العلاج الجذري هنا ليس كريمات أو شامبوهات؛ بل معالجة السبب الهرموني الأساسي. كثيرات لاحظن تحسناً ملموساً في شعرهن وبشرتهن خلال 6-12 شهراً من تغيير نمط الحياة.
اقرأ أيضاً: هل الماتشا تزيد هرمون الأنوثة؟ الحقيقة العلمية والتأثيرات الفعلية على جسم المرأة
ما الفرق بين مقاومة الأنسولين والسكري؟

هذا خلط شائع يقع فيه كثيرون. البعض يظن أنهما الشيء نفسه، والبعض الآخر يظن أنه إذا كان سكره طبيعياً فهو بأمان تام. كلا الفهمين خاطئ.
تخيل الأمر كطيف متدرج وليس حالتين منفصلتين. في البداية، تظهر مقاومة الأنسولين وجسمك يُعوّض. السكر يبقى طبيعياً لأن البنكرياس يعمل وقتاً إضافياً. هذه المرحلة قد تستمر 5-15 سنة دون أعراض واضحة.
مع استمرار المقاومة وزيادتها، يبدأ البنكرياس بالإرهاق. خلايا بيتا (Beta Cells) المسؤولة عن إنتاج الأنسولين تتضرر تدريجياً. هنا يبدأ السكر بالارتفاع. في البداية ارتفاع طفيف (ما قبل السكري أو Prediabetes)، ثم ارتفاع واضح يُشخَّص كسكري من النوع الثاني (Type 2 Diabetes).
الجدير بالذكر أن مقاومة الأنسولين هي المرحلة القابلة للعكس التام. أما بعد تشخيص السكري، يصبح العكس أصعب (وإن لم يكن مستحيلاً) لأن بعض خلايا البنكرياس قد تضررت بشكل دائم.
| المعيار | مقاومة الأنسولين | ما قبل السكري | السكري من النوع الثاني |
|---|---|---|---|
| سكر الصيام | أقل من 100 مجم/دل | 100-125 مجم/دل | 126 فأكثر مجم/دل |
| السكر التراكمي (HbA1c) |
أقل من 5.7% | 5.7% – 6.4% | 6.5% فأكثر |
| مستوى الأنسولين | مرتفع (الجسم يُعوّض) |
مرتفع (بداية الإرهاق) |
طبيعي أو منخفض (الإرهاق الكامل) |
| حالة البنكرياس | يعمل بجهد زائد | بداية التعب | تلف جزئي في خلايا بيتا |
| الأعراض | خفية وغير واضحة | قد تظهر بعض الأعراض | أعراض واضحة ومزعجة |
| قابلية العكس | ممتازة 100% | جيدة جداً 80-90% | ممكنة 40-60% |
| العلاج الأساسي | تغيير نمط الحياة فقط | تغيير نمط الحياة ± دواء |
أدوية + تغيير نمط الحياة |
وفقاً للاتحاد الدولي للسكري (IDF)، فإن 374 مليون شخص حول العالم في مرحلة “ما قبل السكري”، ومعظمهم لا يعلمون بذلك. دون تدخل، 70% منهم سيتحولون إلى مرضى سكري خلال 10 سنوات.
كيف تعرف أنك في الطريق الصحيح؟

بعد أسابيع أو أشهر من تطبيق التغييرات، كيف تتأكد أنها تعمل؟ هناك علامات واضحة تُشير إلى تحسن حساسية الأنسولين لديك.
أولاً، ستلاحظ تغيراً في علاقتك بالطعام. الجوع الشديد والرغبة الملحة في السكريات ستخف تدريجياً. ستشعر بالشبع لفترات أطول. لن تشعر بأنك “ستموت” إذا تأخرت وجبتك ساعة أو ساعتين.
ثانياً، مستوى طاقتك سيتغير. ذلك النعاس القاتل بعد الوجبات سيختفي. ستستيقظ صباحاً بنشاط أكبر. الإرهاق المزمن سيتراجع ملحوظاً.
ثالثاً، الأعراض الجسدية ستتحسن. الشواك الأسود يبدأ بالتلاشي (ببطء، قد يستغرق أشهراً). الزوائد الجلدية الجديدة تتوقف عن الظهور (القديمة لا تختفي وحدها). حب الشباب وزيتية البشرة تتحسن. تساقط الشعر يقل عند النساء.
رابعاً، الوزن يبدأ بالنزول. ليس بالضرورة بسرعة، لكن بثبات. والأهم أنه لا يعود بسهولة كما كان يحدث مع الحميات السابقة. دهون البطن تحديداً ستبدأ بالتقلص.
خامساً، نتائج التحاليل تتحسن. هذا هو المقياس الموضوعي. انخفاض HOMA-IR، انخفاض الأنسولين الصائم، انخفاض الدهون الثلاثية، تحسن نسبتها مع الكوليسترول الجيد.
ماذا عن الأدوية؟
في بعض الحالات، قد يصف الطبيب أدوية للمساعدة، خاصة إذا كانت المقاومة شديدة أو مصحوبة بتكيس المبايض الحاد أو ما قبل السكري.
الدواء الأشهر هو الميتفورمين (Metformin)، وهو يُحسّن حساسية الخلايا للأنسولين ويُقلل إنتاج الكبد للسكر. آمن نسبياً ومستخدم منذ عقود، لكن له آثار جانبية هضمية عند البعض (غثيان، إسهال) خاصة في البداية.
هناك أيضاً أدوية حديثة مثل مثبطات SGLT2 ومحفزات GLP-1 التي أظهرت فعالية كبيرة، لكنها أغلى وتحتاج متابعة طبية دقيقة.
لكنني أؤكد على نقطة مهمة: الأدوية وحدها دون تغيير نمط الحياة لن تحل المشكلة جذرياً. ستُحسّن الأرقام مؤقتاً، لكن السبب الأساسي سيبقى. الجمع بين الدواء (إن لزم) والتغييرات الغذائية والحركية يُعطي أفضل النتائج.
اقرأ أيضاً: أدوية السكري: كيف تعمل وما الفرق بين أنواعها المختلفة؟
الواقع العربي: تحديات خاصة
لا أستطيع إنهاء هذا المقال دون الحديث عن التحديات الخاصة التي نواجهها في مجتمعاتنا العربية.
ثقافتنا الغذائية تُركّز على الأرز والخبز كأساس كل وجبة. العزومات والمناسبات مليئة بالحلويات والنشويات. رفض الطعام في الضيافة يُعتبر إهانة أحياناً. هذه تحديات حقيقية تتطلب توازناً بين الصحة والعادات الاجتماعية.
من جهة أخرى، هناك نقص في الوعي الطبي. كثير من الأطباء لا يطلبون تحليل HOMA-IR روتينياً. المريض يذهب بأعراض واضحة ويُقال له “سكرك طبيعي، لا مشكلة لديك”. هذا التأخر في التشخيص يُضيّع سنوات ثمينة كان يمكن فيها عكس الحالة بسهولة.
المناخ الحار في معظم بلداننا يجعل الرياضة الخارجية صعبة لأشهر طويلة من السنة. والبنية التحتية للمشي والدراجات شبه معدومة في كثير من المدن.
لكن الخبر الجيد أن الوعي يتزايد. منصات التواصل ساهمت في نشر المعلومات. أطباء شباب بدأوا بتبني نهج أكثر شمولية. صالات رياضية ومراكز لياقة تنتشر. أغذية صحية أصبحت متوفرة أكثر من قبل. التغيير يحدث، وإن كان بطيئاً.
الأسئلة الشائعة
نعم، مقاومة الأنسولين قابلة للعكس التام في معظم الحالات إذا تم التدخل مبكراً. تغيير نمط الحياة من خلال التغذية السليمة والرياضة المنتظمة يمكن أن يعيد حساسية الخلايا للأنسولين خلال 3 إلى 6 أشهر.
يختلف الوقت حسب شدة الحالة والالتزام بالعلاج. معظم الأشخاص يلاحظون تحسناً في الأعراض خلال 2 إلى 4 أسابيع، بينما تتحسن نتائج التحاليل خلال 3 إلى 6 أشهر من الالتزام المستمر.
القهوة السوداء بدون سكر مفيدة؛ إذ تحتوي على مضادات أكسدة تحسن حساسية الأنسولين. لكن إضافة السكر أو الكريمة يلغي هذه الفوائد. الإفراط في الكافيين قد يرفع الكورتيزول ويزيد المقاومة.
الفواكه منخفضة السكر مثل التوت بأنواعه والفراولة والأفوكادو والليمون مسموحة باعتدال. يُفضل تناولها مع مصدر دهون أو بروتين لإبطاء امتصاص السكر. تجنب العصائر والفواكه المجففة.
نعم، هناك علاقة ثنائية الاتجاه. ارتفاع الأنسولين يؤثر على الناقلات العصبية في الدماغ مثل السيروتونين والدوبامين. كما أن الالتهابات المزمنة المصاحبة للمقاومة ترتبط بزيادة أعراض الاكتئاب والقلق.
لا يمكن التشخيص الدقيق منزلياً، لكن يمكنك ملاحظة علامات تحذيرية مثل اسمرار ثنايا الجلد وصعوبة نزول الوزن والنعاس بعد الأكل. التشخيص الرسمي يتطلب تحليل HOMA-IR في المختبر.
الأنسولين المرتفع يحبس الصوديوم في الكلى ويزيد احتباس السوائل، كما يسبب تصلب الشرايين. لذلك يعاني كثير من المصابين بمقاومة الأنسولين من ارتفاع ضغط الدم كجزء من متلازمة التمثيل الغذائي.
يحتاج مرضى السكري المعتمدون على الأنسولين إلى إشراف طبي صارم قبل تجربة الصيام المتقطع؛ لأن جرعات الأنسولين تحتاج تعديلاً لتجنب هبوط السكر الحاد الذي قد يهدد الحياة.
نعم، ارتفاع الأنسولين يخفض مستويات هرمون التستوستيرون عند الرجال ويؤثر سلباً على جودة الحيوانات المنوية وعددها. كما يرتبط بضعف الانتصاب وانخفاض الرغبة الجنسية.
مقاومة الأنسولين هي الخلل الأساسي، بينما متلازمة التمثيل الغذائي هي مجموعة أعراض ناتجة عنها تشمل السمنة البطنية وارتفاع الضغط واضطراب الدهون وارتفاع السكر. المقاومة سبب والمتلازمة نتيجة.
خلاصة في ثلاث نقاط ذهبية
أولاً: مقاومة الأنسولين ليست مرضاً بذاته، بل هي اختلال أيضي يسبق السكري بسنوات. التشخيص المبكر بتحليل HOMA-IR يمنحك فرصة للعكس التام قبل فوات الأوان.
ثانياً: العلاج الحقيقي ليس حبة دواء سحرية، بل تغيير شامل في نمط الحياة: تقليل الكربوهيدرات المكررة، الصيام المتقطع، تمارين المقاومة، نوم كافٍ، وإدارة التوتر. هذه التغييرات فعّالة أكثر من أي دواء.
ثالثاً: الأعراض “الصامتة” (الإرهاق، ضبابية الدماغ، صعوبة نزول الوزن، اسمرار الجلد) ليست طبيعية ولا يجب تجاهلها. جسمك يُرسل رسائل واضحة؛ استمع إليها.
إذا وصلت إلى هنا، فأنت الآن تملك معلومات لا يملكها كثيرون عن هذه الحالة الشائعة والخطيرة في آن واحد. السؤال الآن ليس “هل أفهم المشكلة؟” بل “هل سأتخذ خطوة عملية اليوم؟” ابدأ بتحليل HOMA-IR، وتحدث مع طبيبك عن النتائج، وطبّق تغييراً صغيراً واحداً هذا الأسبوع. التغيير يبدأ بخطوة. شاركنا في التعليقات: ما التحدي الأكبر الذي تواجهه في التعامل مع هذه الحالة؟
المصادر والمراجع
الدراسات والأوراق البحثية:
- Freeman, A. M., & Pennings, N. (2023). Insulin Resistance. StatPearls Publishing.
https://www.ncbi.nlm.nih.gov/books/NBK507839/
مرجع شامل محدث عن آليات مقاومة الأنسولين وتشخيصها. - Petersen, M. C., & Shulman, G. I. (2018). Mechanisms of Insulin Action and Insulin Resistance. Physiological Reviews, 98(4), 2133-2223. DOI: 10.1152/physrev.00063.2017
https://journals.physiology.org/doi/full/10.1152/physrev.00063.2017
دراسة معمقة عن الآليات الجزيئية لمقاومة الأنسولين. - Weickert, M. O. (2020). Nutritional Modulation of Insulin Resistance. Scientifica, 2020. DOI: 10.1155/2020/2945921
https://pubmed.ncbi.nlm.nih.gov/32089898/
دراسة عن تأثير التدخلات الغذائية على حساسية الأنسولين. - Yuan, X., et al. (2022). Effect of Intermittent Fasting on Metabolic Syndrome. Frontiers in Nutrition. DOI: 10.3389/fnut.2022.848131
https://www.frontiersin.org/articles/10.3389/fnut.2022.848131/
دراسة عن فعالية الصيام المتقطع في تحسين مقاومة الأنسولين. - Sampath Kumar, A., et al. (2019). Exercise and Insulin Resistance. Journal of Clinical Medicine, 8(8), 1157. DOI: 10.3390/jcm8081157
https://www.mdpi.com/2077-0383/8/8/1157
دراسة عن العلاقة بين التمارين الرياضية وتحسين حساسية الأنسولين. - Liang, Y., et al. (2023). Berberine and Insulin Resistance: A Systematic Review. Phytotherapy Research. DOI: 10.1002/ptr.7976
https://pubmed.ncbi.nlm.nih.gov/37357754/
مراجعة منهجية لفعالية البربرين في علاج مقاومة الأنسولين.
الجهات الرسمية والمنظمات:
- American Diabetes Association. (2024). Standards of Care in Diabetes—2024.
https://diabetesjournals.org/care/issue/47/Supplement_1
المعايير المحدثة لتشخيص وعلاج اضطرابات السكر. - World Health Organization. (2023). Diabetes Fact Sheet.
https://www.who.int/news-room/fact-sheets/detail/diabetes
إحصائيات وحقائق عالمية عن السكري ومقدماته. - National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). (2023). Insulin Resistance and Prediabetes.
https://www.niddk.nih.gov/health-information/diabetes/overview/what-is-diabetes/prediabetes-insulin-resistance
شرح مبسط من المعهد الوطني للسكري. - Centers for Disease Control and Prevention (CDC). (2024). Prediabetes: Your Chance to Prevent Type 2 Diabetes.
https://www.cdc.gov/diabetes/basics/prediabetes.html
معلومات وقائية من مراكز السيطرة على الأمراض. - International Diabetes Federation. (2021). IDF Diabetes Atlas, 10th Edition.
https://diabetesatlas.org/
إحصائيات شاملة عن انتشار السكري عالمياً وإقليمياً.
الكتب والموسوعات العلمية:
- Kahn, C. R., et al. (2021). Joslin’s Diabetes Mellitus (15th ed.). Wolters Kluwer.
الموسوعة المرجعية الأشهر في السكري واضطراباته. - DeFronzo, R. A., et al. (2015). International Textbook of Diabetes Mellitus (4th ed.). Wiley-Blackwell.
كتاب أكاديمي شامل عن فسيولوجيا الأنسولين ومقاومته. - Fung, J. (2016). The Obesity Code: Unlocking the Secrets of Weight Loss. Greystone Books.
كتاب يشرح العلاقة بين الأنسولين والسمنة بأسلوب مبسط.
مقالات علمية مبسطة:
- Harvard Health Publishing. (2023). Insulin Resistance: What It Is and How to Prevent It.
https://www.health.harvard.edu/
مقال مبسط من جامعة هارفارد للجمهور العام.
قراءات إضافية مقترحة
للطلاب والباحثين الراغبين في التعمق أكثر، إليكم هذه المصادر المتقدمة:
1. Reaven, G. M. (2005). The Insulin Resistance Syndrome: Definition and Dietary Approaches to Treatment. Annual Review of Nutrition, 25, 391-406.
لماذا نقترح قراءته؟ جيرالد ريفن هو العالم الذي سمّى “متلازمة X” (الاسم القديم لمتلازمة مقاومة الأنسولين). هذه الورقة تشرح تاريخ اكتشاف المتلازمة وتطور فهمنا لها.
2. Soeters, M. R., & Soeters, P. B. (2012). The Evolutionary Benefit of Insulin Resistance. Clinical Nutrition, 31(6), 1002-1007.
لماذا نقترح قراءته؟ تقدم منظوراً فريداً عن لماذا يمتلك جسمنا هذه الآلية أصلاً، وكيف أصبحت مشكلة في العصر الحديث فقط.
3. Taubes, G. (2011). Why We Get Fat: And What to Do About It. Anchor Books.
لماذا نقترح قراءته؟ كتاب يشرح بلغة غير علمية كيف أن الكربوهيدرات والأنسولين (وليس السعرات الحرارية وحدها) هما مفتاح فهم السمنة.
البروتوكولات والدلائل الإرشادية الطبية المعتمدة
تستند هذه المقالة إلى أحدث البروتوكولات والدلائل الإرشادية الطبية الرسمية:
معايير الرعاية الطبية لمرضى السكري – إصدار 2025
بروتوكولات إدارة متلازمة التمثيل الغذائي – 2025
الدليل الإرشادي الوطني لإدارة السكري وما قبل السكري
البروتوكول الوطني للوقاية من السكري وعلاجه
أطلس السكري العالمي – الإصدار العاشر
تحذير طبي هام وإخلاء مسؤولية
المعلومات الواردة في هذه المقالة من “موسوعة خلية العلمية” هي لأغراض تثقيفية وتوعوية فقط، ولا تُشكّل بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج الطبي المهني.
- لا تبدأ أو توقف أي علاج أو دواء بناءً على محتوى هذه المقالة دون استشارة طبيبك المختص.
- المكملات الغذائية المذكورة قد تتعارض مع أدوية أخرى أو حالات صحية معينة.
- إذا كنت تعاني من أعراض مقلقة أو لديك تاريخ مرضي، راجع طبيبك فوراً.
- النتائج تختلف من شخص لآخر، وما يناسب غيرك قد لا يناسبك.
موسوعة خلية العلمية غير مسؤولة عن أي قرارات صحية تُتخذ بناءً على محتوى هذه المقالة. صحتك مسؤوليتك، واستشارة المختصين واجبة.
بيان المصداقية والشفافية
تلتزم “موسوعة خلية العلمية” بأعلى معايير الدقة والمصداقية العلمية في جميع محتوياتها:
- المصادر العلمية: جميع المعلومات مستندة إلى دراسات علمية محكّمة ومنشورة في مجلات طبية معتمدة.
- التحديث المستمر: نراجع محتوانا دورياً لضمان مواكبته لأحدث الأبحاث والتوصيات الطبية.
- الاستقلالية: لا نتلقى أي تمويل من شركات أدوية أو مكملات غذائية، ولا توجد تضارب مصالح.
- الشفافية: نوضح مستوى الأدلة العلمية لكل معلومة ونميز بين الثابت علمياً والقابل للنقاش.
- المراجعة المتخصصة: يُراجع المحتوى من قبل متخصصين في المجال قبل النشر.
معلومات المراجعة والتحديث
جرت مراجعة هذه المقالة من قبل فريق التحرير في موسوعة خلية العلمية لضمان الدقة العلمية وجودة المعلومات المقدمة.
صفحة التواصل معنا ←
MEDICALLY REVIEWED
يناير 2026