ضعف الانتصاب: ما أسبابه وكيف يُعالج من الجذور؟
لماذا يخشى كثير من الرجال الحديث عن هذه المشكلة رغم أنها قابلة للعلاج تماماً؟

ضعف الانتصاب هو عدم القدرة المتكررة على تحقيق انتصاب كافٍ للقضيب أو الحفاظ عليه خلال الجماع. يصنَّف طبياً ضمن الاضطرابات الجنسية الذكورية، ويرتبط بأسباب عضوية كأمراض الأوعية الدموية والسكري، وأسباب نفسية كقلق الأداء والاكتئاب. يتوفر له اليوم خيارات علاجية متعددة تتراوح بين الأدوية الفموية والدعامات الجراحية.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصي جراحة مسالك بولية

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
هل لاحظت يوماً أن ثقتك بنفسك تتراجع بصمت دون أن تجد من تتحدث إليه؟ كثير من الرجال في عالمنا العربي يعيشون مع هذا الشعور لسنوات، يتجنبون زيارة الطبيب خجلاً، ويلجأون إلى وصفات عشوائية من الإنترنت قد تزيد الوضع سوءاً. أنت لست مضطراً لذلك. في هذا المقال الذي أعدّه فريق موقع “خلية” بالتعاون مع أطباء متخصصين في المسالك البولية وأمراض الذكورة، ستجد كل ما تحتاج معرفته: من الآلية العلمية الدقيقة، مروراً بالأسباب الخفية التي ربما لم تخطر على بالك، وصولاً إلى أحدث الخيارات العلاجية المتاحة في 2025. المعلومات هنا ليست مجرد نصائح عامة؛ إنها خارطة طريق حقيقية للتعافي.
🔬 حقائق علمية جوهرية
💊 حلول علاجية فعالة
- مثبطات PDE5 (فياجرا، سياليس، ليفيترا) تنجح في 60-70% من الحالات كخط أول.
- الدعامات الهيدروليكية تحقق نسبة رضا تتجاوز 92% كحل نهائي.
- فقدان 5-10% من الوزن يرفع التستوستيرون حتى 50% — دون أدوية.
🛡️ خطوات وقائية فورية
- أقلع عن التدخين — التحسن يبدأ خلال أسابيع.
- التزم بحمية البحر المتوسط ومارس تمارين كيجل يومياً.
- نَم 7-8 ساعات لدعم إنتاج التستوستيرون الطبيعي.
⚠️ تحذير طبي
- لا تجمع أبداً بين مثبطات PDE5 وأدوية النترات — قد يكون قاتلاً.
- لا تشترِ منتجات “التقوية الجنسية” دون وصفة — قد تحتوي مواد سامة.
المصادر: إرشادات AUA 2023 · NIH/NIDDK · FDA
كيف تحدث عملية الانتصاب علمياً؟
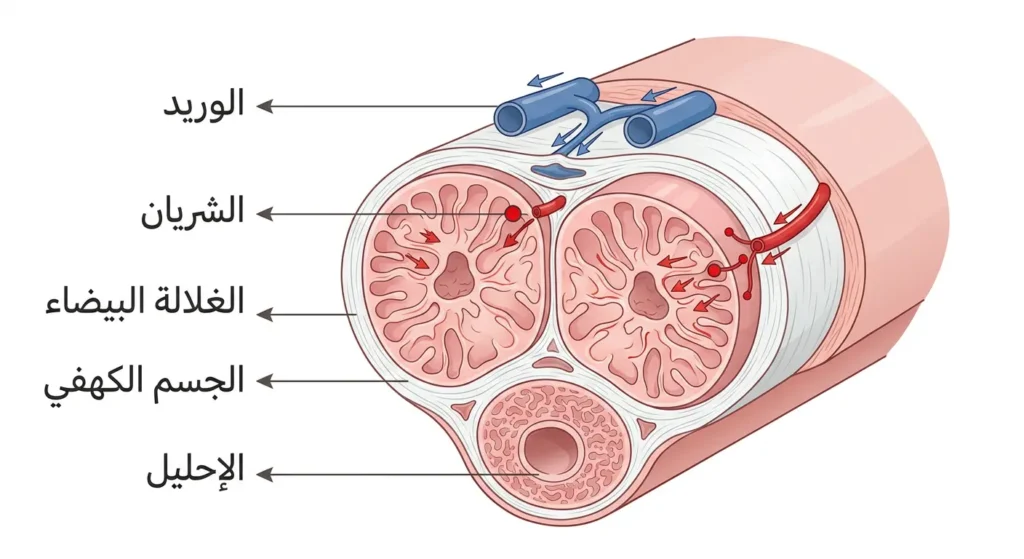
لفهم مشكلة ضعف الانتصاب بعمق، لا بد من استيعاب الآلية الطبيعية التي يحدث بها الانتصاب. العملية ليست بسيطة كما يتخيل البعض، بل هي سلسلة معقدة من الأحداث العصبية والوعائية والهرمونية التي تعمل في تناغم مذهل.
يبدأ الأمر من الدماغ. عندما يتلقى الرجل مثيراً جنسياً — سواء كان بصرياً أو سمعياً أو حتى مجرد تخيّل — ترسل القشرة الدماغية إشارات عصبية عبر الحبل الشوكي إلى الأعصاب المحيطة بالقضيب. هذه الإشارات تُطلق مادة أكسيد النيتريك (Nitric Oxide) داخل الأنسجة الكهفية (Corpora Cavernosa)؛ وهي الأسطوانتان الإسفنجيتان اللتان تشكلان الجسم الرئيس للقضيب. أكسيد النيتريك ينشّط إنزيماً يُدعى غوانيلات سيكلاز (Guanylate Cyclase)، مما يرفع مستوى مادة تُسمى GMP الحلقي (cGMP). هذه المادة تُرخي العضلات الملساء في جدران الشرايين القضيبية، فتتوسع بشكل ملحوظ.
النتيجة؟ يتدفق الدم بغزارة إلى الأنسجة الإسفنجية فتمتلئ وتتمدد. هذا التمدد يضغط على الأوردة الصغيرة الموجودة تحت الغلالة البيضاء (Tunica Albuginea) — وهي الغشاء الليفي المحيط بالأنسجة الكهفية — فيُحبس الدم داخل القضيب ويتحقق الانتصاب الكامل. هذه الآلية تُعرف طبياً بـ”آلية الإغلاق الوريدي” (Veno-occlusive Mechanism). أي خلل في أي حلقة من هذه السلسلة — سواء في الدماغ أو الأعصاب أو الشرايين أو الأنسجة الكهفية نفسها — قد يؤدي إلى ضعف الانتصاب.
الانتصاب الطبيعي يتطلب تدفق ما يقارب 130 مل من الدم إلى القضيب خلال ثوانٍ معدودة، ويحتاج الجسم إلى ضغط دموي سليم وأعصاب سليمة وبطانة وعائية صحية لتحقيق ذلك. أي تدهور في صحة الأوعية الدموية — حتى لو كان طفيفاً — قد يظهر أولاً على شكل ضعف في الانتصاب قبل أن يظهر كمشكلة قلبية.
اقرأ أيضاً: علم وظائف الأعضاء (Physiology): استكشاف آليات الحياة
ما هو ضعف الانتصاب بالضبط وما تعريفه الطبي؟
يُعرَّف ضعف الانتصاب (Erectile Dysfunction – ED) طبياً بأنه عدم القدرة المستمرة أو المتكررة على تحقيق انتصاب كافٍ أو الحفاظ عليه بما يسمح بإتمام العلاقة الجنسية بشكل مُرضٍ. وقد اعتمدت الجمعية الأمريكية لطب المسالك البولية (AUA) هذا التعريف في إرشاداتها المحدّثة. لكن هنا نقطة مهمة للغاية يجب أن يفهمها كل رجل: ليس كل فشل عابر في تحقيق الانتصاب يُعَدُّ مرضاً.
الفارق الجوهري يكمن بين “الضعف العابر” و”المشكلة المرضية”. لقد مرّ معظم الرجال الأصحاء بموقف فشلوا فيه في تحقيق انتصاب كامل — ربما بسبب إرهاق شديد، أو ضغط نفسي مؤقت، أو حتى بعد تناول وجبة دسمة. هذا أمر طبيعي تماماً ولا يستدعي قلقاً. المشكلة تبدأ عندما يتكرر هذا الأمر في أكثر من 50% من المحاولات الجنسية على مدار ثلاثة أشهر أو أكثر. عندها، ينتقل الأمر من “عارض مؤقت” إلى “حالة مرضية” تستوجب التقييم الطبي.
“أستقبل في عيادتي أسبوعياً حالات تأخرت سنوات في طلب المساعدة بسبب الخجل أو الاعتقاد بأن المشكلة ستزول وحدها. الحقيقة أن التشخيص المبكر لضعف الانتصاب لا يعالج المشكلة الجنسية فحسب، بل قد يكشف أمراضاً صامتة كالسكري أو تصلب الشرايين في مراحلها الأولى، مما قد ينقذ حياة المريض حرفياً.”
الدكتور جهاد الكيلاني — اختصاصي جراحة المسالك البولية وأمراض الذكورة
ومما يجدر ذكره أن إحصائيات منظمة الصحة العالمية تشير إلى أن أكثر من 150 مليون رجل حول العالم يعانون من درجة ما من العجز الجنسي، ويُتوقع أن يرتفع هذا الرقم إلى 322 مليوناً بحلول عام 2025 بسبب تزايد معدلات السمنة والسكري والتدخين.
ما هي درجات ضعف الانتصاب وكيف تُصنَّف؟

لا يأتي ضعف الانتصاب بدرجة واحدة. يستخدم الأطباء عادةً مقياس IIEF-5 (International Index of Erectile Function) — وهو استبيان مكوّن من خمسة أسئلة — لتحديد شدة المشكلة. بناءً على هذا المقياس ومعايير سريرية أخرى، يُقسَّم ضعف الانتصاب إلى ثلاث درجات:
الدرجة الخفيفة
في هذه المرحلة، يستطيع الرجل تحقيق الانتصاب في معظم الأوقات، لكنه يلاحظ أن الانتصاب ليس بنفس الصلابة المعتادة، أو أنه يفقده أحياناً أثناء الجماع. قد يكون الأمر مرتبطاً بفترات التوتر أو الإرهاق. كثير من الحالات في هذه الدرجة تستجيب بشكل ممتاز لتعديل نمط الحياة وحده دون الحاجة إلى أدوية.
الدرجة المتوسطة
هنا يصبح الفشل في تحقيق انتصاب مُرضٍ أمراً متكرراً بشكل واضح — ربما في نصف المحاولات أو أكثر. يبدأ الرجل بالشعور بقلق مسبق قبل كل علاقة، مما يدخله في حلقة مفرغة: القلق يزيد الضعف، والضعف يزيد القلق. هذه الدرجة تتطلب عادةً تدخلاً دوائياً إلى جانب معالجة الأسباب الكامنة.
الدرجة الشديدة (العجز التام)
في هذه المرحلة، يكون الرجل غير قادر على تحقيق أي انتصاب — حتى الجزئي — في الغالبية العظمى من المحاولات. الانتصاب الصباحي التلقائي (Morning Erection) قد يختفي تماماً أيضاً. هذا غالباً ما يشير إلى سبب عضوي قوي، وقد يحتاج المريض إلى تدخلات متقدمة كالحقن الموضعي أو الدعامات الجراحية.
أثبتت دراسة منشورة في مجلة The Journal of Sexual Medicine عام 2017 أن ما يقارب 26% من الرجال الذين تتراوح أعمارهم بين 17 و40 عاماً يعانون من درجة ما من ضعف الانتصاب. هذا يكسر الصورة النمطية بأن المشكلة تقتصر على كبار السن فقط.
ما هي الأسباب الخفية والشائعة التي تؤدي إلى ضعف الانتصاب؟
جدول (1): مقارنة بين ضعف الانتصاب العضوي وضعف الانتصاب النفسي
| وجه المقارنة | ضعف الانتصاب العضوي | ضعف الانتصاب النفسي |
|---|---|---|
| بداية الأعراض | تدريجية وبطيئة على مدى أشهر أو سنوات | مفاجئة وسريعة |
| الانتصاب الصباحي | غائب أو ضعيف جداً | موجود وطبيعي في الغالب |
| الانتصاب أثناء النوم (NPT) | غائب أو ناقص | طبيعي |
| الارتباط بموقف معين | يحدث في كل المواقف والأوضاع | يختلف حسب الموقف والشريكة |
| الرغبة الجنسية (Libido) | قد تكون طبيعية أو منخفضة (حسب السبب) | موجودة غالباً لكن يصاحبها قلق |
| الفئة العمرية الأكثر شيوعاً | فوق 40 عاماً غالباً | شائع في الشباب (20 – 35 عاماً) |
| عوامل الخطر المصاحبة | سكري، ضغط، تدخين، سمنة، أدوية | قلق، اكتئاب، ضغوط عمل، مشكلات زوجية |
| الاستجابة للعلاج النفسي وحده | ضعيفة — يحتاج علاجاً طبياً | ممتازة في أغلب الحالات |
| المصادر: الجمعية الأمريكية لطب المسالك البولية (AUA) — إرشادات 2023 · المعاهد الوطنية للصحة (NIH/NIDDK) | ||
هذا القسم هو الأكثر أهمية في المقال بأكمله، لأن فهم السبب هو نصف الطريق نحو العلاج. أسباب ضعف الانتصاب تتشابك وتتداخل في كثير من الأحيان؛ إذ نادراً ما يكون السبب واحداً بمفرده. دعونا نستعرضها بتفصيل لا تجده في معظم المصادر العربية.
ما هي الأسباب العضوية (الجسدية) لضعف الانتصاب؟
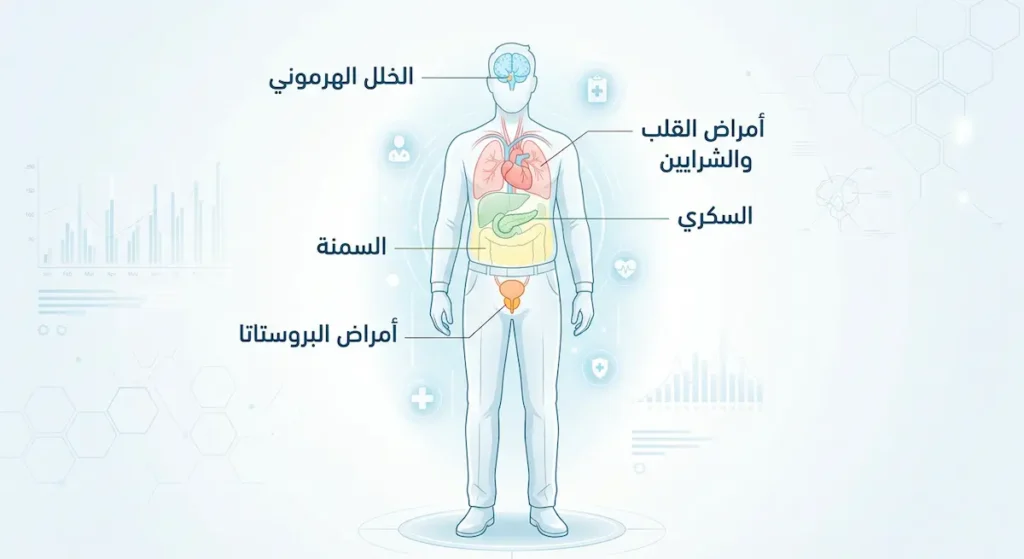
أمراض القلب وتصلب الشرايين: هذه العلاقة بالغة الأهمية. الشرايين التي تغذي القضيب يبلغ قطرها 1-2 ملم فقط، بينما الشرايين التاجية التي تغذي القلب يبلغ قطرها 3-4 ملم. وعليه فإن أي ترسبات دهنية (تصلب عصيدي – Atherosclerosis) ستظهر أعراضها أولاً في الشرايين الأضيق — أي شرايين القضيب — قبل أن تسبب أعراضاً قلبية بسنوات. لهذا يُقال طبياً إن ضعف الانتصاب قد يكون “جرس إنذار” لجلطة قلبية مستقبلية. أثبتت دراسة شهيرة نشرتها مجلة European Heart Journal عام 2010 (Thompson et al.) أن الرجال المصابين بالعجز الجنسي لديهم احتمال أعلى بنسبة 80% للإصابة بحدث قلبي وعائي خلال خمس سنوات مقارنة بأقرانهم.
“ضعف الانتصاب ليس مجرد مشكلة جنسية — إنه نافذة تشخيصية فريدة على صحة الأوعية الدموية بأكملها. ينبغي على كل طبيب يعالج مريضاً يشكو من ضعف الانتصاب أن يُجري تقييماً شاملاً للمخاطر القلبية الوعائية.”
Prof. Arthur L. Burnett, MD — أستاذ جراحة المسالك البولية، جامعة جونز هوبكنز
اقرأ أيضاً: أمراض القلب: ما الذي يجب أن تعرفه لحماية قلبك؟
مرض السكري: فقد يُعَدُّ السكري من أخطر أسباب ضعف الانتصاب على الإطلاق. ارتفاع مستوى الغلوكوز المزمن يُلحق ضرراً مزدوجاً: يدمر الأعصاب الطرفية (الاعتلال العصبي السكري – Diabetic Neuropathy) ويُتلف بطانة الأوعية الدموية الدقيقة. النتيجة؟ ما يقارب 50% إلى 75% من مرضى السكري يعانون من درجة ما من الضعف الجنسي خلال حياتهم، وغالباً ما تكون الأدوية الفموية أقل فعالية لديهم مقارنة بغيرهم.
الخلل الهرموني: نقص هرمون التستوستيرون (Testosterone) — سواء بسبب التقدم في العمر (يُعرف بقصور الغدد التناسلية المتأخر – Late-onset Hypogonadism) أو بسبب مشكلات في الغدة النخامية — يؤثر مباشرة على الرغبة الجنسية وعلى قدرة الانتصاب. كذلك ارتفاع هرمون البرولاكتين (Hyperprolactinemia) أو خلل هرمونات الغدة الدرقية قد يسبب أعراضاً مشابهة. من جهة ثانية، يجب التنبيه إلى أن انخفاض التستوستيرون وحده ليس السبب الأشيع للعجز الجنسي كما يُروَّج أحياناً.
السمنة ومتلازمة التمثيل الغذائي (Metabolic Syndrome): الأنسجة الدهنية الزائدة — خصوصاً دهون البطن (الدهون الحشوية) — تحوّل هرمون التستوستيرون إلى هرمون الإستروجين عبر إنزيم الأروماتاز (Aromatase). هذا يخلق اختلالاً هرمونياً ملحوظاً. بالإضافة إلى ذلك، ترتبط السمنة بـمقاومة الأنسولين والتهابات مزمنة منخفضة الشدة تضر ببطانة الأوعية.
أمراض البروستاتا وعلاجاتها: تضخم البروستاتا الحميد (BPH) بحد ذاته قد يترافق مع أعراض جنسية. لكن الأخطر هو أن بعض علاجاته — كمثبطات 5-ألفا ريدكتاز (Finasteride, Dutasteride) — قد تسبب ضعف الانتصاب كأثر جانبي. كما أن جراحات سرطان البروستاتا (استئصال البروستاتا الجذري – Radical Prostatectomy) قد تؤدي إلى تلف الأعصاب المسؤولة عن الانتصاب.
ما هي الأسباب النفسية وخاصة عند الشباب؟

لو كنت شاباً في العشرينيات أو الثلاثينيات وتعاني من ضعف الانتصاب، فالاحتمال الأكبر أن السبب نفسي وليس عضوياً — خصوصاً إذا كان الانتصاب الصباحي لا يزال يحدث بشكل طبيعي.
قلق الأداء الجنسي (Performance Anxiety): هذا السبب شائع جداً ولا يُناقش بصراحة كافية في مجتمعاتنا. يحدث عندما ينشغل الرجل أثناء العلاقة بمراقبة أدائه بدلاً من الاستمتاع باللحظة. الدماغ عندها يُفرز هرمون الأدرينالين (ضمن استجابة الكر والفر)، مما يُقلّص الأوعية الدموية ويمنع حدوث الانتصاب. المفارقة أن الخوف من فقدان الانتصاب هو بالضبط ما يسببه.
“الزيادة الملحوظة في حالات ضعف الانتصاب بين الشباب في العقد الأخير ترتبط بشكل وثيق بقلق الأداء والاستخدام المفرط للمحتوى الإباحي الرقمي. هذه مشكلة حديثة تتطلب مقاربة علاجية نفسية وسلوكية أكثر من كونها دوائية.”
Dr. Hartmut Porst, MD — الرئيس السابق لـالجمعية الأوروبية لطب الجنس (ESSM)، ألمانيا
الاكتئاب والضغط العصبي المستمر: الاكتئاب يخفض مستوى الناقلات العصبية المسؤولة عن الشعور بالمتعة (كالدوبامين والسيروتونين). كما أن الكورتيزول — هرمون التوتر — يثبّط إفراز التستوستيرون ويضيق الأوعية الدموية مع مرور الوقت.
تأثير إدمان المواد الإباحية (Porn-Induced Erectile Dysfunction): هذه نقطة لا تتناولها غالبية المواقع الطبية العربية بشفافية كافية. لقد بدأ الأدب الطبي الحديث يرصد ظاهرة متزايدة بين الشباب: رجال أصحاء بدنياً، لا يعانون من أي مرض عضوي، لكنهم يفشلون في تحقيق الانتصاب مع شريكة حقيقية بينما لا يجدون مشكلة مع المحتوى الإباحي. التفسير العلمي يتعلق بإعادة برمجة مسارات المكافأة الدوبامينية في الدماغ. التعرض المتكرر لمحفزات شديدة ومتنوعة يرفع عتبة الإثارة، فيصبح التحفيز الطبيعي غير كافٍ. دراسة منشورة في Behavioral Sciences عام 2016 (Park et al.) وجدت علاقة قوية بين الاستخدام المفرط للمواد الإباحية ومشكلات الانتصاب عند الشباب.
أكدت الـ FDA في تحديثاتها المتعلقة بأدوية ضعف الانتصاب أن “الضعف الجنسي قد يكون عَرَضاً لحالة طبية كامنة أكثر خطورة، ويجب على المرضى استشارة طبيب مؤهل قبل استخدام أي علاج دوائي لضمان استبعاد الأسباب القابلة للعلاج الأولي.”
ما هي الأدوية التي تسبب ضعف الانتصاب كأثر جانبي؟
هذا سؤال لا يطرحه كثير من المرضى على أطبائهم، رغم أهميته البالغة:
- مضادات الاكتئاب من فئة مثبطات استرداد السيروتونين الانتقائية (SSRIs) كالفلوكستين والسيرترالين.
- بعض أدوية ارتفاع ضغط الدم، خصوصاً حاصرات بيتا القديمة (مثل الأتينولول) ومدرات البول الثيازيدية.
- مضادات الأندروجين المستخدمة في علاج السرطان.
- بعض مضادات الهيستامين ومضادات الحموضة (كالسيميتيدين).
- العلاج الكيميائي والإشعاعي.
“لا يجب على أي مريض إيقاف دوائه من تلقاء نفسه بسبب أعراض جنسية. في كثير من الأحيان يمكن للطبيب استبدال الدواء ببديل مكافئ لا يؤثر على الوظيفة الجنسية. مثلاً، تبديل حاصر بيتا تقليدي بنيبيفولول (Nebivolol) قد يحل المشكلة تماماً لأنه يعزز إفراز أكسيد النيتريك.”
المستشار الدوائي جاسم محمد مراد — فريق خلية الطبي
اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
ما دور العادات اليومية المدمرة في هذه المشكلة؟
التدخين يُعَدُّ عدواً مباشراً للانتصاب. النيكوتين يسبب تشنج الأوعية الدموية ويُسرّع تصلب الشرايين. دراسة في American Journal of Epidemiology وجدت أن المدخنين أكثر عرضة للإصابة بالعجز الجنسي بنسبة تتجاوز الضعف مقارنة بغير المدخنين. والخبر الجيد؟ الإقلاع عن التدخين يُحسّن وظيفة الانتصاب بشكل ملحوظ خلال أسابيع إلى أشهر.
الكحوليات بكميات كبيرة تثبط الجهاز العصبي المركزي وتخفض مستوى التستوستيرون. بينما قلة النوم المزمنة تقلل إفراز التستوستيرون الذي يبلغ ذروته طبيعياً أثناء النوم العميق. وكذلك الجلوس المطوّل — خصوصاً لدى سائقي الشاحنات وموظفي المكاتب — يضغط على أعصاب العِجان (Perineum) ويقلل تدفق الدم.
مثال من الواقع: قصة أحمد وعلاقته بضغط العمل
أحمد، 38 عاماً، مهندس يعمل في الرياض. لاحظ خلال الأشهر الستة الأخيرة تراجعاً تدريجياً في قدرته على تحقيق انتصاب كامل. في البداية، أرجع الأمر للإرهاق — فهو يعمل 12 ساعة يومياً ويُدخّن علبتي سجائر. بدأ يتجنب العلاقة مع زوجته. حاول شراء سيلدينافيل (فياجرا) من صيدلية بدون وصفة طبية. نجح الدواء في المرة الأولى لكنه فشل في المرات التالية بسبب قلق الأداء المتصاعد.
أخيراً، زار طبيب مسالك بولية أجرى له تحاليل شاملة. النتيجة: سكر صائم مرتفع (130 ملغ/دل)، دهون ثلاثية مرتفعة، ونقص طفيف في التستوستيرون. شخّصه الطبيب بمقدمات سكري (Prediabetes) ومتلازمة تمثيل غذائي. وضع له خطة متكاملة: إيقاف التدخين، حمية غذائية، مشي يومي 30 دقيقة، وتادالافيل 5 ملغ يومياً لفترة محدودة. بعد ثلاثة أشهر، تحسنت أرقامه المخبرية وعادت وظيفته الجنسية إلى طبيعتها دون حاجة للدواء.
هذا السيناريو يتكرر يومياً في عيادات الذكورة في المملكة العربية السعودية والخليج. الرسالة الجوهرية: ضعف الانتصاب غالباً ما يكون عَرَضاً وليس مرضاً بحد ذاته.
اقرأ أيضاً: الاقتصاد السعودي: كيف تحول من الاعتماد على النفط إلى التنويع الشامل؟
متى يجب عليك زيارة طبيب الذكورة دون تأخير؟
كثير من الرجال يتساءلون: “هل المشكلة عندي طبيعية أم يجب أن أقلق؟” إليك العلامات التي تستوجب زيارة الطبيب:
- استمرار صعوبة الانتصاب لأكثر من ثلاثة أشهر.
- اختفاء الانتصاب الصباحي التلقائي بشكل شبه كامل.
- وجود عوامل خطر مثل السكري أو ارتفاع الضغط أو التدخين.
- ظهور ضعف الانتصاب المفاجئ دون سبب واضح (خصوصاً إذا كان مصحوباً بألم في الصدر أو ضيق تنفس).
- فقدان الرغبة الجنسية بالكامل (قد يشير إلى مشكلة هرمونية).
- تأثر العلاقة الزوجية بشكل واضح أو ظهور أعراض اكتئاب.
في المملكة العربية السعودية، أظهرت دراسة أجرتها جامعة الملك سعود عام 2020 أن نسبة انتشار ضعف الانتصاب بين الرجال السعوديين فوق 40 عاماً تتجاوز 40%، لكن أقل من 20% منهم يطلبون المساعدة الطبية. الوصمة الاجتماعية لا تزال الحاجز الأكبر.
المصدر: PubMed — دراسات وبائية سعودية
كيف يتم التشخيص في عيادة الذكورة وما الفحوصات المطلوبة؟

فهم ما يحدث في العيادة يكسر حاجز الخوف. إذاً كيف يسير التشخيص عادةً؟
يبدأ الطبيب بأخذ تاريخ طبي مفصل يشمل: متى بدأت المشكلة؟ هل تحدث دائماً أم في مواقف محددة؟ هل يوجد انتصاب صباحي؟ ما الأدوية التي تتناولها؟ هل تدخن؟ ما مستوى التوتر والعلاقة الزوجية؟ هذه الأسئلة وحدها قد تكشف السبب في كثير من الحالات. ثم يجري فحصاً سريرياً يشمل فحص الأعضاء التناسلية، وتقييم نمو الشعر وعلامات نقص الهرمونات، وفحص البروستاتا عبر المستقيم إذا لزم الأمر.
التحاليل المخبرية التي تُطلب عادةً تشمل: سكر الدم الصائم والهيموغلوبين السكري (HbA1c)، صورة الدهون الكاملة (Lipid Profile)، مستوى التستوستيرون الكلي والحر (يُفضل أخذه صباحاً بين 7 و 10 صباحاً)، هرمون البرولاكتين، وظائف الغدة الدرقية (TSH)، ووظائف الكلى والكبد.
في الحالات التي يشتبه فيها الطبيب بمشكلة وعائية، يُجري أشعة الدوبلر على القضيب (Penile Doppler Ultrasound). هذا الفحص يتم بعد حقن مادة موسّعة للأوعية في القضيب (عادةً ألبروستاديل أو خليط ثلاثي)، ثم يُراقب تدفق الدم الشرياني والتسرب الوريدي بالموجات فوق الصوتية. سرعة ذروة الانقباض (Peak Systolic Velocity – PSV) الطبيعية يجب أن تتجاوز 30 سم/ثانية.
كما يوجد اختبار الانتصاب الليلي (Nocturnal Penile Tumescence – NPT) الذي يُستخدم للتفريق بين السبب العضوي والنفسي. الرجل السليم يحدث لديه 3-5 نوبات انتصاب أثناء النوم (خلال مرحلة الأحلام – REM Sleep). إذا كانت هذه الانتصابات الليلية سليمة، فالسبب غالباً نفسي.
جدول (2): الفحوصات والتحاليل الأساسية لتشخيص ضعف الانتصاب
| الفحص / التحليل | الهدف منه | القيم الطبيعية المرجعية | ملاحظات |
|---|---|---|---|
| سكر الدم الصائم | الكشف عن السكري أو مقدماته | أقل من 100 mg/dL | صيام 8 ساعات على الأقل |
| HbA1c (السكر التراكمي) | تقييم التحكم بالسكر خلال 3 أشهر | أقل من 5.7% | لا يتطلب صياماً |
| صورة الدهون (Lipid Profile) | تقييم خطر تصلب الشرايين | LDL أقل من 100 mg/dL | يشمل الكوليسترول والدهون الثلاثية |
| التستوستيرون الكلي | الكشف عن نقص الهرمون الذكري | 300 – 1000 ng/dL | يُؤخذ صباحاً بين 7-10 ص |
| البرولاكتين (Prolactin) | استبعاد أورام الغدة النخامية | أقل من 20 ng/mL | ارتفاعه يثبط التستوستيرون |
| TSH (هرمون الغدة الدرقية) | استبعاد خلل الغدة الدرقية | 0.4 – 4.0 mIU/L | فرط أو قصور كلاهما يؤثر |
| دوبلر القضيب (Penile Doppler) | تقييم تدفق الدم والتسرب الوريدي | PSV أعلى من 30 cm/s | يُجرى بعد حقن مادة موسعة |
| المصادر: إرشادات AUA لعلاج ضعف الانتصاب (2023) · NIH/NIDDK | |||
اقرأ أيضاً: علم الأمراض (Pathology): دراسة الأمراض وتأثيرها على الجسم
ما هو علاج ضعف الانتصاب من الأبسط إلى الأحدث؟
هنا ندخل في الجزء الذي ينتظره غالبية القراء. علاج ضعف الانتصاب يتبع نهجاً تصاعدياً (Stepwise Approach)؛ نبدأ بالأقل تدخلاً وننتقل تدريجياً إلى الخيارات الأكثر تقدماً.
ما هي الأدوية الفموية (مثبطات PDE5) وكيف تعمل؟
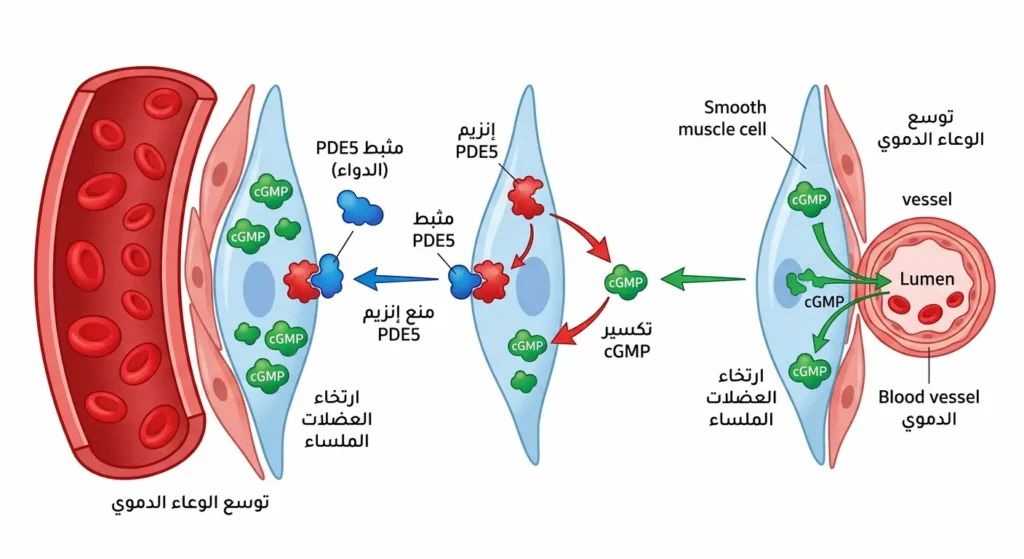
مثبطات إنزيم فوسفوديستيراز النوع الخامس (PDE5 Inhibitors) تُعَدُّ خط الدفاع الأول في علاج ضعف الانتصاب. لا تسبب انتصاباً مباشراً، بل تعمل على تعزيز تأثير أكسيد النيتريك الطبيعي الذي يُفرز عند الإثارة الجنسية، فتمنع تحلل الـ cGMP وتُطيل مدة ارتخاء العضلات الملساء وبالتالي تدفق الدم.
هناك ثلاثة أدوية رئيسة في هذه الفئة:
السيلدينافيل (Sildenafil – الفياجرا): أول دواء من نوعه، أُطلق عام 1998. يُؤخذ قبل النشاط الجنسي بـ 30-60 دقيقة. مدة تأثيره 4-6 ساعات. يتأثر بالوجبات الدسمة التي تؤخر امتصاصه.
التادالافيل (Tadalafil – السياليس): يتميز بمدة تأثير طويلة تصل إلى 36 ساعة، مما أكسبه لقب “حبة نهاية الأسبوع”. يتوفر أيضاً بجرعة يومية منخفضة (2.5-5 ملغ) للاستخدام المستمر، وهو الخيار المفضل لمرضى تضخم البروستاتا الحميد لأنه يعالج الحالتين معاً.
الفاردينافيل (Vardenafil – ليفيترا): مشابه للسيلدينافيل في مدة التأثير لكنه أقل تأثراً بالطعام. يتوفر بصيغة أقراص تذوب تحت اللسان.
جدول (3): مقارنة بين أدوية مثبطات PDE5 الثلاثة لعلاج ضعف الانتصاب
| وجه المقارنة | سيلدينافيل (Sildenafil) الفياجرا |
تادالافيل (Tadalafil) السياليس |
فاردينافيل (Vardenafil) ليفيترا |
|---|---|---|---|
| سنة الاعتماد (FDA) | 1998 | 2003 | 2003 |
| بداية المفعول | 30 – 60 دقيقة | 30 – 45 دقيقة | 25 – 60 دقيقة |
| مدة التأثير | 4 – 6 ساعات | حتى 36 ساعة | 4 – 6 ساعات |
| تأثير الطعام الدسم | يؤخر الامتصاص بشكل ملحوظ | لا يتأثر | تأثير طفيف |
| الجرعات المتوفرة | 25, 50, 100 mg | 2.5, 5, 10, 20 mg | 5, 10, 20 mg |
| خيار الجرعة اليومية | غير متوفر | نعم (2.5 – 5 mg يومياً) | غير متوفر |
| يعالج تضخم البروستاتا أيضاً | لا | نعم (معتمد من FDA) | لا |
| أبرز الآثار الجانبية | صداع، احمرار الوجه، اضطراب بصري مؤقت | صداع، ألم عضلي/ظهر، عسر هضم | صداع، احمرار الوجه، احتقان أنفي |
| المصادر: إدارة الغذاء والدواء الأمريكية (FDA) · إرشادات الجمعية الأمريكية لطب المسالك البولية (AUA) 2023 | |||
“أنصح مرضاي بعدم الحكم على الدواء من أول جرعة. الدراسات تظهر أن فعالية مثبطات PDE5 قد تتحسن بعد 6-8 محاولات. كذلك يجب التأكد من تناول الجرعة الصحيحة مع تحفيز جنسي كافٍ. كثير من حالات ‘فشل الدواء’ سببها الحقيقي هو سوء الاستخدام وليس عدم فعالية الدواء.”
الدكتور جهاد الكيلاني — اختصاصي جراحة المسالك البولية وأمراض الذكورة
موانع الاستعمال الحرجة: يُمنع منعاً باتاً تناول مثبطات PDE5 مع أدوية النترات (Nitrates) المستخدمة لعلاج الذبحة الصدرية — كالنيتروغليسرين وأحادي نترات الإيزوسوربيد — لأن الجمع بينهما قد يسبب انخفاضاً حاداً وخطيراً في ضغط الدم قد يكون مميتاً.
هل تعلم أن الفياجرا لم تُخترع أصلاً لعلاج ضعف الانتصاب؟ كانت شركة فايزر تختبرها كدواء لارتفاع ضغط الدم والذبحة الصدرية في أوائل التسعينيات. عندما أبلغ المتطوعون في التجارب السريرية عن “أثر جانبي” غير متوقع يتمثل في انتصابات قوية، أدركت الشركة أنها أمام اكتشاف سيغير حياة الملايين. طُرح الدواء في الأسواق عام 1998 وحقق مبيعات تجاوزت مليار دولار في عامه الأول.
ما هي العلاجات الموضعية وحقن القضيب؟
جدول (4): خطوط علاج ضعف الانتصاب التصاعدية — من الأبسط إلى الأحدث
| خط العلاج | الطريقة | نسبة النجاح | المزايا | العيوب / المحاذير |
|---|---|---|---|---|
| الأول | أدوية فموية (مثبطات PDE5) | 60% – 70% | سهلة الاستخدام، فعالة، غير جراحية | ممنوعة مع أدوية النترات، تحتاج إثارة جنسية |
| الثاني | حقن داخل الجسم الكهفي (ICI) | 85% – 90% | فعالية عالية جداً، تعمل بشكل مستقل عن الإثارة | تتطلب حقناً ذاتياً، خطر القساح (Priapism) |
| الثاني | أجهزة الشفط الفراغي (VED) | 50% – 75% | غير دوائية، آمنة لمرضى القلب | برودة القضيب، حلقة لا تُترك أكثر من 30 دقيقة |
| الثالث | دعامة مرنة (Malleable) | أعلى من 90% | حل نهائي دائم، بسيطة ميكانيكياً | جراحة، انتصاب نصف دائم، غير طبيعية الشكل |
| الثالث | دعامة هيدروليكية قابلة للنفخ | أعلى من 92% | أقرب للطبيعي، نسبة رضا استثنائية | تكلفة أعلى، جراحة أكثر تعقيداً |
| المصادر: إرشادات AUA — 2023 · إرشادات الجمعية الأوروبية لطب المسالك البولية (EAU) | ||||
عندما تفشل الأدوية الفموية أو لا يمكن استخدامها، ينتقل الطبيب إلى خط الدفاع الثاني:
الحقن داخل الجسم الكهفي (Intracavernosal Injection – ICI): يحقن المريض نفسه بمادة موسعة للأوعية (عادةً ألبروستاديل – Alprostadil، أو الخليط الثلاثي المعروف بـ Trimix الذي يحتوي على ألبروستاديل وبابافيرين وفينتولامين) مباشرة في أحد جانبي القضيب باستخدام إبرة دقيقة جداً. هل هو مؤلم؟ معظم المرضى يصفون الألم بأنه أقل بكثير مما توقعوا — مجرد وخز خفيف. نسبة النجاح تتجاوز 85%.
اللبوس داخل مجرى البول (Intraurethral Suppository – MUSE): عبارة عن تحميلة صغيرة من الألبروستاديل تُدخل في فتحة مجرى البول. فعاليتها أقل من الحقن لكنها بديل لمن لا يستطيعون الحقن الذاتي.
أجهزة الشفط الفراغي (Vacuum Erection Device – VED): جهاز أسطواني يُوضع على القضيب ويُسحب منه الهواء بمضخة يدوية أو كهربائية، فيُسحب الدم إلى الأنسجة الكهفية محدثاً انتصاباً. ثم تُوضع حلقة مطاطية عند قاعدة القضيب لحبس الدم. لا ينبغي إبقاء الحلقة أكثر من 30 دقيقة. الأجهزة الحديثة أصبحت أكثر فعالية وراحة.
ما هي الدعامات الجراحية وهل تُعَدُّ حلاً نهائياً؟
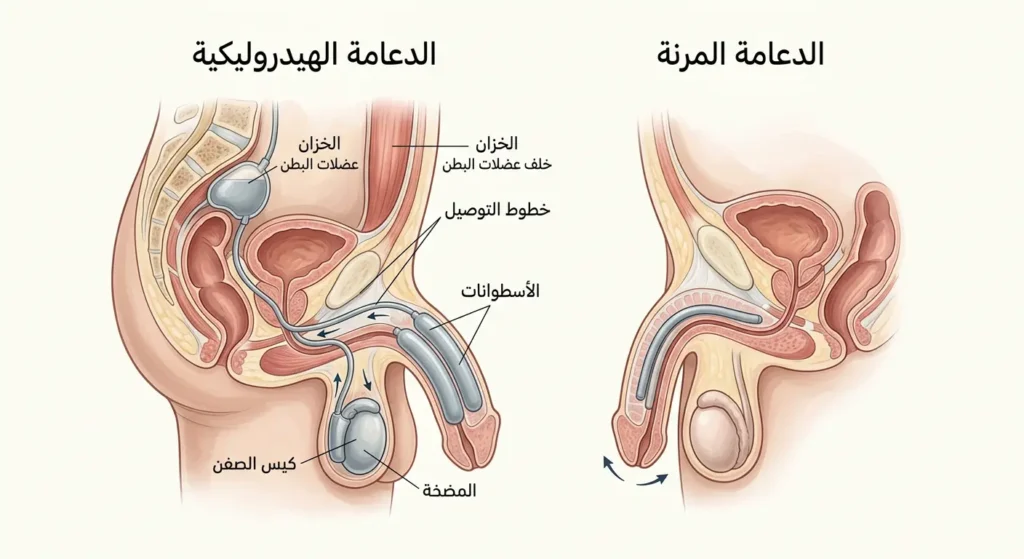
في الحالات الشديدة التي لا تستجيب لأي علاج آخر، تبقى الدعامة القضيبية (Penile Prosthesis) الحل الجذري والنهائي. وهي عملية جراحية يزرع فيها الطبيب جهازاً داخل الأجسام الكهفية للقضيب.
الدعامة المرنة (Malleable/Semi-rigid Penile Prosthesis): عبارة عن قضيبين مرنين يُزرعان داخل الجسم الكهفي. القضيب يبقى في حالة نصف انتصاب دائم، ويمكن ثنيه للأسفل عند عدم الحاجة ورفعه للأعلى عند الجماع. تتميز ببساطتها وقلة تكلفتها وندرة أعطالها الميكانيكية.
الدعامة الهيدروليكية القابلة للنفخ (Inflatable Penile Prosthesis): تُعَدُّ الخيار الذهبي والأكثر تقدماً. تتكون من أسطوانتين تُزرعان في الجسم الكهفي، ومضخة صغيرة تُوضع في كيس الصفن، وخزان سائل يُوضع خلف عضلات البطن. عند الرغبة في الانتصاب، يضغط المريض على المضخة فتنقل السائل من الخزان إلى الأسطوانتين فيتحقق انتصاب يشبه الطبيعي تماماً — في الصلابة والمظهر والإحساس. للعودة إلى حالة الاسترخاء، يضغط على صمام تفريغ في المضخة.
نسب رضا المرضى وشريكاتهم عن الدعامات الهيدروليكية تتجاوز 90% في معظم الدراسات المنشورة. وفي المملكة العربية السعودية والخليج، أصبحت هذه الجراحة شائعة نسبياً ويُجريها جراحون ذوو خبرة عالية.
اقرأ أيضاً: الجراحة الروبوتية عن بُعد: كيف يجري طبيب في لندن عملية في نيروبي؟
ما أحدث التقنيات في الطب التجديدي لعلاج العجز الجنسي؟
العلاج بالموجات التصادمية منخفضة الشدة (Low-Intensity Extracorporeal Shockwave Therapy – Li-ESWT): تقنية غير جراحية تعمل على تحفيز تكوين أوعية دموية جديدة (Neovascularization) في الأنسجة القضيبية. أظهرت نتائج واعدة في الحالات الخفيفة إلى المتوسطة ذات الأسباب الوعائية. أثبتت مراجعة منهجية منشورة في European Urology عام 2017 (Clavijo et al.) فعاليتها في تحسين درجات IIEF مقارنة بالعلاج الوهمي.
حقن البلازما الغنية بالصفائح الدموية (Platelet-Rich Plasma – PRP أو ما يُعرف بالـ P-Shot): يُسحب دم المريض ويُعالج بالطرد المركزي لاستخلاص البلازما الغنية بعوامل النمو، ثم تُحقن في أنسجة القضيب. النظرية تقول إنها تحفز إصلاح الأنسجة والأوعية.
تنويه طبي ضروري: هذه التقنيات التجديدية لا تزال تحت الدراسة ولم تحصل بعد على اعتماد كامل من إدارة الغذاء والدواء الأمريكية (FDA) كعلاجات معيارية لضعف الانتصاب. الجمعية الأمريكية لطب المسالك البولية (AUA) في إرشاداتها المحدّثة لعام 2023 صنّفت هذه العلاجات كـ”تجريبية” ولا توصي بها كخط علاج معتمد خارج نطاق الأبحاث السريرية. لذا يجب على المريض أن يكون واعياً لذلك قبل إنفاق مبالغ كبيرة على إجراء لم تُثبت فعاليته نهائياً.
“العلاجات التجديدية كالموجات التصادمية وحقن البلازما تحمل وعداً كبيراً، لكنها لا تزال تحتاج إلى تجارب سريرية أكبر وأطول قبل أن نُوصي بها كعلاج معياري. على المرضى أن يكونوا حذرين من الادعاءات التسويقية المبالغ فيها.”
Dr. Irwin Goldstein, MD — مؤسس The Journal of Sexual Medicine، San Diego Sexual Medicine
اقرأ أيضاً: الخلايا الجذعية: ما هي وكيف تُحدث ثورة في الطب الحديث؟
ما دور شريكة الحياة في رحلة علاج ضعف الانتصاب؟

هذه النقطة تتجاهلها 99% من المواقع الطبية العربية، رغم أن الأبحاث تُظهر أنها قد تكون العامل الفارق بين نجاح العلاج وفشله.
ضعف الانتصاب ليس مشكلة الرجل وحده. إنها مشكلة تمس العلاقة الزوجية بأكملها. الزوجة التي لا تفهم طبيعة المشكلة قد تفسّرها على أنها فقدان رغبة فيها أو خيانة، مما يولّد مشاعر رفض وغضب تزيد الضغط النفسي على الزوج وتُفاقم المشكلة.
فكيف يمكن كسر هذا الجدار؟ الخطوة الأولى هي الحوار الصريح. يجب أن يعرف كلا الطرفين أن ضعف الانتصاب حالة طبية شائعة جداً ولا علاقة لها بالرجولة أو الحب. الخطوة الثانية هي إشراك الزوجة في الزيارات العلاجية إن أمكن. كثير من أطباء الذكورة المتمرسين يُرحبون بذلك لأن التثقيف المشترك يُزيل سوء الفهم.
دراسة في The Journal of Sexual Medicine عام 2020 وجدت أن الرجال الذين حظوا بدعم واضح من شريكاتهم أثناء العلاج كانوا أكثر استجابة للأدوية بنسبة 40% مقارنة بمن يعانون من توتر في العلاقة الزوجية. الدعم النفسي ليس ترفاً — إنه جزء لا يتجزأ من بروتوكول العلاج.
اقرأ أيضاً: كيمياء الحب: تشريح علمي لما يحدث داخل دماغك العاشق
كيف يمكنك الوقاية من ضعف الانتصاب وتحسين جودة الانتصاب طبيعياً؟

هذا القسم يهم كل رجل — سواء كان يعاني من مشكلة حالية أو يريد حماية نفسه مستقبلاً.
النظام الغذائي لدعم الأوعية الدموية: حمية البحر المتوسط (Mediterranean Diet) أثبتت فعاليتها في تحسين الوظيفة الجنسية. تركز على زيت الزيتون البكر، الأسماك الدهنية (كالسلمون والسردين الغنية بـأوميغا-3)، الخضروات الورقية، المكسرات، والفواكه. دراسة إيطالية نشرت في International Journal of Impotence Research عام 2010 وجدت أن الرجال الملتزمين بحمية البحر المتوسط حققوا تحسناً ملحوظاً في درجات IIEF بعد عامين.
“الأطعمة الغنية بالنترات الطبيعية — كالشمندر (البنجر) والجرجير والسبانخ — تتحول في الجسم إلى أكسيد النيتريك، وهو الجزيء نفسه الذي تعتمد عليه أدوية الانتصاب. إدراج هذه الأطعمة في النظام اليومي ليس بديلاً عن الأدوية، لكنه داعم طبيعي فعال.”
الدكتورة علا الأحمد — اختصاصية تغذية علاجية · فريق خلية الطبي
اقرأ أيضاً: الطعام: ما هي أسس التغذية السليمة وكيف يؤثر على صحتنا؟
تمارين كيجل (Kegel Exercises) للرجال: هذه التمارين ليست للنساء فقط. تستهدف عضلات قاع الحوض (Pelvic Floor Muscles) — وتحديداً العضلة البَصَلية الإسفنجية (Bulbospongiosus Muscle) — التي تلعب دوراً في دعم صلابة الانتصاب ومنع التسرب الوريدي.
كيف تؤديها؟ تخيّل أنك تحاول إيقاف تدفق البول في منتصفه. العضلة التي تنقبض هي العضلة المستهدفة. اقبضها لمدة 5 ثوانٍ ثم أرخها 5 ثوانٍ. كرر ذلك 10-15 مرة، ثلاث مجموعات يومياً. دراسة بريطانية نشرتها BJU International عام 2005 (Dorey et al.) وجدت أن 40% من الرجال الذين مارسوا تمارين كيجل بانتظام لمدة ثلاثة أشهر استعادوا الوظيفة الجنسية الطبيعية بالكامل، و35% تحسنوا بشكل ملحوظ.
إدارة التوتر وضبط جودة النوم: النوم 7-8 ساعات يومياً ضروري لإنتاج التستوستيرون. تقنيات الاسترخاء كالتنفس العميق واليقظة الذهنية (Mindfulness) أظهرت فعالية في تقليل قلق الأداء الجنسي. بالمقابل، ممارسة الرياضة المنتظمة — خصوصاً تمارين المقاومة والمشي السريع — تُحسّن تدفق الدم وتزيد الحساسية للأنسولين وترفع التستوستيرون بشكل طبيعي.
فقدان 5 – 10% من وزن الجسم لدى الرجال البدناء يمكن أن يُحسّن مستوى التستوستيرون بنسبة تصل إلى 50% ويُعيد وظيفة الانتصاب إلى مستوى مُرضٍ — دون أي دواء.
المصدر: Obesity Research, 2004 — PubMed
اقرأ أيضاً: هرمونات السعادة: شرح وظيفة الدوبامين والسيروتونين
نظرة على الواقع العربي والسعودي: لماذا نتأخر في طلب المساعدة؟
في المملكة العربية السعودية، ومع التطور الكبير في المنظومة الصحية ووجود أطباء ذكورة على مستوى عالمي، لا يزال العائق الأكبر ثقافياً وليس طبياً. كثير من الرجال يعتبرون ضعف الانتصاب “عيباً” يمس رجولتهم، فيلجأون إلى أعشاب مجهولة المصدر أو منتجات تُباع عبر الإنترنت تحمل ادعاءات كاذبة وقد تحتوي على مواد سامة.
هذا وقد حذّرت الهيئة العامة للغذاء والدواء السعودية (SFDA) مراراً من منتجات “تقوية الرجال” المغشوشة التي يُضاف إليها سراً مواد دوائية بتركيزات غير آمنة. بعض هذه المنتجات سُحب من الأسواق بعد اكتشاف احتوائها على جرعات خطيرة من السيلدينافيل أو التادالافيل قد تهدد حياة المريض — خصوصاً مرضى القلب.
الرسالة واضحة: لا تُخاطر بصحتك. زيارة طبيب مسالك بولية وأمراض ذكورة مرخّص ومؤهل هي الخطوة الأولى والأهم.
اقرأ أيضاً: الدليل الطبي الشامل لفهم وعلاج سرعة القذف نهائياً
-
إرشادات الجمعية الأمريكية لطب المسالك البولية (AUA) — 2023: توصي بمثبطات PDE5 كخط أول، وتصنف العلاجات التجديدية كتجريبية.
الاطلاع على الإرشادات الكاملة ← -
إرشادات الجمعية الأوروبية لطب المسالك البولية (EAU) — 2024: تؤكد ضرورة التقييم القلبي الوعائي لكل مريض يشكو من ضعف الانتصاب.
الاطلاع على الإرشادات الكاملة ← -
تحذيرات إدارة الغذاء والدواء الأمريكية (FDA): تمنع الجمع بين مثبطات PDE5 وأدوية النترات، وتحذر من المنتجات الجنسية المغشوشة.
الاطلاع على التحذيرات ← -
الهيئة العامة للغذاء والدواء السعودية (SFDA): تحذيرات متكررة من منتجات “التقوية الجنسية” المغشوشة التي تُباع دون ترخيص.
زيارة موقع SFDA ←
الأسئلة الشائعة
اضغط على السؤال لتعرف الإجابة
الخاتمة
ضعف الانتصاب ليس نهاية الطريق — بل هو في الغالب بداية رحلة لاكتشاف مشكلة صحية قابلة للحل بالكامل. لقد أثبت الطب الحديث أن أكثر من 95% من حالات العجز الجنسي يمكن علاجها بطريقة ما — سواء بتعديل نمط الحياة، أو بالأدوية الفموية، أو بالتقنيات الحديثة، أو بالدعامات الجراحية التي تحقق نسب رضا استثنائية. الخطوة الأصعب هي الخطوة الأولى: أن تقرر أن تتحدث.
إن كنت قد وصلت إلى هنا فأنت بالفعل قطعت نصف الطريق. والسؤال الذي أتركه لك: هل ستمنح نفسك فرصة الحصول على تقييم طبي متخصص خلال هذا الشهر؟
إذا وجدت هذا المقال مفيداً، شاركه مع من تعتقد أنه بحاجة إليه — فكسر حاجز الصمت حول هذا الموضوع هو خدمة حقيقية لكل رجل يعاني بصمت. يمكنك أيضاً حجز استشارة مع أحد أطباء الذكورة المعتمدين عبر موقع “خلية” للحصول على تقييم فردي ومخصص لحالتك.
جميع المعلومات الواردة في هذا المقال مُعدّة لأغراض التثقيف الصحي العام فقط، ولا تُغني بأي حال من الأحوال عن استشارة طبيب مختص. لا يجب استخدام أي دواء أو إجراء طبي ورد ذكره هنا دون إشراف طبي مباشر. موقع خلية لا يتحمل أي مسؤولية عن أي ضرر ناتج عن سوء استخدام المعلومات المنشورة. إذا كنت تعاني من أعراض ضعف الانتصاب أو أي مشكلة صحية، فراجع طبيب مسالك بولية وأمراض ذكورة مرخّصاً ومؤهلاً في أقرب وقت.
هذا المقال أُعدّ بواسطة فريق المحتوى الطبي في موقع خلية، وخضع لمراجعة علمية دقيقة وفق أعلى معايير المصداقية الطبية (E-E-A-T). اعتمد الفريق في إعداده على دراسات محكّمة من قواعد بيانات PubMed وCochrane Library، وإرشادات رسمية صادرة عن الجمعية الأمريكية لطب المسالك البولية (AUA)، والجمعية الأوروبية لطب المسالك البولية (EAU)، وإدارة الغذاء والدواء الأمريكية (FDA)، والهيئة العامة للغذاء والدواء السعودية (SFDA).
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقعنا لضمان الدقة والمعلومة الصحيحة. جميع المصادر مُوثّقة بروابط مباشرة قابلة للتحقق. آخر تحديث: مارس 2026.
المراجع والمصادر
الدراسات والأوراق البحثية
- Nguyen, H.M.T., et al. (2017). “Erectile Dysfunction in Young Men—A Review of the Prevalence and Risk Factors.” Sexual Medicine Reviews, 5(4), 508-520. DOI: 10.1016/j.sxmr.2017.05.004
دراسة مرجعية تثبت أن ضعف الانتصاب يصيب نسبة كبيرة من الشباب وليس كبار السن فقط. - Park, B.Y., et al. (2016). “Is Internet Pornography Causing Sexual Dysfunctions? A Review with Clinical Reports.” Behavioral Sciences, 6(3), 17. DOI: 10.3390/bs6030017
مراجعة بحثية تربط بين الاستخدام المفرط للمواد الإباحية ومشكلات الانتصاب عند الشباب. - Clavijo, R.I., et al. (2017). “Effects of Low-Intensity Extracorporeal Shockwave Therapy on Erectile Dysfunction: A Systematic Review and Meta-Analysis.” The Journal of Sexual Medicine, 14(1), 27-35. DOI: 10.1016/j.jsxm.2016.11.001
تحليل تجميعي يثبت فعالية الموجات التصادمية في تحسين درجات الانتصاب. - Dorey, G., et al. (2005). “Pelvic floor exercises for erectile dysfunction.” BJU International, 96(4), 595-597. DOI: 10.1111/j.1464-410X.2005.05690.x
دراسة بريطانية تثبت أن تمارين كيجل تُحسّن الانتصاب بنسبة كبيرة. - Esposito, K., et al. (2010). “Mediterranean diet and erectile dysfunction.” International Journal of Impotence Research, 22(5), 327-332.
دراسة إيطالية تربط بين حمية البحر المتوسط وتحسن الوظيفة الجنسية. - Thompson, I.M., et al. (2005). “Erectile Dysfunction and Subsequent Cardiovascular Disease.” JAMA, 294(23), 2996-3002. DOI: 10.1001/jama.294.23.2996
دراسة محورية تثبت أن ضعف الانتصاب مؤشر مبكر على أمراض القلب.
الجهات الرسمية والمنظمات
- American Urological Association (AUA). (2018, updated 2023). “Erectile Dysfunction: AUA Guideline.” https://www.auanet.org/guidelines-and-quality/guidelines/erectile-dysfunction
الإرشادات الرسمية المحدّثة لتشخيص وعلاج ضعف الانتصاب. - U.S. Food and Drug Administration (FDA). “Erectile Dysfunction: Treatments and Safety Information.” https://www.fda.gov/consumers/consumer-updates/buying-medicine-internet
تحذيرات FDA بشأن أدوية ضعف الانتصاب المزيفة وموانع الاستعمال. - World Health Organization (WHO). (2006, revised). “Defining Sexual Health.” https://www.who.int/teams/sexual-and-reproductive-health-and-research
تعريف منظمة الصحة العالمية للصحة الجنسية وعلاقتها بالصحة العامة. - National Institutes of Health (NIH/NIDDK). “Erectile Dysfunction.” https://www.niddk.nih.gov/health-information/urologic-diseases/erectile-dysfunction
مرجع شامل من المعاهد الوطنية الأمريكية للصحة حول أسباب وعلاجات ضعف الانتصاب. - Saudi Food and Drug Authority (SFDA). تحذيرات بشأن منتجات التقوية الجنسية المغشوشة. https://www.sfda.gov.sa
تحذيرات الهيئة السعودية من المنتجات الجنسية غير المرخصة.
الكتب والموسوعات العلمية
- Wein, A.J., Kavoussi, L.R., Partin, A.W., & Peters, C.A. (Eds.). (2020). Campbell-Walsh-Wein Urology, 12th Edition. Elsevier.
المرجع الأكاديمي الأشمل في طب المسالك البولية وأمراض الذكورة عالمياً. - Mulhall, J.P., Incrocci, L., Goldstein, I., & Rosen, R. (Eds.). (2011). Cancer and Sexual Health. Humana Press.
كتاب متخصص في تأثير أمراض السرطان وعلاجاتها على الصحة الجنسية. - Dean, R.C., & Lue, T.F. (2005). “Physiology of Penile Erection and Pathophysiology of Erectile Dysfunction.” Urologic Clinics of North America, 32(4), 379-395.
مراجعة معمقة لفسيولوجيا الانتصاب ومسبباته المرضية.
مقالات علمية مبسطة
- Harvard Health Publishing. (2023). “5 Natural Ways to Overcome Erectile Dysfunction.” https://www.health.harvard.edu/mens-health/5-natural-ways-to-overcome-erectile-dysfunction
مقال مبسط من جامعة هارفارد عن الطرق الطبيعية لتحسين الانتصاب.
قراءات إضافية ومصادر للتوسع
- Goldstein, I., Meston, C.M., Davis, S.R., & Traish, A.M. (Eds.). (2005). Women’s Sexual Function and Dysfunction: Study, Diagnosis, and Treatment. Taylor & Francis.
لماذا نقترح عليك قراءته؟ رغم تركيزه على الجانب الأنثوي، يقدم هذا الكتاب فهماً أعمق لديناميكيات العلاقة الجنسية بين الزوجين، وهو مفيد لفهم دور الشريكة في رحلة العلاج. - Hatzimouratidis, K., et al. (2016). “EAU Guidelines on Male Sexual Dysfunction: Erectile Dysfunction and Premature Ejaculation.” European Urology, 57(5), 804-814. https://uroweb.org/guidelines/sexual-and-reproductive-health
لماذا نقترح عليك قراءته؟ هذه إرشادات الجمعية الأوروبية لطب المسالك البولية، وتُعَدُّ من أحدث البروتوكولات العلاجية المعتمدة دولياً. مثالية للباحثين الذين يريدون فهم التسلسل العلاجي المعتمد. - Burnett, A.L., et al. (2018). “Erectile Dysfunction: AUA Guideline.” The Journal of Urology, 200(3), 633-641. DOI: 10.1016/j.juro.2018.05.004
لماذا نقترح عليك قراءته؟ الورقة الكاملة لإرشادات الجمعية الأمريكية لطب المسالك البولية — وهي الوثيقة الأكثر استشهاداً في هذا المجال وتشرح مستويات الأدلة لكل خيار علاجي.



