علاج الإمساك: لماذا تتوقف أمعاؤك وكيف تستعيد حركتها الطبيعية؟
متى يتحول الإمساك من مشكلة عابرة إلى حالة تستدعي التدخل الطبي؟

علاج الإمساك يبدأ بتعديل النظام الغذائي وزيادة تناول الألياف والسوائل مع النشاط البدني المنتظم. يُشخَّص الإمساك عندما يقل التبرز عن ثلاث مرات أسبوعياً وفق معايير روما الرابعة. تتنوع خيارات العلاج بين الملينات بأنواعها والأدوية الموصوفة والعلاج السلوكي، ويعتمد الاختيار على السبب الكامن وشدة الحالة ومدتها الزمنية.
جرت مراجعة هذه المقالة
مراجعة هيئة التحرير العلمية في موسوعة خلية العلمية
المراجعة الطبية: الدكتور زيد مراد — اختصاصي طب عام
مراجعة التغذية والعلاجات الطبيعية: الدكتورة علا الأحمد — اختصاصية تغذية علاجية
المراجعة الدوائية: المستشار جاسم محمد مراد
آخر تحديث: فبراير 2026
للتواصل معنا: صفحة التواصل
هل استيقظت يوماً ما تشعر بثقل غريب في بطنك، وانتفاخ لا يطاق، وألم يمنعك من ممارسة يومك بشكل طبيعي؟ أنت لست وحدك في هذا. ملايين الأشخاص حول العالم يعانون من هذه المشكلة يومياً، ومعظمهم يتجاهلها أو يتعامل معها بطرق خاطئة تزيد الوضع سوءاً. الحقيقة أن كثيراً من الناس لا يعرفون أن الإمساك ليس مجرد إزعاج عابر، بل قد يكون مؤشراً على خلل أعمق يحتاج فهماً حقيقياً. في هذا المقال ستجد كل ما تحتاجه لفهم جسمك، ومعرفة أسباب المشكلة من جذورها، واكتشاف الحلول المبنية على أدلة علمية موثوقة لا مجرد نصائح عامة مكررة.
📋 خلاصة المقال في دقيقة واحدة
🎯 الحلول الفورية
- ارفع استهلاك الألياف تدريجياً إلى 25-30 غراماً يومياً من مصادر متنوعة (شوفان، خضراوات، بقوليات).
- اشرب 1.5-2 لتر ماء يومياً — الألياف بدون ماء تزيد الإمساك سوءاً.
- امشِ 30 دقيقة يومياً لتحفيز الحركة الدودية للأمعاء.
- ارفع قدميك على مسند صغير (15-20 سم) عند الجلوس على المرحاض لفتح زاوية الإخراج.
💊 اختيار الملين المناسب
- للاستخدام طويل الأمد: مكملات الألياف (السيليوم) أو PEG — آمنة ومناسبة للحوامل.
- للحالات العاجلة فقط: الملينات المنبّهة (البيساكوديل) — لا تستخدمها يومياً لتجنب الاعتماد.
- راجع أدويتك: المسكنات الأفيونية ومكملات الحديد وأدوية الضغط قد تكون السبب الخفي.
🔬 حقيقة علمية جوهرية
يُشخَّص الإمساك المزمن وفق معايير روما الرابعة عند استمرار عرضين أو أكثر (تبرز أقل من 3 مرات أسبوعياً، إجهاد، براز صلب) لمدة 3 أشهر. المعيار ليس العدد فقط — الجودة والراحة أثناء الإخراج عاملان حاسمان.
🚨 متى تراجع الطبيب فوراً؟
نزيف شرجي أو دم في البراز • فقدان وزن غير مبرر • ألم بطني شديد مفاجئ • إمساك جديد بعد سن 50 • قيء مع توقف كامل عن إخراج الغازات.
ما هو الإمساك من المنظور الطبي الدقيق؟
لنبدأ من البداية الصحيحة. كلمة “إمساك” (Constipation) يسمعها الجميع، لكن قلة قليلة تعرف تعريفها الطبي الدقيق. لا يكفي أن تقول “لم أدخل الحمام منذ يومين” لتصف نفسك بالمصاب. التعريف الطبي يعتمد على معايير محددة وضعتها لجان علمية دولية.
وفقاً لمعايير روما الرابعة (Rome IV Criteria) المعتمدة عالمياً منذ عام 2016، يُعَدُّ الشخص مصاباً بالإمساك المزمن عندما يستمر في المعاناة من عرضين أو أكثر من الأعراض التالية لمدة لا تقل عن ثلاثة أشهر خلال الأشهر الستة الأخيرة: أقل من ثلاث عمليات تبرز أسبوعياً، أو الإجهاد الشديد أثناء التبرز في أكثر من ربع المحاولات، أو الشعور بعدم اكتمال الإخراج، أو خروج براز صلب متكتل. هذا يعني أن شخصاً يتبرز مرتين أسبوعياً بشكل مريح ودون إجهاد قد لا يُصنَّف طبياً كمصاب بهذه الحالة. من ناحية أخرى، شخص يتبرز يومياً لكنه يعاني من إجهاد مؤلم في كل مرة قد يكون مصاباً فعلاً. المعيار ليس العدد فقط؛ إذ إن الجودة والراحة أثناء العملية عاملان حاسمان في التشخيص.
| # | المعيار التشخيصي | الحد المطلوب للتشخيص |
|---|---|---|
| 1 | عدد مرات التبرز أسبوعياً | أقل من 3 مرات في الأسبوع |
| 2 | الإجهاد أثناء التبرز (Straining) | في أكثر من 25% من المحاولات |
| 3 | براز صلب أو متكتل (Bristol type 1-2) | في أكثر من 25% من المحاولات |
| 4 | الشعور بعدم اكتمال الإخراج (Incomplete Evacuation) | في أكثر من 25% من المحاولات |
| 5 | الشعور بانسداد أو إعاقة في مجرى الإخراج | في أكثر من 25% من المحاولات |
| 6 | الحاجة إلى مناورات يدوية لتسهيل الإخراج | في أكثر من 25% من المحاولات |
| ⏱️ | مدة الأعراض المطلوبة | عرضان أو أكثر لمدة 3 أشهر على الأقل خلال آخر 6 أشهر |
| المصدر: مؤسسة روما لاضطرابات الجهاز الهضمي الوظيفية (Rome Foundation) — Gastroenterology, 2016 | ||
🔎 حقيقة سريعة
أثبتت دراسة نُشرت في مجلة Gastroenterology عام 2020 أن نحو 16% من سكان العالم يعانون من أعراض الإمساك المزمن، وترتفع هذه النسبة إلى 33% عند من تتجاوز أعمارهم 60 عاماً. في المملكة العربية السعودية تحديداً، تشير تقديرات محلية إلى أن نمط الحياة الحديث وقلة تناول الألياف رفعا معدلات الإصابة بشكل ملحوظ.
المصدر: الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) — Gastroenterology, 2020
كيف تعمل أمعاؤك في الوضع الطبيعي؟
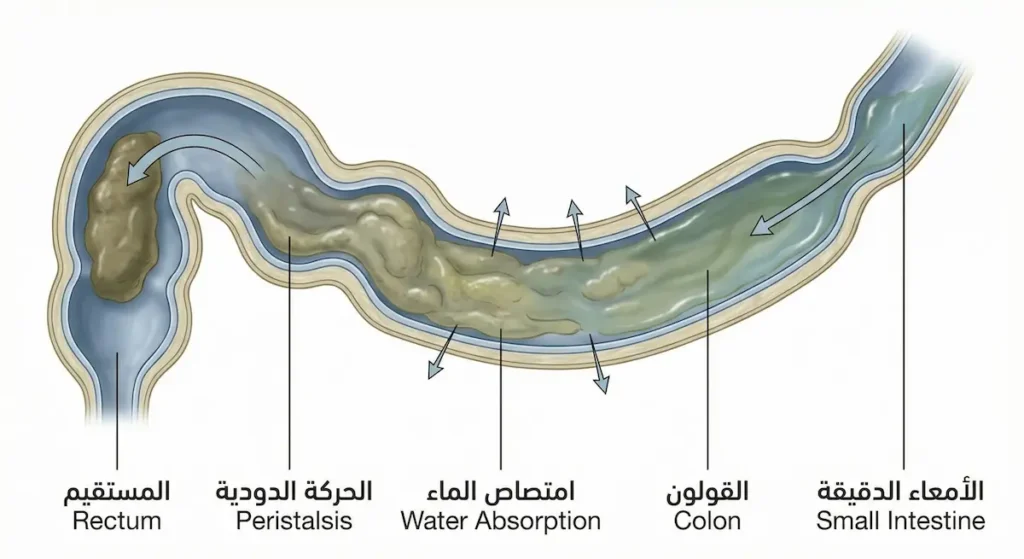
قبل أن نفهم لماذا تتوقف الأمعاء، نحتاج لفهم كيف تعمل أصلاً. لن أُثقل عليك بتفاصيل تشريحية معقدة، لكنني سأعطيك الصورة التي تجعل كل ما يأتي لاحقاً منطقياً ومفهوماً.
عندما يصل الطعام المهضوم جزئياً من الأمعاء الدقيقة إلى القولون (Colon)، يكون سائلاً إلى حد كبير. مهمة القولون الأساسية هي امتصاص الماء والأملاح من هذا الخليط السائل لتحويله إلى براز متماسك. يقوم القولون بهذا من خلال حركات موجية تُسمى الحركة الدودية (Peristalsis)، وهي تقلصات عضلية إيقاعية تدفع المحتويات ببطء نحو المستقيم (Rectum). الرحلة الطبيعية من بداية القولون إلى المستقيم تستغرق ما بين 12 إلى 36 ساعة تقريباً.
إذاً ماذا يحدث عندما تتباطأ هذه الحركة؟ يبقى الطعام المهضوم في القولون وقتاً أطول من اللازم. كلما طالت المدة، امتص القولون كمية أكبر من الماء. النتيجة: يصبح البراز جافاً وصلباً ويصعب تمريره. هذا هو الإمساك في أبسط صوره. فهم هذه الآلية البسيطة يفسر لك لماذا شرب الماء مهم، ولماذا الألياف تساعد (لأنها تحتفظ بالماء داخل البراز)، ولماذا الخمول يزيد المشكلة (لأن الحركة الجسدية تحفز الحركة الدودية).
لماذا تتوقف الأمعاء عن الحركة الطبيعية؟
هنا ندخل في لب الموضوع. أسباب الإمساك كثيرة ومتشعبة، وتتراوح بين عادات يومية بسيطة وأمراض عضوية خطيرة. سأقسمها لك بشكل منهجي حتى تستطيع تحديد ما ينطبق على حالتك.
أسباب مرتبطة بنمط الحياة والنظام الغذائي

هذه الأسباب هي الأكثر شيوعاً على الإطلاق، وهي أيضاً الأسهل في العلاج. لنأخذ مثالاً تطبيقياً من الحياة اليومية:
تخيّل شخصاً اسمه أحمد، موظف مكتبي في الرياض. يستيقظ متأخراً فيتجاوز وجبة الإفطار. يشرب كوبين من القهوة على معدة فارغة. غداؤه في الغالب وجبة سريعة من مطعم قريب: برغر وبطاطس مقلية ومشروب غازي. يجلس أمام الحاسوب ثماني ساعات متواصلة. يعود للمنزل مرهقاً فيتناول عشاءً خفيفاً ثم ينام. كمية الألياف في يومه لا تتجاوز 8 غرامات، بينما الحد الأدنى الموصى به هو 25 غراماً يومياً. كمية الماء التي شربها لا تتجاوز ثلاثة أكواب. لم يمارس أي نشاط بدني. بعد أسبوعين من هذا الروتين، بدأ يلاحظ صعوبة في التبرز وانتفاخاً مزعجاً. هل المشكلة مرضية؟ لا. المشكلة في ثلاثة عناصر واضحة: نقص الألياف، والجفاف، وقلة الحركة.
نقص الألياف يُعَدُّ السبب الأول عالمياً. الألياف الغذائية (Dietary Fiber) تعمل كإسفنج يمتص الماء ويزيد حجم البراز ويجعله ليناً وسهل المرور. بدونها يصبح البراز صغيراً وجافاً ويتحرك ببطء شديد. الجفاف يفاقم الوضع لأن الجسم عندما لا يحصل على كفايته من الماء يسحب المزيد من القولون. وقلة الحركة الجسدية تُبطئ الحركة الدودية المعوية بشكل مباشر.
أسباب دوائية يجهلها كثيرون
كثير من الأدوية الشائعة تسبب الإمساك كأثر جانبي، لكن المريض نادراً ما يربط بينها وبين مشكلته. من أبرز هذه الأدوية:
- المسكنات الأفيونية (Opioid Analgesics): مثل الترامادول والكودايين. هذه الأدوية تُبطئ حركة الأمعاء بشكل كبير، وتُعَدُّ من أقوى مسببات الإمساك الدوائي.
- مكملات الحديد (Iron Supplements): شائعة جداً عند الحوامل ومرضى فقر الدم. كثير من النساء في السعودية يتناولنها دون أن يعرفن أنها قد تكون سبب معاناتهن.
- مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants): مثل الأميتريبتيلين.
- أدوية الضغط من عائلة حاصرات قنوات الكالسيوم (Calcium Channel Blockers): مثل الأملوديبين.
- مضادات الحموضة المحتوية على الألومنيوم.
- أدوية الحساسية (مضادات الهيستامين من الجيل الأول).
| فئة الدواء | أمثلة شائعة | آلية التسبب بالإمساك | شدة التأثير |
|---|---|---|---|
| المسكنات الأفيونية (Opioid Analgesics) |
الترامادول، الكودايين، المورفين | تُبطئ الحركة الدودية وتزيد امتصاص الماء من القولون | شديدة جداً |
| مكملات الحديد (Iron Supplements) |
كبريتات الحديدوز (Ferrous Sulfate) | تُغيّر قوام البراز وتُبطئ حركة الأمعاء | متوسطة إلى شديدة |
| مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants) |
الأميتريبتيلين (Amitriptyline) | تأثير مضاد للكولين يُثبّط حركة الأمعاء | متوسطة |
| حاصرات قنوات الكالسيوم (Calcium Channel Blockers) |
الأملوديبين (Amlodipine)، الفيراباميل (Verapamil) | تُقلل انقباض العضلات الملساء في جدار القولون | متوسطة |
| مضادات الحموضة المحتوية على الألومنيوم (Aluminum-containing Antacids) |
هيدروكسيد الألومنيوم | الألومنيوم يُقلل حركة الأمعاء ويُجفف البراز | خفيفة إلى متوسطة |
| مضادات الهيستامين من الجيل الأول (First-generation Antihistamines) |
الديفينهيدرامين (Diphenhydramine) | تأثير مضاد للكولين يُثبّط إفرازات الأمعاء وحركتها | خفيفة إلى متوسطة |
| المصادر: الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) — Gastroenterology, 2020 | المعاهد الوطنية للصحة الأمريكية (NIH/NIDDK) | |||
إذا كنت تتناول أياً من هذه الأدوية ولاحظت أن الإمساك بدأ أو ازداد سوءاً بعد بدء العلاج، فالربط بينهما شبه مؤكد. لا تتوقف عن الدواء من تلقاء نفسك، لكن تحدث مع طبيبك عن بدائل أو إضافة ملين وقائي.
اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
أسباب عضوية ومرضية
هنا يبدأ الأمر بالتعقيد. بعض الأمراض المزمنة تسبب الإمساك كعرض مصاحب دائم:
خمول الغدة الدرقية (Hypothyroidism) يُبطئ جميع عمليات الجسم، بما فيها حركة الأمعاء. مرض السكري (Diabetes Mellitus) قد يؤدي مع الوقت إلى تلف الأعصاب التي تتحكم في حركة الجهاز الهضمي، وهو ما يُعرف بالاعتلال العصبي السكري (Diabetic Neuropathy). متلازمة القولون العصبي مع غلبة الإمساك (IBS-C) تُعَدُّ من أشهر الأسباب المزمنة، خاصة عند النساء.
كما أن ارتفاع مستويات الكالسيوم في الدم (Hypercalcemia) واضطرابات الكهارل (Electrolyte Imbalances) قد تؤثر على انقباض عضلات القولون. وبالتالي فإن علاج الإمساك في هذه الحالات لا يكون بالملينات فحسب، بل بمعالجة المرض الأساسي.
أسباب عصبية وهيكلية
بعض الأمراض العصبية تؤثر مباشرة على الأعصاب المتحكمة في حركة الأمعاء. مرض باركنسون (Parkinson’s Disease) يسبب إمساكاً شديداً عند غالبية المصابين به، وأحياناً يظهر الإمساك قبل الأعراض الحركية بسنوات. التصلب المتعدد (Multiple Sclerosis) يُضعف التواصل العصبي مع القولون. إصابات الحبل الشوكي (Spinal Cord Injuries) قد تُفقد الأمعاء قدرتها على الحركة الذاتية تماماً.
ومن الأسباب التي لا يعرفها كثيرون: خلل عضلات قاع الحوض (Pelvic Floor Dysfunction). في هذه الحالة يكون القولون يعمل بشكل طبيعي ويدفع البراز نحو المستقيم، لكن العضلات المسؤولة عن فتح مجرى الإخراج لا تسترخي كما ينبغي، بل تنقبض بدلاً من ذلك. النتيجة: الشخص يشعر بحاجة ملحة للتبرز لكنه لا يستطيع. هذا النوع شائع أكثر مما يُعتقد ويحتاج تشخيصاً خاصاً.
💡 معلومة قد تفاجئك
تجاهل الرغبة في التبرز بشكل متكرر — كما يفعل كثير من الموظفين والطلاب بسبب الإحراج أو ضيق الوقت — يُدرِّب المستقيم تدريجياً على تحمّل كمية أكبر من البراز دون إرسال إشارة عصبية، مما يُضعف منعكس التبرز (Defecation Reflex) بمرور الوقت ويؤدي إلى إمساك مزمن.
المصدر: Nature Reviews Disease Primers — Chronic Constipation, 2017
ما هي أعراض الإمساك ومتى يتحول إلى حالة مزمنة؟
أعراض الإمساك تتجاوز مجرد عدم دخول الحمام. معظم المصابين يشكون من مجموعة من الأعراض المتداخلة التي تؤثر على جودة حياتهم بشكل حقيقي.
الانتفاخ البطني (Bloating) يُعَدُّ من أكثر الشكاوى إزعاجاً. يشعر المريض وكأن بطنه ممتلئ بالغاز ومشدود كالبالون. الألم البطني التشنجي يظهر عادة في الجزء السفلي من البطن ويتحسن أحياناً بعد التبرز. الإجهاد المفرط أثناء محاولة الإخراج (Straining) قد يستمر لدقائق طويلة ويسبب إرهاقاً حقيقياً. الشعور بعدم الإفراغ الكامل (Incomplete Evacuation) يجعل المريض يعود للحمام مرات عديدة دون نتيجة مرضية. فقدان الشهية والغثيان الخفيف قد يظهران بسبب الامتلاء والضغط داخل البطن. بعض المرضى يلاحظون تأثراً في مزاجهم وتركيزهم.
لكن السؤال المهم: متى يكون الإمساك عابراً ومتى يصبح مزمناً؟ الإمساك العابر (Acute Constipation) يحدث لأسباب مؤقتة: سفر، تغيير نظام غذائي، ضغط نفسي مؤقت، أو تناول دواء جديد. عادة يزول من تلقاء نفسه خلال أيام أو أسابيع قليلة. الإمساك المزمن يُشخَّص عندما تستمر الأعراض وفق معايير روما لمدة ثلاثة أشهر أو أكثر ولا تستجيب للتعديلات البسيطة.
| وجه المقارنة | الإمساك العابر (Acute Constipation) | الإمساك المزمن (Chronic Constipation) |
|---|---|---|
| المدة الزمنية | أيام إلى أسابيع قليلة | 3 أشهر أو أكثر (وفق معايير روما الرابعة) |
| الأسباب الشائعة | سفر، تغيير نظام غذائي، ضغط نفسي مؤقت، دواء جديد | نمط حياة مستمر غير صحي، أمراض مزمنة، خلل عضلات الحوض، أدوية طويلة الأمد |
| الاستجابة للتعديلات البسيطة | يزول عادة من تلقاء نفسه أو بتعديلات غذائية بسيطة | لا يستجيب للتعديلات البسيطة وقد يحتاج ملينات أو أدوية متخصصة |
| الحاجة لفحوصات | نادراً ما تحتاج فحوصات إضافية | قد يحتاج تنظير قولون، دراسة عبور، أو قياس ضغط شرجي |
| خطر المضاعفات | منخفض | مرتفع: بواسير، شق شرجي، انحشار البراز، تدلي المستقيم |
| التأثير على جودة الحياة | مؤقت ومحدود | كبير ومستمر: يؤثر على المزاج والتركيز والنشاط اليومي |
| متى تزور الطبيب؟ | فقط إذا استمر أكثر من أسبوعين أو ظهرت علامات تحذيرية | ضروري لتحديد السبب الكامن واختيار العلاج المناسب |
| المصادر: مؤسسة روما لاضطرابات الجهاز الهضمي الوظيفية (Rome Foundation) — Gastroenterology, 2016 | Nature Reviews Disease Primers, 2017 | ||
اقرأ أيضاً: هل اليانسون طارد للغازات؟ الإجابة العلمية الحاسمة من داخل المختبر
العلامات التحذيرية التي تستوجب زيارة الطبيب فوراً
ليس كل إمساك يحتاج طبيباً. لكن هناك علامات حمراء (Red Flags) يجب ألا تتجاهلها مطلقاً:
- نزيف شرجي أو وجود دم في البراز (سواء أحمر فاتح أو أسود اللون).
- فقدان وزن غير مبرر لم تسعَ إليه.
- ألم بطني شديد ومفاجئ لم تعهده من قبل.
- إمساك ظهر فجأة بعد سن الخمسين دون سبب واضح.
- وجود تاريخ عائلي للإصابة بـسرطان القولون أو المستقيم (Colorectal Cancer).
- حمى مصاحبة للإمساك.
- قيء مستمر مع توقف كامل عن إخراج الغازات أو البراز (قد يشير لانسداد معوي).
ظهور أي من هذه العلامات يعني أن الأمر تجاوز الإمساك العادي ويحتاج تقييماً طبياً عاجلاً لاستبعاد أمراض أخطر.
ما هي مضاعفات إهمال علاج الإمساك؟
كثيرون يتعاملون مع الإمساك باعتباره مسألة محرجة لكنها غير خطيرة. هذا تصور خاطئ. الإمساك المزمن المُهمَل يقود إلى مضاعفات طبية حقيقية قد تحتاج تدخلاً جراحياً.
البواسير (Hemorrhoids) تُعَدُّ المضاعفة الأكثر شيوعاً. الإجهاد المتكرر أثناء التبرز يضغط على الأوعية الدموية في منطقة الشرج والمستقيم ويسبب تورمها. الشق الشرجي (Anal Fissure) هو تمزق صغير في بطانة فتحة الشرج يحدث عند مرور براز صلب وكبير الحجم، ويسبب ألماً حاداً أثناء التبرز ونزيفاً بسيطاً.
انحشار البراز (Fecal Impaction) يُعَدُّ من أخطر المضاعفات. يتراكم البراز الصلب في المستقيم ويتحول إلى كتلة صخرية لا يستطيع الجسم طردها بمفرده. هذه الحالة شائعة بشكل خاص عند كبار السن وطريحي الفراش، وقد تحتاج تفريغاً يدوياً في المستشفى. تدلي المستقيم (Rectal Prolapse) يحدث عندما يؤدي الإجهاد المزمن والشديد إلى خروج جزء من بطانة المستقيم عبر فتحة الشرج، وهي حالة مؤلمة ومحرجة تحتاج غالباً لتدخل جراحي.
📌 لاحظ هذا الرقم
أثبتت دراسة نُشرت في مجلة The American Journal of Gastroenterology عام 2021 أن مرضى الإمساك المزمن يزورون غرف الطوارئ بمعدل أعلى بـ 3.5 مرات مقارنة بغير المصابين، وأن التكلفة السنوية لعلاج مضاعفات الإمساك في الولايات المتحدة وحدها تتجاوز 12 مليار دولار.
المصدر: الكلية الأمريكية لأمراض الجهاز الهضمي (ACG) — The American Journal of Gastroenterology
كيف يُشخَّص الإمساك ومتى يطلب الطبيب فحوصات متقدمة؟

التشخيص يبدأ دائماً بالقصة المرضية المفصلة. الطبيب سيسألك عن عدد مرات التبرز أسبوعياً، وقوام البراز (يستخدم مقياس بريستول — Bristol Stool Scale — وهو تصنيف بصري يُقسّم البراز إلى سبعة أنواع من السائل تماماً إلى الصلب جداً)، ومدة المشكلة، والأدوية التي تتناولها، ونظامك الغذائي، ووجود أي من العلامات التحذيرية التي ذكرناها.
الفحص السريري (Physical Examination) يشمل فحص البطن بحثاً عن انتفاخ أو كتل محسوسة. في بعض الحالات يُجري الطبيب فحصاً شرجياً رقمياً (Digital Rectal Examination) لتقييم وجود انحشار برازي، وقوة عضلة المصرة الشرجية (Anal Sphincter)، وأي كتل غير طبيعية.
فمتى يطلب الطبيب تنظير القولون (Colonoscopy)؟ ليس كل مريض إمساك يحتاج تنظيراً. يُطلب التنظير عادة عندما تظهر علامات تحذيرية (كالنزيف أو فقدان الوزن)، أو عندما يكون عمر المريض فوق 45 أو 50 عاماً ولم يسبق له إجراء تنظير فحص دوري، أو عندما لا يستجيب الإمساك للعلاج التقليدي لعدة أشهر.
هناك اختبارات متقدمة لا يعرفها كثير من المرضى وحتى بعض الأطباء العامين. دراسة عبور القولون (Colonic Transit Study) تتضمن ابتلاع كبسولة تحتوي على حلقات صغيرة ظاهرة بالأشعة، ثم تصوير البطن بعد عدة أيام لمعرفة مكانها. إذا بقيت الحلقات متجمعة في القولون فهذا يعني بطء العبور (Slow Transit Constipation). قياس ضغط الشرج والمستقيم (Anorectal Manometry) يقيس قوة وتنسيق العضلات المسؤولة عن عملية الإخراج، ويُستخدم لتشخيص خلل عضلات قاع الحوض. اختبار طرد البالون (Balloon Expulsion Test) يُقيّم قدرة المريض على طرد بالون صغير مملوء بالماء من المستقيم خلال دقيقة واحدة. هذه الاختبارات متوفرة في المراكز الطبية المتخصصة في المدن الكبرى بالسعودية كالرياض وجدة.
كيف يمكن علاج الإمساك بشكل شامل وفعّال؟
هذا هو القسم الذي ينتظره معظم القراء. علاج الإمساك ليس وصفة واحدة تناسب الجميع، بل هو نهج متدرج يبدأ بالأبسط ويتصاعد حسب الحاجة. سأغطي كل خيار متاح بالتفصيل الذي يليق بجدية المشكلة.
التدخلات الغذائية وتعديل نمط الحياة: خط الدفاع الأول
هنا يبدأ علاج الإمساك الحقيقي. قبل أي دواء أو ملين، يجب تعديل ثلاثة عناصر أساسية:
الألياف الغذائية: هناك نوعان رئيسان من الألياف. الألياف القابلة للذوبان (Soluble Fiber) تذوب في الماء وتشكل مادة هلامية تُليّن البراز وتُسهّل مروره، وتوجد في الشوفان والتفاح والبقوليات وبذور الشيا. الألياف غير القابلة للذوبان (Insoluble Fiber) لا تذوب في الماء وتعمل كـ “كاسحة” تزيد حجم البراز وتسرّع عبوره، وتوجد في القمح الكامل والخضراوات الورقية والمكسرات. الهدف هو الوصول إلى 25-30 غراماً يومياً من مزيج النوعين. لكن تنبيه مهم: زيادة الألياف يجب أن تكون تدريجية على مدى أسبوعين. الزيادة المفاجئة تسبب انتفاخاً وغازات مزعجة قد تجعلك تكره الألياف وتتوقف عنها.
الماء والسوائل: الحد الأدنى المقبول هو 1.5 إلى 2 لتر يومياً من الماء. لا يكفي أن تأكل ألياف دون ماء كافٍ. الألياف بدون ماء تشبه الإسفنج الجاف، لا تتمدد ولا تلين البراز بل قد تزيد الإمساك سوءاً. هذا يفسر ظاهرة يشكو منها كثيرون: أسباب الإمساك المستمر رغم أكل الألياف في الغالب تعود إلى عدم شرب ماء كافٍ مع تلك الألياف.
النشاط البدني: المشي 30 دقيقة يومياً يُحدث فرقاً ملموساً. الحركة تحفّز الحركة الدودية للأمعاء. لا نتحدث عن رياضة عنيفة؛ حتى المشي المعتدل بعد الوجبات كافٍ. في السعودية، حيث الحرارة العالية تُثبّط كثيرين عن المشي في الخارج، يمكن الاستعاضة بالمشي في المراكز التجارية المكيفة أو استخدام جهاز السير الكهربائي في المنزل.
اقرأ أيضاً: الطعام: ما هي أسس التغذية السليمة وكيف يؤثر على صحتنا؟
🧠 هل كنت تعرف؟
القهوة — وخصوصاً القهوة المحتوية على الكافيين — تُحفّز حركة القولون عند بعض الأشخاص خلال دقائق. أثبتت دراسة نُشرت في مجلة European Journal of Gastroenterology & Hepatology عام 2019 أن القهوة تزيد نشاط القولون بنسبة 60% مقارنة بالماء العادي و23% مقارنة بالقهوة منزوعة الكافيين. لكنها ليست علاجاً موصى به لأنها مُدرّة للبول وقد تزيد الجفاف.
المصدر: European Journal of Gastroenterology & Hepatology, 2019
علاج الإمساك بالملينات: كل نوع وكيف يعمل
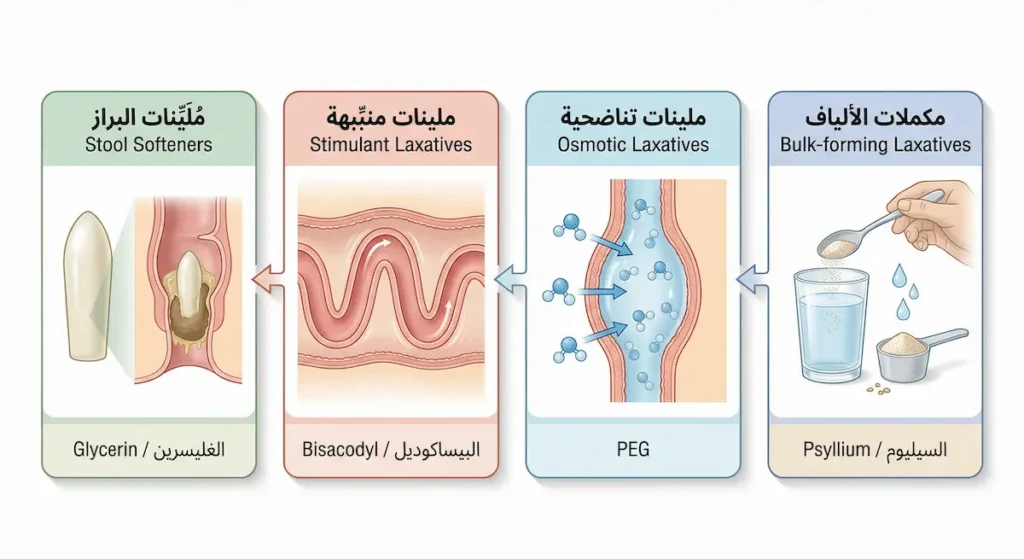
عندما لا تكفي تعديلات نمط الحياة، تأتي الملينات كخطوة ثانية. لكن ليست كل ملينات البطن متشابهة. هناك أربع فئات رئيسة، ولكل فئة آلية عمل مختلفة وآثار جانبية مختلفة. فهم هذه الفروق ضروري لاختيار أفضل دواء ملين للإمساك سريع المفعول ومناسب لحالتك.
مكملات الألياف (Bulk-forming Laxatives): تشمل السيليوم (Psyllium) وميثيل السليلوز (Methylcellulose). تعمل بنفس مبدأ الألياف الغذائية: تمتص الماء وتزيد حجم البراز. هي الأكثر أماناً للاستخدام طويل الأمد. لكنها تحتاج يومين إلى ثلاثة أيام لتبدأ مفعولها، وتتطلب شرب كمية كبيرة من الماء معها.
الملينات التناضحية (Osmotic Laxatives): مثل اللاكتولوز (Lactulose) وبولي إيثيلين غليكول (Polyethylene Glycol — PEG). هذه الأدوية تسحب الماء إلى داخل الأمعاء عبر مبدأ التناضح، فتُليّن البراز وتُحفّز الحركة. PEG يُعَدُّ من أكثر الملينات أماناً وفعالية ويُوصى به كخط أول في كثير من الإرشادات الطبية. اللاكتولوز فعّال لكنه قد يسبب انتفاخاً وغازات عند بعض المرضى. كلاهما يبدأ مفعوله خلال يوم إلى يومين.
الملينات المنبّهة (Stimulant Laxatives): مثل البيساكوديل (Bisacodyl) وسينوسايد (Sennoside). هذه الأدوية تعمل عن طريق تحفيز جدار القولون مباشرة لزيادة التقلصات العضلية. مفعولها سريع (6-12 ساعة). لكن — وهنا التحذير الأهم — لا يجب استخدامها لفترات طويلة بشكل يومي. الاستخدام المزمن قد يسبب اعتماداً معوياً (Laxative Dependence)؛ إذ تعتاد الأمعاء عليها وتفقد قدرتها على الحركة بدونها. يجب حصر استخدامها في فترات قصيرة وتحت إشراف طبي.
مزلقات الأمعاء وملينات البراز (Stool Softeners and Lubricants): دوكوسات الصوديوم (Docusate Sodium) يعمل كمادة خافضة للتوتر السطحي تسمح للماء بالتغلغل في البراز وتليينه. الغليسرين (Glycerin Suppositories) يُستخدم كتحاميل شرجية ويعمل موضعياً لتسهيل الإخراج. هذه الفئة لطيفة لكن فعاليتها محدودة في الحالات الشديدة.
| فئة الملين | أمثلة | آلية العمل | بدء المفعول | الآثار الجانبية | الأمان طويل الأمد | مناسب للحامل |
|---|---|---|---|---|---|---|
| مكملات الألياف Bulk-forming |
السيليوم (Psyllium) ميثيل السليلوز (Methylcellulose) |
تمتص الماء وتزيد حجم البراز وتُليّنه | 2-3 أيام | انتفاخ وغازات | آمن جداً ✓ | نعم ✓ |
| ملينات تناضحية Osmotic |
PEG اللاكتولوز (Lactulose) |
تسحب الماء إلى تجويف الأمعاء عبر مبدأ التناضح | 1-2 يوم | انتفاخ، تقلصات خفيفة (اللاكتولوز خاصة) | آمن ✓ | نعم ✓ |
| ملينات منبّهة Stimulant |
البيساكوديل (Bisacodyl) سينوسايد (Sennoside) |
تُحفّز جدار القولون مباشرة لزيادة التقلصات العضلية | 6-12 ساعة | تقلصات بطنية، إسهال | ⚠️ قصير الأمد فقط | بحذر ⚠️ |
| مُلَيِّنات البراز Stool Softeners |
دوكوسات الصوديوم (Docusate Sodium) تحاميل الغليسرين (Glycerin) |
تسمح للماء بالتغلغل في البراز أو تعمل موضعياً كمزلق | 1-3 أيام (فموي) 15-30 دقيقة (تحاميل) |
قليلة جداً | آمن ✓ | نعم ✓ |
| المصادر: الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) — Gastroenterology, 2013 | المنظمة العالمية لأمراض الجهاز الهضمي (WGO) — Global Guideline: Constipation | ||||||
أدوية الإمساك الموصوفة طبياً
عندما تفشل الملينات التقليدية في السيطرة على الإمساك المزمن، يلجأ الطبيب المختص إلى أدوية حديثة تعمل بآليات مختلفة:
لوبيبروستون (Lubiprostone) يُنشّط قنوات الكلوريد في بطانة الأمعاء، مما يزيد إفراز السوائل في تجويف القولون ويُسرّع العبور. لِناكلوتايد (Linaclotide) وبليكاناتايد (Plecanatide) يعملان على مستقبلات الغوانيلات سيكلاز (Guanylate Cyclase-C Receptors) ويزيدان إفراز السوائل المعوية مع تقليل الألم الحشوي. هذه الأدوية حصلت على موافقة إدارة الغذاء والدواء الأمريكية (FDA) لعلاج الإمساك المزمن مجهول السبب (Chronic Idiopathic Constipation) ومتلازمة القولون العصبي مع غلبة الإمساك. بروكالوبرايد (Prucalopride) يعمل كمنبّه انتقائي لمستقبلات السيروتونين (5-HT4 Receptor Agonist) ويُحسّن حركة القولون بشكل مباشر، وقد أظهر نتائج واعدة في الدراسات السريرية. هذه الأدوية متوفرة في السعودية بوصفة طبية ويُفضل أن يصفها طبيب جهاز هضمي مختص.
طرق التخلص من الإمساك في المنزل: ما الذي يعمل فعلاً؟
كثيرون يبحثون عن طرق التخلص من الإمساك في المنزل فوراً قبل اللجوء للأدوية. بعض هذه الطرق مبنية على أدلة علمية وبعضها مجرد خرافات. سأركز على ما أثبتته الأبحاث.
البروبيوتيك (Probiotics) — وهي البكتيريا النافعة الموجودة في الزبادي ومكملات غذائية محددة — أظهرت نتائج مشجعة في بعض الدراسات. مراجعة منهجية نُشرت في Cochrane Library عام 2022 وجدت أن سلالات معينة مثل Bifidobacterium lactis و Lactobacillus rhamnosus قد تُحسّن تكرار التبرز وتُليّن قوام البراز، لكن التأثير كان متوسطاً والأدلة لم تكن قوية بما يكفي لتوصية عامة.
السنامكي (Senna) — وهو نبات عشبي يُستخدم في الطب العربي التقليدي منذ قرون — يُعَدُّ ملِّيناً منبّهاً طبيعياً. مستخلصه (سينوسايد) هو المادة الفعالة في كثير من الملينات الصيدلانية. يعمل بفعالية خلال 8-12 ساعة. لكنه يخضع لنفس تحفظات الملينات المنبّهة: لا يُنصح باستخدامه يومياً لفترات طويلة.
زيت الزيتون على الريق يُذكر كثيراً في الثقافة العربية. من الناحية النظرية، الزيوت تعمل كمزلقات تسهّل مرور البراز. لكن لا توجد دراسات سريرية قوية تدعم فعاليته بشكل خاص مقارنة بالملينات المعتمدة. لا ضرر من تجربته (ملعقة واحدة صباحاً)، لكن لا تعتمد عليه كعلاج وحيد.
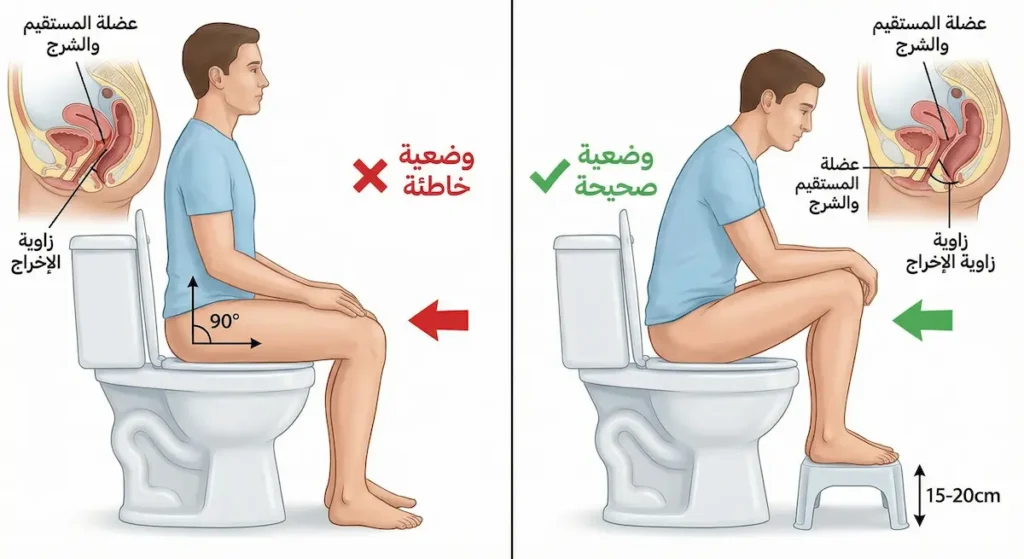
وضعية الجلوس على المرحاض — وهذه معلومة يجهلها كثيرون — تؤثر بشكل مباشر على سهولة الإخراج. الجلوس على المرحاض الغربي بزاوية 90 درجة يُبقي عضلة المستقيم والشرج (Puborectalis Muscle) في حالة انقباض جزئي، مما يُصعّب مرور البراز. رفع القدمين على مسند صغير (ارتفاع 15-20 سم) بحيث تصبح الركبتان أعلى من مستوى الوركين يُحاكي وضعية القرفصاء، ويُرخي هذه العضلة ويفتح زاوية الإخراج. دراسات متعددة أكدت أن هذا التعديل البسيط يُقلل وقت التبرز ويُقلل الإجهاد.
علاج خلل عضلات الحوض بالارتجاع البيولوجي
لمن يعانون من خلل في عضلات قاع الحوض (وهو سبب شائع لإمساك لا يستجيب لأي ملين)، يأتي العلاج بالارتجاع البيولوجي (Biofeedback Therapy) كحل فعّال ومُثبَت علمياً. في هذا العلاج يتعلم المريض كيف يتحكم في عضلات الحوض بشكل واعٍ. يجلس المريض أمام شاشة تعرض نشاط عضلاته في الوقت الحقيقي عبر مستشعرات صغيرة، ويُدرَّب على استرخاء العضلات الصحيحة أثناء الإجهاد بدلاً من انقباضها. أظهرت الدراسات نسب نجاح تتراوح بين 70% و 80% عند المرضى الذين يُكملون البرنامج التدريبي. هذا العلاج غير مؤلم وغير جراحي، وبدأت بعض المراكز المتخصصة في السعودية بتقديمه.
⚡ معلومة غريبة لكنها حقيقية
القولون لديه “ذروة نشاط” طبيعية تحدث في أول 30 دقيقة بعد الاستيقاظ وبعد تناول الوجبات الكبيرة. هذا ما يُسمى بالمنعكس المعدي القولوني (Gastrocolic Reflex). الاستفادة من هذا التوقيت الطبيعي بالجلوس على المرحاض صباحاً بعد شرب مشروب دافئ تُعَدُّ من أنجح إستراتيجيات تدريب الأمعاء.
المصدر: الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) — Gastroenterology, 2020
اقرأ أيضاً: الساعة البيولوجية (Biological Clock): الآلية، الوظيفة، والتأثير على الصحة
ما خصوصية الإمساك في الحالات المختلفة؟
الإمساك ليس حالة واحدة متشابهة عند الجميع. هناك فئات سكانية تتعامل معه بشكل مختلف تماماً وتحتاج اعتبارات خاصة.
الإمساك عند الحوامل
الإمساك عند الحامل يُصيب ما يقارب 40% من النساء خلال فترة الحمل. الأسباب متعددة ومتشابكة: ارتفاع مستويات هرمون البروجسترون (Progesterone) يُرخي العضلات الملساء في جدار الأمعاء ويُبطئ حركتها. الرحم المتضخم يضغط على القولون ويعيق حركته الطبيعية. مكملات الحديد التي تُوصف بشكل روتيني أثناء الحمل تُعَدُّ من أشهر المسببات. قلة الحركة في الأشهر الأخيرة تزيد من المشكلة.
علاج الإمساك عند الحامل يتطلب حذراً شديداً لتجنب الإضرار بالجنين. الخطوة الأولى دائماً هي زيادة الألياف والسوائل والمشي الخفيف. إذا لم تكفِ هذه التعديلات، فإن بولي إيثيلين غليكول (PEG) يُعَدُّ الملين الأكثر أماناً أثناء الحمل وفق معظم الإرشادات الطبية. اللاكتولوز أيضاً خيار آمن. تحاميل الغليسرين يمكن استخدامها عند الحاجة. بالمقابل يجب تجنب الملينات المنبّهة (كالسنامكي والبيساكوديل) خلال الحمل إلا بإذن صريح من الطبيب، لأنها قد تُحفّز تقلصات الرحم نظرياً. زيت الخروع ممنوع تماماً أثناء الحمل.
| الملين | درجة الأمان أثناء الحمل | ملاحظات مهمة |
|---|---|---|
| بولي إيثيلين غليكول (PEG) | ✅ آمن — خط أول | الأكثر توصية في الإرشادات الطبية، لا يُمتص من الأمعاء |
| اللاكتولوز (Lactulose) | ✅ آمن | قد يسبب انتفاخاً وغازات عند بعض الحوامل |
| مكملات الألياف (السيليوم / Psyllium) | ✅ آمن | يجب شرب كمية كافية من الماء معه |
| تحاميل الغليسرين (Glycerin) | ✅ آمن | للاستخدام الموضعي عند الحاجة |
| الملينات المنبّهة (البيساكوديل / السنامكي) | ⚠️ بحذر شديد | فقط بإذن الطبيب، قد تُحفّز تقلصات الرحم نظرياً |
| زيت الخروع (Castor Oil) | 🚫 ممنوع تماماً | قد يُسبب تقلصات رحمية وولادة مبكرة |
| المصادر: الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) — Gastroenterology, 2020 | الكلية الأمريكية لأطباء النساء والتوليد (ACOG) | ||
اقرأ أيضاً: صيام الحامل في رمضان: الدليل العلمي الكامل لسلامتكِ وسلامة جنينكِ
الإمساك عند الرضع والأطفال
الإمساك عند الأطفال من أكثر الأسباب التي تدفع الأهل لزيارة طبيب الأطفال. عند الرضّع الذين يرضعون طبيعياً، قد يمر أسبوع كامل دون تبرز دون أن يُعَدَّ ذلك إمساكاً، ما دام الطفل مرتاحاً ويرضع بشكل طبيعي. لكن عند الرضّع الذين يتغذون على الحليب الصناعي، فإن التبرز أقل من ثلاث مرات أسبوعياً مع صلابة واضحة في البراز يستدعي الانتباه.
مع بدء إدخال الأطعمة الصلبة (عادة بعد الشهر السادس)، قد يظهر الإمساك لأن الجهاز الهضمي يتكيف مع نوعية جديدة من الطعام. البدء بأطعمة غنية بالألياف كالكمثرى المهروسة والخوخ والبروكلي المسلوق يساعد كثيراً. تحاميل الغليسرين يمكن استخدامها عند الحاجة للرضّع بعد استشارة الطبيب. يجب تجنب إعطاء الرضّع أي ملين فموي دون إذن طبي.
عند الأطفال الأكبر سناً (3-12 سنة)، أحد أشهر الأسباب هو “حبس البراز” (Stool Withholding). يتجنب الطفل التبرز بسبب تجربة مؤلمة سابقة (شق شرجي مثلاً)، فيتراكم البراز ويزداد صلابة وحجماً، مما يجعل التجربة التالية أكثر ألماً، فيدخل في حلقة مفرغة. العلاج هنا مزدوج: ملين لتليين البراز (عادة PEG بجرعات مناسبة للعمر)، ودعم سلوكي لكسر حاجز الخوف وتشجيع الطفل على الجلوس في الحمام بانتظام بعد الوجبات.
الإمساك عند كبار السن
تزداد نسبة الإمساك المزمن بشكل ملحوظ بعد سن الستين. الأسباب متراكمة: ضعف عضلات البطن والحوض مع التقدم بالعمر، وتناول أدوية متعددة كثير منها يسبب الإمساك، وقلة الحركة الجسدية، ونقص تناول السوائل بسبب ضعف الإحساس بالعطش، وبعض الأمراض المزمنة كالسكري وباركنسون.
التحدي الأكبر عند كبار السن هو التداخلات الدوائية (Drug Interactions). كثير منهم يتناولون خمسة أدوية أو أكثر يومياً. إضافة ملين يجب أن تأخذ بالحسبان تفاعله مع بقية الأدوية وتأثيره على الكهارل والكلى. الملينات التناضحية مثل PEG تُعَدُّ الأكثر أماناً لهذه الفئة. يجب مراقبة مستويات الصوديوم والبوتاسيوم بشكل دوري. الوقاية هنا أهم من العلاج: ضمان تناول سوائل كافية، وتشجيع الحركة ولو بسيطة، ومراجعة قائمة الأدوية بانتظام مع الطبيب لاستبعاد أي دواء غير ضروري يسبب الإمساك.
🔬 من أحدث الأبحاث
بدأ الباحثون في السنوات الأخيرة (2023-2025) بدراسة العلاقة بين ميكروبيوم الأمعاء (Gut Microbiome) والإمساك المزمن. دراسات أولية تشير إلى أن المصابين بالإمساك المزمن لديهم تنوع بكتيري أقل في أمعائهم مقارنة بالأصحاء. هذا المجال البحثي قد يفتح آفاقاً جديدة لعلاجات مستقبلية تعتمد على زراعة البكتيريا المعوية (Fecal Microbiota Transplant) أو بروبيوتيك مصممة خصيصاً.
المصدر: Advances in Nutrition — الجمعية الأمريكية للتغذية (ASN), 2017
كيف تمنع عودة الإمساك وتبني روتيناً وقائياً مستمراً؟
الوقاية من عودة الإمساك لا تقل أهمية عن علاجه. بل إن كثيراً من أطباء الجهاز الهضمي يرون أن بناء عادات وقائية مستمرة هو الجزء الأصعب والأهم في خطة العلاج.
روتين الصباح وتفعيل المنعكس المعدي القولوني (Gastrocolic Reflex): كما ذكرنا سابقاً، القولون يكون في أعلى نشاطه صباحاً بعد الاستيقاظ. استغل هذا بشرب كوب ماء دافئ أو قهوة فور الاستيقاظ، ثم تناول وجبة إفطار تحتوي على ألياف. بعد 15-30 دقيقة من الإفطار، اجلس على المرحاض لمدة 5-10 دقائق حتى لو لم تشعر برغبة ملحة. لا تُجهد نفسك، فقط اجلس واسترخِ. مع الوقت، سيتعلم جسمك هذا التوقيت ويبدأ بالاستجابة بشكل تلقائي. هذا ما يسمى بتدريب الأمعاء (Bowel Retraining).
الاستجابة الفورية لرغبة التبرز: لا تؤجل. في اللحظة التي تشعر فيها بالرغبة، توجه إلى الحمام. التأجيل المتكرر يُضعف المنعكس تدريجياً كما شرحنا سابقاً.
الاتساق في النظام الغذائي: لا يكفي أن تأكل ألياف لأسبوع ثم تعود لعاداتك القديمة. الجسم يحتاج استمرارية. اجعل الخضراوات والفواكه والحبوب الكاملة جزءاً دائماً من كل وجبة، لا إضافة مؤقتة.
الحركة اليومية: اجعل المشي جزءاً من يومك لا خياراً إضافياً. حتى 20 دقيقة يومياً من المشي المعتدل تُحدث فرقاً حقيقياً. في السعودية، انتشرت في السنوات الأخيرة ثقافة المشي المسائي ضمن مبادرات رؤية 2030 لتعزيز جودة الحياة، وهذه فرصة ممتازة لمن يبحث عن تحفيز طبيعي لأمعائه.
الأسئلة الشائعة حول علاج الإمساك
الماء الدافئ مع الليمون صباحاً يُحفّز حركة الأمعاء. القهوة المحتوية على الكافيين تزيد نشاط القولون بنسبة 60% خلال دقائق. عصير البرقوق (الخوخ المجفف) غني بالسوربيتول الذي يسحب الماء للأمعاء ويُسرّع الإخراج خلال ساعات.
طبياً، التبرز أقل من 3 مرات أسبوعياً يُعتبر إمساكاً. إذا مرت 7 أيام دون تبرز مع أعراض كالانتفاخ الشديد أو الألم أو القيء، راجع الطبيب فوراً لاستبعاد انسداد معوي أو انحشار برازي.
الموز الناضج (الأصفر) يحتوي على ألياف قابلة للذوبان تُساعد في تليين البراز. أما الموز غير الناضج (الأخضر) فيحتوي على نشا مقاوم قد يُبطئ حركة الأمعاء ويُفاقم الإمساك عند بعض الأشخاص.
المصدر: Advances in Nutrition — ASN
الإمساك لا يُسبب زيادة حقيقية في الدهون، لكنه يُسبب زيادة مؤقتة في الوزن بسبب تراكم البراز والانتفاخ واحتباس الماء. هذه الزيادة تختفي بعد تفريغ الأمعاء ولا تُعَدُّ زيادة وزن فعلية.
نعم، تراكم البراز في القولون والمستقيم قد يضغط على الأعصاب والعضلات المجاورة في أسفل الظهر ويُسبب ألماً مُحوَّلاً. هذا الألم يختفي عادةً بعد تفريغ الأمعاء وعلاج الإمساك.
المصدر: Nature Reviews Disease Primers
نعم، حقنة زيت الزيتون الشرجية (100-150 مل) تُستخدم أحياناً لتليين البراز الصلب المنحشر. تُترك 15-30 دقيقة قبل محاولة الإخراج. لكن يُفضل استخدام الحقن الشرجية الصيدلانية المُعدَّة لهذا الغرض.
الإمساك العضوي يحدث بسبب مرض واضح (ورم، انسداد، خمول الغدة الدرقية). الإمساك الوظيفي لا يوجد سبب عضوي مُحدَّد ويرتبط بنمط الحياة أو خلل في حركة الأمعاء أو عضلات الحوض دون مرض بنيوي.
نعم، النشاط البدني يُحفّز الحركة الدودية للأمعاء ويُسرّع عبور البراز. المشي 30 دقيقة يومياً، واليوغا، وتمارين البطن تُحسّن أعراض الإمساك بشكل ملحوظ خاصة عند كبار السن.
هناك عوامل وراثية تؤثر على حركة الأمعاء وحساسية الجهاز الهضمي. دراسات أظهرت أن الإمساك المزمن ومتلازمة القولون العصبي أكثر شيوعاً في بعض العائلات، لكن نمط الحياة يبقى العامل الأهم.
المصدر: Nature Reviews Disease Primers
لا يوجد دليل علمي قاطع على أن الإمساك يُسبب سرطان القولون مباشرة. لكن ظهور إمساك جديد ومفاجئ بعد سن 50 مع نزيف أو فقدان وزن يستدعي تنظيراً لاستبعاد الأورام كسبب للإمساك.
الخاتمة
الإمساك ليس عيباً ولا مسألة تافهة يمكن تجاهلها إلى ما لا نهاية. لقد رأينا في هذا المقال أن أسباب الإمساك تتراوح بين عادات بسيطة يمكن تعديلها خلال أيام، وأمراض كامنة تحتاج تشخيصاً دقيقاً وعلاجاً متخصصاً. رأينا أيضاً أن مضاعفات الإمساك المُهمَل قد تكون خطيرة ومؤلمة ومكلفة. الخبر الجيد أن الحلول موجودة ومتنوعة: من تعديل بسيط في الغذاء والنشاط البدني، إلى ملينات البطن المتاحة في كل صيدلية، وصولاً إلى أدوية حديثة وعلاجات سلوكية متقدمة.
تغيير نمط الحياة ليس مجرد نصيحة عابرة تسمعها وتنساها؛ إنه حجر الأساس الحقيقي في علاج الإمساك والوقاية من عودته. لكن إذا جرّبت هذه التعديلات لعدة أسابيع دون تحسن ملموس، أو إذا ظهرت أي من العلامات التحذيرية التي استعرضناها، فلا تتردد في مراجعة طبيب مختص. متى يكون الإمساك مؤشراً لمرض خطير؟ عندما يتجاهله صاحبه.
فهل قمت اليوم بمراجعة كمية الألياف والماء التي تناولتها؟
إذا وجدت في هذا المقال إجابة عن سؤال كان يُقلقك، أو اكتشفت معلومة لم تكن تعرفها عن جسمك، فشاركه مع شخص تعرف أنه يعاني من نفس المشكلة ويخجل من التحدث عنها. المعرفة الطبية الصحيحة تستحق الانتشار.
قاموس المصطلحات العلمية
📖 قاموس المصطلحات العلمية
التشخيص والمعايير الطبية
الإمساك (Constipation)
التعريف: حالة تتميز بصعوبة إخراج البراز أو ندرته (أقل من 3 مرات أسبوعياً) مع براز صلب وإجهاد أثناء التبرز. قد يكون عابراً أو مزمناً حسب المدة والسبب.
معايير روما الرابعة (Rome IV Criteria)
التعريف: مجموعة معايير تشخيصية دولية وُضعت عام 2016 لتصنيف اضطرابات الجهاز الهضمي الوظيفية، تشترط وجود عرضين أو أكثر لمدة 3 أشهر خلال آخر 6 أشهر لتشخيص الإمساك المزمن.
مقياس بريستول لقوام البراز (Bristol Stool Scale)
التعريف: تصنيف بصري طبي يُقسّم البراز إلى 7 أنواع من الصلب المتكتل (النوع 1) إلى السائل (النوع 7). الأنواع 3 و4 تُمثّل القوام الطبيعي، بينما 1 و2 يدلان على الإمساك.
الإمساك المزمن مجهول السبب (Chronic Idiopathic Constipation – CIC)
التعريف: إمساك مستمر لا يُعزى لسبب عضوي أو دوائي واضح بعد استبعاد الأمراض الأخرى. يُعالج بتعديل نمط الحياة والملينات وأحياناً أدوية متخصصة.
التشريح ووظائف الجهاز الهضمي
القولون (Colon)
التعريف: الجزء الأخير من الأمعاء الغليظة، يمتد من الأعور إلى المستقيم. وظيفته الرئيسة امتصاص الماء والأملاح من الطعام المهضوم وتحويله إلى براز متماسك.
المستقيم (Rectum)
التعريف: الجزء الأخير من الأمعاء الغليظة قبل فتحة الشرج مباشرة، يعمل كمخزن مؤقت للبراز ويُرسل إشارات عصبية للدماغ عند امتلائه لتحفيز الرغبة في التبرز.
الحركة الدودية (Peristalsis)
التعريف: تقلصات عضلية موجية إيقاعية في جدار الأمعاء تدفع المحتويات للأمام. تشبه طريقة عصر أنبوب معجون الأسنان من الخلف للأمام لإخراج المحتوى.
عضلة المستقيم والشرج (Puborectalis Muscle)
التعريف: عضلة تُشكّل حلقة حول المستقيم وتتحكم في زاوية الإخراج. عند الجلوس بزاوية 90 درجة تنقبض وتُضيّق المجرى، بينما وضعية القرفصاء تُرخيها وتُسهّل الإخراج.
المصرة الشرجية (Anal Sphincter)
التعريف: عضلتان دائريتان (داخلية لا إرادية وخارجية إرادية) تُحيطان بفتحة الشرج وتتحكمان في إغلاقها وفتحها أثناء عملية التبرز.
منعكس التبرز (Defecation Reflex)
التعريف: استجابة عصبية تلقائية تحدث عند امتلاء المستقيم، تُرسل إشارات للدماغ تُنبّه بالحاجة للتبرز. تجاهل هذا المنعكس المتكرر يُضعفه تدريجياً ويسبب إمساكاً مزمناً.
المنعكس المعدي القولوني (Gastrocolic Reflex)
التعريف: استجابة فسيولوجية تُحفّز حركة القولون عند دخول الطعام للمعدة، تبلغ ذروتها صباحاً وبعد الوجبات الكبيرة. استغلال هذا التوقيت يُساعد في تنظيم عادة الإخراج.
عضلات قاع الحوض (Pelvic Floor Muscles)
التعريف: مجموعة عضلات تُشكّل قاعدة الحوض وتدعم أعضاءه (المثانة، الرحم، المستقيم). خلل تنسيقها قد يُسبب إمساكاً مقاوماً للعلاج رغم سلامة القولون.
التغذية والألياف
الألياف الغذائية (Dietary Fiber)
التعريف: كربوهيدرات نباتية لا يستطيع الجسم هضمها، تمر عبر الجهاز الهضمي وتُساعد في تنظيم حركة الأمعاء. تنقسم إلى قابلة للذوبان وغير قابلة للذوبان.
الألياف القابلة للذوبان (Soluble Fiber)
التعريف: ألياف تذوب في الماء وتُشكّل مادة هلامية لزجة تُليّن البراز وتُبطئ الهضم. توجد في الشوفان والتفاح والبقوليات وبذور الشيا.
الألياف غير القابلة للذوبان (Insoluble Fiber)
التعريف: ألياف لا تذوب في الماء، تعمل كـ”كاسحة” تزيد حجم البراز وتُسرّع عبوره. توجد في القمح الكامل والخضراوات الورقية والمكسرات.
الملينات والعلاجات الدوائية
مكملات الألياف — ملينات مُكوِّنة للكتلة (Bulk-forming Laxatives)
التعريف: ملينات تعمل بنفس مبدأ الألياف الغذائية؛ تمتص الماء وتزيد حجم البراز. أشهرها السيليوم (Psyllium). الأكثر أماناً للاستخدام طويل الأمد لكنها تحتاج 2-3 أيام للمفعول.
الملينات التناضحية (Osmotic Laxatives)
التعريف: ملينات تسحب الماء إلى تجويف الأمعاء عبر مبدأ التناضح، فتُليّن البراز وتُحفّز الحركة. أشهرها بولي إيثيلين غليكول (PEG) واللاكتولوز. آمنة للحوامل ومفعولها خلال 1-2 يوم.
الملينات المنبّهة (Stimulant Laxatives)
التعريف: ملينات تُحفّز جدار القولون مباشرة لزيادة التقلصات العضلية. أشهرها البيساكوديل (Bisacodyl) والسينوسايد (Sennoside). مفعولها سريع (6-12 ساعة) لكن الاستخدام المزمن قد يُسبب اعتماداً معوياً.
ملينات البراز / المُطرّيات (Stool Softeners)
التعريف: مواد تسمح للماء بالتغلغل في البراز وتليينه دون تحفيز مباشر للأمعاء. أشهرها دوكوسات الصوديوم (Docusate Sodium). لطيفة لكن فعاليتها محدودة في الحالات الشديدة.
الاعتماد على الملينات (Laxative Dependence)
التعريف: حالة تعتاد فيها الأمعاء على الملينات المنبّهة وتفقد قدرتها على الحركة الذاتية بدونها. تحدث عند الاستخدام اليومي المزمن للملينات المنبّهة لفترات طويلة.
لوبيبروستون (Lubiprostone)
التعريف: دواء موصوف يُنشّط قنوات الكلوريد في بطانة الأمعاء، مما يزيد إفراز السوائل في تجويف القولون ويُسرّع العبور. معتمد من FDA للإمساك المزمن.
لِناكلوتايد (Linaclotide)
التعريف: دواء موصوف يعمل على مستقبلات الغوانيلات سيكلاز (Guanylate Cyclase-C) في الأمعاء، يزيد إفراز السوائل ويُقلل الألم الحشوي. فعّال للإمساك المزمن والقولون العصبي مع غلبة الإمساك.
بروكالوبرايد (Prucalopride)
التعريف: دواء موصوف يعمل كمنبّه انتقائي لمستقبلات السيروتونين (5-HT4 Receptor Agonist)، يُحسّن حركة القولون بشكل مباشر. يُستخدم عند فشل الملينات التقليدية.
المضاعفات والحالات المرضية
البواسير (Hemorrhoids)
التعريف: تورّم وانتفاخ في الأوعية الدموية داخل المستقيم أو حول فتحة الشرج. تحدث غالباً بسبب الإجهاد المتكرر أثناء التبرز، وتُسبب حكة ونزيفاً وألماً.
الشق الشرجي (Anal Fissure)
التعريف: تمزق صغير في الجلد المبطّن لفتحة الشرج، يحدث عادة عند مرور براز صلب وكبير الحجم. يُسبب ألماً حاداً أثناء التبرز ونزيفاً بسيطاً.
انحشار البراز (Fecal Impaction)
التعريف: تراكم كتلة برازية صلبة وكبيرة في المستقيم لا يستطيع الجسم طردها بمفرده. من أخطر مضاعفات الإمساك، شائعة عند كبار السن وقد تحتاج تفريغاً طبياً يدوياً.
تدلي المستقيم (Rectal Prolapse)
التعريف: خروج جزء من بطانة المستقيم عبر فتحة الشرج للخارج. يحدث بسبب الإجهاد المزمن والشديد المتكرر، ويحتاج غالباً لتدخل جراحي.
خلل عضلات قاع الحوض (Pelvic Floor Dysfunction)
التعريف: خلل في تنسيق عضلات قاع الحوض؛ تنقبض بدلاً من أن تسترخي أثناء محاولة التبرز، مما يُعيق الإخراج رغم سلامة القولون. يُشخَّص باختبارات متخصصة ويُعالج بالارتجاع البيولوجي.
متلازمة القولون العصبي مع غلبة الإمساك (IBS-C)
التعريف: اضطراب وظيفي مزمن في الجهاز الهضمي يتميز بألم بطني متكرر مرتبط بالتبرز، مع غلبة الإمساك على الأعراض. أكثر شيوعاً عند النساء ويتأثر بالضغط النفسي.
الفحوصات والتشخيص
تنظير القولون (Colonoscopy)
التعريف: إجراء تشخيصي يُدخَل فيه أنبوب مرن مزوّد بكاميرا عبر فتحة الشرج لفحص بطانة القولون بالكامل. يُستخدم لاستبعاد أمراض عضوية كالأورام والالتهابات.
دراسة عبور القولون (Colonic Transit Study)
التعريف: اختبار يبتلع فيه المريض كبسولة تحتوي على حلقات صغيرة ظاهرة بالأشعة، ثم يُصوَّر البطن بعد عدة أيام لتحديد سرعة حركة المحتويات عبر القولون.
قياس ضغط الشرج والمستقيم (Anorectal Manometry)
التعريف: اختبار يقيس قوة وتنسيق العضلات المسؤولة عن عملية الإخراج باستخدام مستشعرات ضغط. يُستخدم لتشخيص خلل عضلات قاع الحوض.
اختبار طرد البالون (Balloon Expulsion Test)
التعريف: اختبار بسيط يُقيّم قدرة المريض على طرد بالون صغير مملوء بالماء من المستقيم خلال دقيقة واحدة. عدم القدرة على طرده يشير لخلل في وظيفة الإخراج.
العلاجات المتقدمة والبحثية
العلاج بالارتجاع البيولوجي (Biofeedback Therapy)
التعريف: تدريب سلوكي يتعلم فيه المريض التحكم الواعي في عضلات الحوض أمام شاشة تعرض نشاطها في الوقت الحقيقي. فعّال جداً (70-80% نسبة نجاح) لعلاج خلل عضلات قاع الحوض.
تدريب الأمعاء (Bowel Retraining)
التعريف: برنامج سلوكي يهدف لإعادة تنظيم عادة الإخراج عبر الجلوس على المرحاض في أوقات ثابتة (عادة صباحاً بعد الإفطار) للاستفادة من المنعكس المعدي القولوني وإعادة تدريب منعكس التبرز.
ميكروبيوم الأمعاء (Gut Microbiome)
التعريف: مجتمع الكائنات الدقيقة (بكتيريا، فطريات، فيروسات) التي تعيش في الجهاز الهضمي. أبحاث حديثة تربط بين انخفاض تنوعه والإمساك المزمن، وتُبشّر بعلاجات مستقبلية مبنية على تعديله.
البروبيوتيك (Probiotics)
التعريف: كائنات حية دقيقة (بكتيريا نافعة) عند تناولها بكميات كافية تُقدّم فوائد صحية. توجد في الزبادي ومكملات غذائية، وبعض سلالاتها قد تُحسّن أعراض الإمساك بشكل متوسط.
المصادر والمراجع
- Mearin, F., Lacy, B. E., Chang, L., et al. (2016). Bowel Disorders. Gastroenterology, 150(6), 1393–1407.
DOI: 10.1053/j.gastro.2016.02.031
الورقة المرجعية لمعايير روما الرابعة لتشخيص اضطرابات الأمعاء الوظيفية بما فيها الإمساك المزمن. - Bharucha, A. E., & Lacy, B. E. (2020). Mechanisms, Evaluation, and Management of Chronic Constipation. Gastroenterology, 158(5), 1232–1249.
DOI: 10.1053/j.gastro.2019.12.034
مراجعة شاملة لآليات الإمساك المزمن وتقييمه وطرق علاجه الحديثة. - Camilleri, M., Ford, A. C., Mawe, G. M., et al. (2017). Chronic Constipation. Nature Reviews Disease Primers, 3, 17095.
DOI: 10.1038/nrdp.2017.95
مرجع شامل من مجلة Nature يُغطي الفيزيولوجيا المرضية والتشخيص والعلاج. - Rao, S. S. C., Bharucha, A. E., Chiarioni, G., et al. (2016). Anorectal Disorders. Gastroenterology, 150(6), 1430–1442.
DOI: 10.1053/j.gastro.2016.02.009
دراسة مرجعية عن اضطرابات قاع الحوض ودورها في الإمساك. - Black, C. J., & Ford, A. C. (2018). Chronic idiopathic constipation in adults: epidemiology, pathophysiology, diagnosis and clinical management. Medical Journal of Australia, 209(2), 86–91.
DOI: 10.5694/mja18.00241
مراجعة وبائية وسريرية للإمساك المزمن مجهول السبب عند البالغين. - Dimidi, E., Christodoulides, S., Scott, S. M., & Whelan, K. (2017). Mechanisms of Action of Probiotics and the Gastrointestinal Microbiota on Gut Motility and Constipation. Advances in Nutrition, 8(3), 484–494.
DOI: 10.3945/an.116.014407
دراسة عن تأثير البروبيوتيك على حركة الأمعاء والإمساك. - National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). (2024). Constipation. NIH.
https://www.niddk.nih.gov/health-information/digestive-diseases/constipation
صفحة المعاهد الوطنية للصحة الأمريكية عن الإمساك: تعريفه وأسبابه وعلاجه. - World Gastroenterology Organisation (WGO). (2010). WGO Global Guideline: Constipation.
https://www.worldgastroenterology.org/guidelines/constipation
الإرشادات العالمية من المنظمة العالمية لأمراض الجهاز الهضمي حول تشخيص وعلاج الإمساك. - American Gastroenterological Association (AGA). (2013). AGA Medical Position Statement on Constipation. Gastroenterology, 144(1), 211–217.
DOI: 10.1053/j.gastro.2012.10.029
موقف الجمعية الأمريكية لأمراض الجهاز الهضمي الرسمي من تدبير الإمساك. - Mayo Clinic. (2024). Constipation — Diagnosis and Treatment.
https://www.mayoclinic.org/diseases-conditions/constipation/diagnosis-treatment/drc-20354259
دليل مايو كلينك لتشخيص وعلاج الإمساك، مرجع موثوق للمرضى والأطباء. - U.S. Food and Drug Administration (FDA). (2023). FDA-Approved Drugs for Chronic Idiopathic Constipation.
https://www.fda.gov
معلومات عن الأدوية المعتمدة من إدارة الغذاء والدواء لعلاج الإمساك المزمن. - Lacy, B. E., Mearin, F., Chang, L., et al. (2016). Bowel Disorders. Gastroenterology, 150(6), 1393–1407.
المرجع الأساسي لمعايير روما الرابعة. - Talley, N. J. (2021). Clinical Gastroenterology: A Practical Problem-Based Approach. Elsevier.
كتاب أكاديمي شامل في أمراض الجهاز الهضمي السريرية. - Sleisenger, M. H., & Fordtran, J. S. (2020). Sleisenger and Fordtran’s Gastrointestinal and Liver Disease (11th ed.). Elsevier.
الكتاب المرجعي الأشهر عالمياً في أمراض الجهاز الهضمي والكبد. - Wald, A. (2019). Constipation: Advances in Diagnosis and Treatment. Scientific American Medicine.
مقال علمي مبسّط يشرح التطورات الحديثة في تشخيص وعلاج الإمساك.
قراءات إضافية ومصادر للتوسع
- Rao, S. S. C., & Patcharatrakul, T. (2016). Diagnosis and Treatment of Dyssynergic Defecation. Journal of Neurogastroenterology and Motility, 22(3), 423–435. DOI: 10.5056/jnm16060
لماذا نقترح عليك قراءته؟ يتناول بالتفصيل خلل التنسيق في عضلات قاع الحوض كسبب خفي للإمساك المقاوم للعلاج، ويشرح آليات التشخيص والعلاج بالارتجاع البيولوجي. - Bove, A., Bellini, M., Battaglia, E., et al. (2012). Consensus Statement AIGO/SICCR: Diagnosis and Treatment of Chronic Constipation and Obstructed Defecation. World Journal of Gastroenterology, 18(14), 1555–1564. DOI: 10.3748/wjg.v18.i14.1555
لماذا نقترح عليك قراءته؟ بيان إجماع طبي دولي يقدم خوارزمية تشخيصية وعلاجية متكاملة للإمساك المزمن وانسداد مخرج الحوض. - Shin, A., & Camilleri, M. (2019). Diagnostic Assessment of Diabetic Gastroparesis and Constipation. Diabetes, 68(3), 475–484. DOI: 10.2337/db18-1316
لماذا نقترح عليك قراءته؟ يربط بين مرض السكري واضطرابات حركة الأمعاء بشكل مفصل، وهو مفيد لمن يريد فهم الإمساك المرتبط بالأمراض الاستقلابية.
📋 البروتوكولات والإرشادات الطبية الرسمية المعتمدة
-
معايير روما الرابعة (Rome IV Criteria — 2016): المعيار الدولي المعتمد لتشخيص الإمساك الوظيفي المزمن واضطرابات الأمعاء الوظيفية.
المصدر: مؤسسة روما (Rome Foundation) — Gastroenterology, 2016 -
إرشادات الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA — 2013): الموقف الرسمي من تدبير الإمساك وتوصيات العلاج المتدرج.
المصدر: AGA Medical Position Statement on Constipation — Gastroenterology, 2013 -
الإرشادات العالمية للمنظمة العالمية لأمراض الجهاز الهضمي (WGO — 2010): دليل عالمي شامل لتشخيص وعلاج الإمساك مُكيَّف حسب الموارد المتاحة.
المصدر: المنظمة العالمية لأمراض الجهاز الهضمي (WGO) — Global Guideline: Constipation -
إرشادات المعاهد الوطنية للصحة الأمريكية (NIH/NIDDK — 2024): دليل محدّث للمرضى والأطباء يشمل التعريف والأسباب وخيارات العلاج.
المصدر: المعاهد الوطنية للصحة الأمريكية (NIH/NIDDK) -
توصيات الكلية الأمريكية لأمراض الجهاز الهضمي (ACG — 2021): إرشادات مُحدّثة لتدبير الإمساك المزمن مجهول السبب.
المصدر: الكلية الأمريكية لأمراض الجهاز الهضمي (ACG) — The American Journal of Gastroenterology -
بروتوكول وزارة الصحة السعودية: الإرشادات الوطنية لتعزيز الصحة الهضمية وتوعية المجتمع بنمط الحياة الصحي ضمن رؤية 2030.
المصدر: وزارة الصحة — المملكة العربية السعودية
🛡️ بيان المصداقية والشفافية
تلتزم موسوعة خلية العلمية بتقديم محتوى طبي مبني على أحدث الأدلة العلمية والإرشادات السريرية المعتمدة من مؤسسات طبية دولية مرموقة. يعتمد هذا المقال على دراسات محكّمة ومنشورة في مجلات علمية رائدة مثل Gastroenterology وNature Reviews Disease Primers، وإرشادات صادرة عن جهات معتمدة مثل الجمعية الأمريكية لأمراض الجهاز الهضمي (AGA) والمنظمة العالمية لأمراض الجهاز الهضمي (WGO) والمعاهد الوطنية للصحة الأمريكية (NIH). جميع المصادر مُوثّقة ومُرفقة بروابطها في نهاية المقال. لا تتضمن هذه المقالة أي محتوى مدفوع أو ترويجي لمنتجات أو أدوية بعينها.
⚠️ تحذير وإخلاء مسؤولية
المعلومات الواردة في هذا المقال مُقدَّمة من موسوعة خلية العلمية لأغراض التثقيف الصحي والتوعية العامة فقط، ولا تُعَدُّ بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج المهني. لا تبدأ أو توقف أو تُغيّر أي دواء أو ملين دون استشارة طبيبك المعالج. إذا كنت تعاني من أعراض مستمرة أو علامات تحذيرية كالنزيف الشرجي أو فقدان الوزن غير المبرر، فراجع طبيباً مختصاً فوراً. كل حالة طبية فريدة وتحتاج تقييماً فردياً من متخصص مؤهل.
تمت المراجعة الطبية والعلمية ✓
بواسطة هيئة التحرير العلمية — موسوعة خلية العلمية — فبراير 2026