ذات الرئة الاستنشاقية: متى تصبح "الشردقة" خطراً يهدد الحياة؟
ماذا يحدث حين تدخل محتويات المعدة أو فتات الطعام إلى رئتيك؟
ذات الرئة الاستنشاقية هي التهاب رئوي ينشأ عن دخول مواد غريبة كالطعام أو اللعاب أو العصارة المعدية إلى الشجرة الرغامية القصبية (Tracheobronchial Tree). يحدث ذلك حين تفشل آليات الحماية الطبيعية كمنعكس السعال (Cough Reflex) وإغلاق لسان المزمار (Epiglottis). تتكاثر البكتيريا اللاهوائية في النسيج الرئوي المتضرر مسببةً عدوى شرسة قد تهدد الحياة خصوصاً لدى كبار السن ومرضى الأعصاب.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصي أمراض تنفسية

طبيب عام ومراجع طبي

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
هل شاهدت يوماً جدّك أو جدّتك وهما يسعلان بعنف أثناء تناول الطعام، ثم تجاهل الجميع الأمر باعتباره “شرقة عابرة”؟ ربما لا تعرف أن تلك اللحظة البسيطة قد تكون بداية كابوس طبي حقيقي اسمه ذات الرئة الاستنشاقية. في موقع خلية، نضع بين يديك المرجع الطبي الأدق لفهم هذه الحالة من ألِفها إلى يائها. ستجد هنا كل ما تحتاجه لتحمي نفسك وأحبائك: من التعريف الدقيق، مروراً بالأعراض التي لا يجب أن تتجاهلها، وصولاً إلى بروتوكولات العلاج والوقاية المبنية على أحدث الأدلة العلمية حتى عام 2025.
1 ما يجب فعله فوراً
- راقب أي سعال متكرر أثناء الأكل أو الشرب عند كبار السن — إنها علامة تحذيرية.
- اطلب تقييم البلع من أخصائي قبل حدوث المشكلة وليس بعدها.
- توجه للطوارئ فوراً إذا ظهرت حمى وبلغم كريه الرائحة بعد حادثة شرقة.
2 خطوات وقائية يومية
- أجلس المريض بزاوية 90 درجة أثناء الأكل وأبقِه جالساً 30 دقيقة بعدها.
- استخدم مكثفات السوائل للمرضى الذين يعانون من صعوبة البلع.
- نظّف فم المريض مرتين يومياً حتى لو كان يتغذى عبر أنبوب.
3 حقائق علمية جوهرية
- معدل الوفيات: 21% خلال 30 يوماً — أخطر من الالتهاب الرئوي العادي.
- 40-70% من مرضى السكتة الدماغية يعانون من “استنشاق صامت” دون سعال.
- العناية الفموية تخفض خطر الإصابة بنسبة 40%.
⚠️ تحذير: ذات الرئة الاستنشاقية حالة طبية طارئة. لا تعتمد على هذا المقال للعلاج — استشر طبيباً فوراً.
ما هي ذات الرئة الاستنشاقية (Aspiration Pneumonia)؟
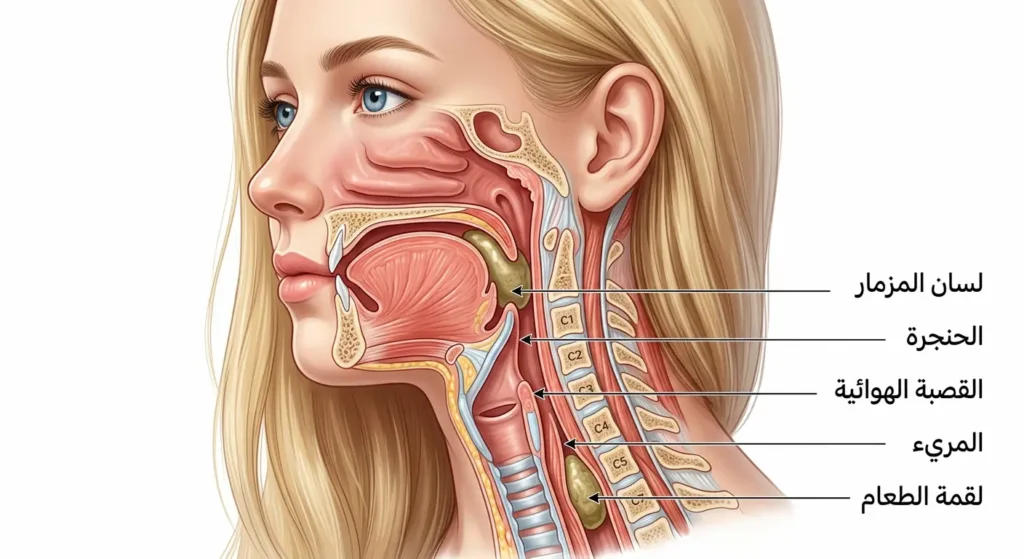
لنبدأ بتصور بسيط. حين تبتلع لقمة طعام، ينغلق لسان المزمار تلقائياً فوق فتحة الحنجرة كغطاء محكم. هذا الانغلاق يمنع أي جسم غريب من الانزلاق إلى القصبة الهوائية (Trachea). في الوقت ذاته، يقف منعكس السعال كحارس أخير يطرد أي دخيل تجاوز الخط الأول. لكن ماذا يحدث حين يتعطل هذان الحارسان؟
الإجابة هي: تدخل المواد الغريبة مباشرة إلى الشُّعب الهوائية (Bronchi) ثم تستقر في أنسجة الرئة العميقة. هذا الحدث الميكانيكي هو ما نسميه “الاستنشاق” أو “الشفط الرئوي” (Pulmonary Aspiration). الالتهاب الرئوي الاستنشاقي لا ينشأ من مجرد استنشاق الهواء الملوث كما في الالتهابات الرئوية المكتسبة من المجتمع؛ إذ إن السبب هنا مادة محسوسة وملموسة تغزو الرئة.
الآلية الفيزيولوجية المرضية (Pathophysiology) تسير في مسارين متوازيين. المسار الأول هو الضرر الكيميائي المباشر: فحمض المعدة (الذي تبلغ حموضته نحو pH 1.5-2.5) يُحدث حرقاً كيميائياً في الغشاء المخاطي للقصبات والحويصلات الهوائية (Alveoli). المسار الثاني هو العدوى البكتيرية: فالمواد المستنشقة تحمل معها بكتيريا من الفم والبلعوم تجد في الرئة المتضررة بيئة مثالية للتكاثر. وبذلك تتحول الرئة من عضو تبادل غازي إلى بؤرة التهابية خطيرة.
أثبتت دراسة منشورة في مجلة Chest عام 2019 أن ما يقارب 5-15% من حالات الالتهاب الرئوي المكتسب من المجتمع (Community-Acquired Pneumonia) هي في الواقع حالات ذات الرئة الاستنشاقية لم يُشخَّص سببها الحقيقي. هذا يعني أن آلاف المرضى حول العالم يُعالَجون دون معرفة أن المشكلة بدأت بشرقة بسيطة.
“الخطأ الأكثر شيوعاً في الممارسة السريرية هو الخلط بين الالتهاب الرئوي الكيميائي (Chemical Pneumonitis) وذات الرئة الاستنشاقية البكتيرية. هذا الخلط يؤدي إلى استخدام مفرط وغير ضروري للمضادات الحيوية في حالات لا تحتاجها أصلاً.”
ما الفرق بين ذات الرئة العادية وذات الرئة الاستنشاقية؟
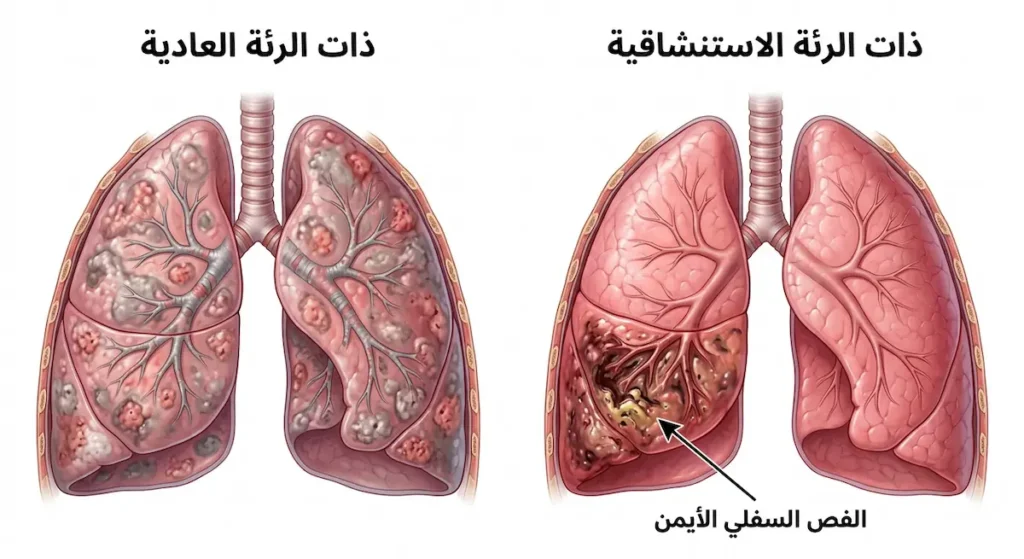
كثيراً ما يخلط الناس بين الالتهاب الرئوي العادي وذات الرئة الاستنشاقية، وهذا الخلط قد يكون مكلفاً. فالتهاب الرئة المكتسب من المجتمع (Community-Acquired Pneumonia – CAP) ينشأ في العادة من استنشاق قطيرات محملة بالبكتيريا أو الفيروسات عبر الهواء. المسبب الأشهر هنا هو بكتيريا المكورات الرئوية (Streptococcus pneumoniae). يصيب هذا النوع الأشخاص الأصحاء أحياناً، ويستجيب عادةً للمضادات الحيوية التقليدية.
على النقيض من ذلك، ذات الرئة الاستنشاقية تبدأ بحدث ميكانيكي: دخول مادة غريبة إلى الرئة. البكتيريا المسببة هنا مختلفة تماماً؛ إذ تغلب البكتيريا اللاهوائية (Anaerobic Bacteria) مثل Fusobacterium وPrevotella وBacteroides، إضافة إلى بكتيريا هوائية مثل Staphylococcus aureus. هذا الفرق في نوع البكتيريا يفسر لماذا يكون البلغم في الالتهاب الرئوي التنفسي ذا رائحة كريهة جداً مقارنة بالتهاب الرئة العادي.
من ناحية أخرى، يختلف التوزيع التشريحي للإصابة. في ذات الرئة الاستنشاقية تتركز الإصابة في المناطق التي تتجه إليها الجاذبية الأرضية: الفص السفلي من الرئة اليمنى عند المرضى الذين يستنشقون وهم واقفون أو جالسون، والفص العلوي الخلفي عند المرضى المستلقين. لماذا الرئة اليمنى تحديداً؟ لأن القصبة الهوائية اليمنى (Right Main Bronchus) أوسع قطراً وأكثر استقامة من اليسرى، فتنزلق المواد إليها بسهولة أكبر.
جدول (1): مقارنة بين ذات الرئة العادية وذات الرئة الاستنشاقية
| وجه المقارنة | ذات الرئة العادية (CAP) | ذات الرئة الاستنشاقية |
|---|---|---|
| آلية الحدوث | استنشاق قطيرات محملة بالجراثيم عبر الهواء | دخول مادة غريبة (طعام، لعاب، عصارة معدية) إلى الرئة |
| البكتيريا المسببة الشائعة | Streptococcus pneumoniae · Haemophilus influenzae | بكتيريا لاهوائية (Fusobacterium · Prevotella · Bacteroides) + Staph. aureus |
| رائحة البلغم | عادية أو بلا رائحة مميزة | كريهة جداً (نتنة) — دليل على البكتيريا اللاهوائية |
| التوزيع التشريحي | أي فص رئوي بلا نمط محدد | الفص السفلي الأيمن (جالس) أو العلوي الخلفي الأيمن (مستلقٍ) |
| الفئة الأكثر عُرضة | أي شخص (بما فيهم الأصحاء) | كبار السن · مرضى الأعصاب · فاقدو الوعي · مرضى الارتجاع |
| المضاد الحيوي الأول | Amoxicillin أو Azithromycin | Amoxicillin-Clavulanate أو Clindamycin |
| معدل الوفيات (30 يوماً) | نحو 5-10% | نحو 21% (يرتفع إلى 29.7% خلال 90 يوماً) |
| المصادر: NEJM — Mandell & Niederman, 2019 · PLOS ONE — Komiya et al., 2020 · ATS/IDSA Clinical Practice Guideline, 2019 | ||
ما هي متلازمة مندلسون؟ وكيف تختلف عن العدوى البكتيرية؟
هنا نصل إلى تفصيل دقيق يجهله كثير من الأطباء المبتدئين أنفسهم. ليس كل استنشاق يؤدي إلى عدوى بكتيرية. في الواقع، ثمة نوعان رئيسان من الأذية الرئوية بعد الاستنشاق:
النوع الأول: الالتهاب الرئوي الكيميائي (Chemical Pneumonitis) أو متلازمة مندلسون (Mendelson’s Syndrome). وُصفت هذه المتلازمة لأول مرة عام 1946 على يد طبيب التوليد الأمريكي كورتيس مندلسون، حين لاحظ أن نساءً حوامل يخضعن للتخدير العام أثناء الولادة القيصرية يستنشقن محتويات معدتهن الحمضية. النتيجة كانت التهاباً رئوياً حاداً وعنيفاً خلال ساعات قليلة: ضيق تنفس شديد، تسارع في ضربات القلب، وانخفاض مفاجئ في مستوى الأكسجين. الملفت أن هذا الالتهاب كيميائي بحت؛ أي أن حمض المعدة هو من يُحدث الضرر وليس البكتيريا. لذلك لا تنفع المضادات الحيوية في المراحل الأولى من هذا النوع.
النوع الثاني: ذات الرئة الاستنشاقية البكتيرية (Bacterial Aspiration Pneumonia). هنا تكون المادة المستنشقة محملة بالبكتيريا من تجويف الفم أو البلعوم. التطور يكون أبطأ وأكثر مكراً: قد تمر أيام أو حتى أسبوع قبل أن تظهر الأعراض. البلغم يكون قيحياً وذا رائحة نتنة مميزة.
إذاً كيف يفرّق الطبيب بينهما في غرفة الطوارئ؟ يعتمد الأمر على السياق السريري. إن كان المريض قد خضع لتخدير عام قبل ساعات وظهرت عليه أعراض تنفسية حادة، فالتشخيص الأرجح هو متلازمة مندلسون. أما إن كان مريضاً مسناً في دار رعاية ظهرت عليه حمى وسعال ببلغم كريه بعد أيام من ملاحظة صعوبة في البلع، فالتشخيص الأرجح هو التهاب الرئة الاستنشاقي البكتيري.
وفقاً لمراجعة شاملة نُشرت في The New England Journal of Medicine عام 2019 بعنوان “Aspiration Pneumonia”، فإن معدل الوفيات في حالات الالتهاب الرئوي الكيميائي الحاد (متلازمة مندلسون) قد يصل إلى 30-50% في وحدات العناية المركزة إذا تطور إلى متلازمة الضائقة التنفسية الحادة (ARDS).
اقرأ أيضاً: الاختناق (Choking): الإسعافات الأولية الأساسية والوقاية
من هم الأكثر عُرضة للإصابة بذات الرئة الاستنشاقية؟

ليس كل شخص معرضاً بالقدر ذاته لهذا الخطر. ثمة فئات بعينها تواجه احتمالية أعلى بكثير. دعنا نستعرضها بتفصيل علمي دقيق.
الأمراض العصبية: حين يفقد الدماغ سيطرته على البلع
عملية البلع ليست حركة عضلية بسيطة. إنها سلسلة معقدة تتطلب تنسيقاً دقيقاً بين أكثر من 30 عضلة و5 أعصاب قحفية (Cranial Nerves). أي خلل عصبي يطال هذه السلسلة يُحدث ما يُعرف بعُسر البلع (Dysphagia). السكتة الدماغية (Stroke) تقف على رأس القائمة؛ إذ تُظهر الأبحاث أن ما بين 37-78% من مرضى السكتة الدماغية يعانون من درجة ما من صعوبة البلع والالتهاب الرئوي يُعَدُّ السبب الأول للوفاة لديهم بعد السكتة. كما أن مرض باركنسون (Parkinson’s Disease) يُبطئ حركة عضلات البلعوم تدريجياً. ومرض ألزهايمر (Alzheimer’s Disease) في مراحله المتقدمة يُفقد المريض القدرة على تنسيق المضغ والبلع بشكل كامل.
ضعف الوعي: حين ينام الحارس
منعكس السعال ومنعكس البلع يعملان بكفاءة فقط حين يكون الوعي سليماً. التخدير العام (General Anesthesia) يُثبط هذه المنعكسات بالكامل، ولهذا يُطلب من المرضى الصيام قبل العمليات الجراحية. التسمم الكحولي الشديد يفعل الشيء ذاته. كذلك نوبات الصرع (Epileptic Seizures) وحالات الغيبوبة (Coma) والتهدئة الدوائية المفرطة (Over-sedation) في وحدات العناية المركزة.
لقد أشار تقرير صادر عن المعاهد الوطنية للصحة الأمريكية (NIH) عام 2022 إلى أن مرضى العناية المركزة الذين يخضعون للتنبيب الرغامي (Endotracheal Intubation) لأكثر من 48 ساعة يرتفع لديهم خطر الاستنشاق بمقدار 6-20 ضعفاً مقارنة بالمرضى غير المنبَّبين.
مشاكل الجهاز الهضمي: حين يعود الطعام من حيث أتى
الارتجاع المعدي المريئي (Gastroesophageal Reflux Disease – GERD) يُعَدُّ عامل خطر صامتاً ومُهملاً. فالارتجاع الليلي تحديداً يسمح لمحتويات المعدة الحمضية بالتسلل إلى البلعوم ثم إلى المجرى التنفسي أثناء النوم دون أن يشعر المريض. فتق الحجاب الحاجز (Hiatal Hernia) يزيد الوضع سوءاً. وكذلك الأنابيب الأنفية المعدية (Nasogastric Tubes – NG Tubes) التي تُستخدم لتغذية المرضى غير القادرين على البلع؛ فهي تُبقي العضلة العاصرة السفلى للمريء مفتوحة جزئياً.
اقرأ أيضاً: مضادات الحموضة: ما الفرق بينها وبين مثبطات مضخة البروتون؟
كبار السن: حين تتكاتف عوامل الخطر
في المملكة العربية السعودية، يتزايد الاهتمام بصحة كبار السن مع تسارع وتيرة الشيخوخة السكانية. وبحسب إحصاءات الهيئة العامة للإحصاء، يتنامى عدد كبار السن بوتيرة متسارعة ضمن رؤية 2030 التي تولي الرعاية الصحية لهذه الفئة اهتماماً خاصاً. ضعف العضلات الهيكلية المسؤولة عن البلع، وتراجع منعكس السعال، وسوء النظافة الفموية (Oral Hygiene) كلها تتضافر لجعل المسنّ هدفاً سهلاً لذات الرئة الاستنشاقية.
جدول (2): عوامل الخطر الرئيسة لذات الرئة الاستنشاقية ونسبة الخطر
| عامل الخطر | آلية التأثير | نسبة عسر البلع المرتبطة | ملاحظات سريرية |
|---|---|---|---|
| السكتة الدماغية (Stroke) | تلف مراكز البلع في جذع الدماغ أو القشرة | 37-78% | الالتهاب الرئوي هو السبب الأول للوفاة بعد السكتة |
| مرض باركنسون | بطء حركة عضلات البلعوم والمريء | 50-80% | يتفاقم مع تقدم المرض |
| مرض ألزهايمر | فقدان القدرة على تنسيق المضغ والبلع | حتى 84% في المراحل المتأخرة | الاستنشاق الصامت شائع جداً |
| التخدير العام | تثبيط كامل لمنعكسات السعال والبلع | — | لذلك يُفرض صيام ما قبل العملية |
| التنبيب الرغامي > 48 ساعة | إبقاء المجرى الهوائي مفتوحاً مع تراكم الإفرازات | — | يرفع الخطر 6-20 ضعفاً |
| الارتجاع المعدي المريئي (GERD) | تسرب محتويات المعدة الحمضية للبلعوم ليلاً | — | خطر صامت أثناء النوم |
| سوء النظافة الفموية | زيادة الحمل البكتيري في اللعاب المستنشق | — | العناية الفموية تخفض خطر الإصابة بنسبة 40% |
| المصادر: NIH — StatPearls: Aspiration Pneumonia, 2022 · NEJM — Mandell & Niederman, 2019 · Journal of the American Geriatrics Society, 2018 | |||
“في ممارستي اليومية، ألاحظ أن كثيراً من حالات الشردقة وكبار السن تمرّ دون انتباه الأهل. أنصح بشدة بمراقبة أي مسنّ يسعل أثناء الشرب أو الأكل، فهذا قد يكون العلامة الأولى لعُسر البلع، وبالتالي بوابة للالتهاب الرئوي الاستنشاقي. التقييم المبكر بواسطة أخصائي بلع قد ينقذ حياة المريض حرفياً.”
كيف تكتشف الخطر؟ ما أعراض ذات الرئة الاستنشاقية؟
الأعراض تنقسم إلى مرحلتين واضحتين، وفهم هذا التقسيم قد يكون الفارق بين تدخل مبكر ناجح وبين كارثة.
الأعراض الفورية أثناء حدث الاستنشاق
لحظة دخول الطعام أو السوائل في الرئة، يندفع الجسم في ردة فعل دفاعية عنيفة. سعال انفجاري شديد يحاول طرد الجسم الغريب. شعور بالاختناق مع صوت صرير (Stridor) قد يُسمع من مسافة. ازرقاق (Cyanosis) في الشفتين والأطراف نتيجة نقص الأكسجين. في بعض الحالات، يفقد المريض وعيه مؤقتاً. هذه هي لحظة الإسعافات الأولية للشرقة التي يجب أن يعرفها كل شخص.
مثال تطبيقي من واقع الحياة:
تخيّل أن والدك البالغ من العمر 72 عاماً أصيب بسكتة دماغية قبل شهرين وعاد إلى المنزل. ذات مساء، أثناء تناوله شوربة خفيفة، لاحظتَ أنه يسعل بشكل متقطع مع كل رشفة. لم يختنق تماماً، لكنه بدا متعباً بعد الوجبة. بعد ثلاثة أيام، ارتفعت حرارته إلى 38.5 درجة مئوية، وبدأ يشكو من ألم في صدره الأيمن يزداد مع كل نفَس عميق. ما الذي حدث؟ خلال تلك الوجبات، كانت كميات صغيرة من السائل تتسرب إلى رئتيه دون أن يستطيع طردها، وتكاثرت البكتيريا في النسيج الرئوي المتضرر. هذا السيناريو هو الشكل الأكثر شيوعاً لذات الرئة الاستنشاقية عند كبار السن.
الأعراض المتأخرة بعد أيام من الاستنشاق
في كثير من الحالات، لا يُلاحَظ حدث الاستنشاق أصلاً. هذا ما يُسمى “الاستنشاق الصامت” (Silent Aspiration)، وهو شائع جداً عند مرضى الأعصاب. الأعراض تظهر بعد يوم إلى عدة أيام:
- حمى متصاعدة مع قشعريرة وتعرق ليلي.
- ألم في الصدر ذو طابع جنبي (Pleuritic Chest Pain) يشتد مع التنفس العميق.
- بلغم قيحي ذو رائحة كريهة جداً (Foul-smelling Sputum) يُعَدُّ دليلاً شبه قاطع على وجود بكتيريا لاهوائية.
- ضيق تنفس تدريجي وتسارع في معدل التنفس.
- تعب عام ونقص في الشهية وتشوش ذهني ملحوظ عند المسنين.
هل تعلم أن “الاستنشاق الصامت” يحدث عند ما يصل إلى 40-70% من مرضى السكتة الدماغية؟ هؤلاء المرضى لا يسعلون ولا يختنقون حين تدخل المواد إلى رئاتهم. لهذا السبب يُجري أطباء العناية المركزة اختبارات بلع متخصصة لكل مريض سكتة دماغية قبل السماح له بتناول أي طعام أو شراب عن طريق الفم.
اقرأ أيضاً: الإنعاش القلبي الرئوي (CPR): متى وكيف يتم تطبيقه؟
كيف يؤكد الأطباء تشخيص ذات الرئة الاستنشاقية؟
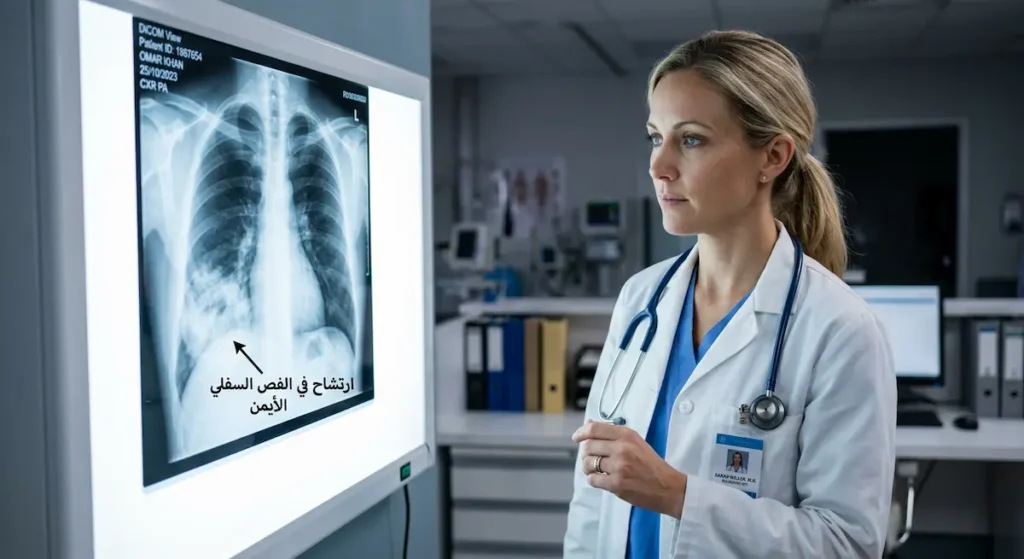
التشخيص يتطلب مزيجاً من الفطنة السريرية والأدوات التصويرية والمخبرية. إليك المسار التشخيصي كاملاً.
يبدأ الطبيب بالفحص السريري (Clinical Examination). باستخدام السماعة الطبية (Stethoscope)، يستمع إلى أصوات الرئة. الأصوات المميزة هنا هي الفرقعة (Crackles) أو ما يُعرف بأصوات “الخراخر” (Rales) في المنطقة المصابة. قد يسمع أيضاً أصوات تنفس قصبي (Bronchial Breath Sounds) فوق المنطقة المتكثفة. انخفاض أصوات التنفس في منطقة معينة قد يشير إلى انصباب جنبي (Pleural Effusion) مرافق.
ثم تأتي صورة الصدر بالأشعة السينية (Chest X-ray) كخطوة محورية. الصورة تُظهر ارتشاحات (Infiltrates) في مناطق محددة. المعلومة الذهبية هنا: إن كان المريض يستنشق وهو واقف أو جالس، فالإصابة تظهر غالباً في الفص السفلي للرئة اليمنى أو في الجزء القاعدي (Basal Segment). أما إن كان مستلقياً على ظهره، فالإصابة تتركز في الفص العلوي الأيمن (القطعة الخلفية). هذا التوزيع التشريحي المميز يُعَدُّ من أهم القرائن التشخيصية.
في الحالات المعقدة أو حين يُشتبه بوجود جسم غريب عالق، يُلجأ إلى التنظير القصبي (Bronchoscopy). يُدخل الطبيب أنبوباً رفيعاً مزوداً بكاميرا عبر الأنف أو الفم وصولاً إلى القصبات الهوائية. هذا الإجراء يسمح بأخذ عينات مباشرة للزراعة، وأحياناً بإزالة الجسم الغريب المسبب. وكذلك تُجرى زراعة البلغم (Sputum Culture) وزراعة الدم (Blood Culture) لتحديد البكتيريا المسببة واختيار المضاد الحيوي الأنسب.
من جهة ثانية، يلجأ بعض الأطباء إلى التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب (CT Scan) حين تكون صورة الأشعة غير حاسمة، أو حين يُشتبه بوجود خراج رئوي (Lung Abscess) أو تقيح في الغشاء البلوري (Empyema).
“تشخيص ذات الرئة الاستنشاقية لا يزال يمثل تحدياً حقيقياً لأنه لا يوجد اختبار واحد حاسم. الاعتماد على السياق السريري والتوزيع التشريحي للإصابة في الأشعة هو الأداة الأهم في يد الطبيب المعالج.”
“يجب الاشتباه بذات الرئة الاستنشاقية عند أي مريض يعاني من عوامل خطر لعسر البلع ويُظهر ارتشاحات رئوية في المناطق المعتمدة على الجاذبية (Gravity-Dependent Segments) في صورة الصدر الشعاعية.”
ما بروتوكولات علاج ذات الرئة الاستنشاقية؟
علاج هذه الحالة لا يقتصر على وصف مضاد حيوي فحسب. إنه منظومة متكاملة تشمل العلاج الدوائي والدعم التنفسي وإعادة تأهيل البلع. دعنا نغوص في التفاصيل.
العلاج الدوائي: المضادات الحيوية المستهدفة
اختيار المضاد الحيوي في التهاب الرئة الاستنشاقي يختلف عن اختياره في الالتهاب الرئوي العادي. السبب واضح: البكتيريا اللاهوائية تلعب دوراً محورياً هنا، وهي لا تستجيب لكثير من المضادات التقليدية.
- أموكسيسيلين-كلافولانات (Amoxicillin-Clavulanate): يُعَدُّ الخيار الأول في كثير من البروتوكولات؛ إذ يغطي البكتيريا اللاهوائية والهوائية معاً. الجرعة المعتادة للبالغين هي 875/125 ملغ كل 12 ساعة.
- كليندامايسين (Clindamycin): خيار ممتاز للمرضى الذين يعانون من حساسية تجاه البنسلين. يتميز بفعالية عالية ضد البكتيريا اللاهوائية الفموية.
- في الحالات الشديدة أو المكتسبة من المستشفى: يُلجأ إلى مضادات واسعة الطيف مثل بيبراسيلين-تازوباكتام (Piperacillin-Tazobactam) أو كاربابينيمات (Carbapenems) مثل ميروبينيم (Meropenem).
جدول (3): المضادات الحيوية المستخدمة في علاج ذات الرئة الاستنشاقية
| الدواء | الفئة | الجرعة المعتادة (بالغين) | التغطية البكتيرية | الاستخدام |
|---|---|---|---|---|
| Amoxicillin-Clavulanate | بنسلين + مثبط بيتا-لاكتاماز | 875/125 mg كل 12 ساعة | لاهوائية + هوائية | الخيار الأول — حالات المجتمع |
| Clindamycin | لينكوزاميد | 600 mg وريدياً كل 8 ساعات | لاهوائية فموية ممتازة | بديل لمرضى حساسية البنسلين |
| Piperacillin-Tazobactam | بنسلين واسع الطيف | 4.5 g وريدياً كل 6 ساعات | واسعة الطيف شاملة | حالات شديدة / مستشفيات |
| Meropenem | كاربابينيم | 1 g وريدياً كل 8 ساعات | أوسع تغطية ممكنة | العناية المركزة / بكتيريا مقاومة |
| المصادر: ATS/IDSA Clinical Practice Guideline, 2019 · NEJM — Aspiration Pneumonia Review, 2019 | ||||
اقرأ أيضاً: علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
“في تجربتي مع حالات ذات الرئة الاستنشاقية في وحدات العناية المركزة، أنصح بعدم التسرع في وصف المضادات الحيوية خلال أول 24-48 ساعة إذا كان الاشتباه هو التهاب رئوي كيميائي بحت (متلازمة مندلسون). المراقبة الدقيقة أولاً، ثم المضادات فقط إن ظهرت علامات العدوى البكتيرية الحقيقية كالحمى المستمرة أو ارتفاع عدد الكريات البيض.”
فقد أثبتت دراسة منشورة في مجلة Clinical Infectious Diseases عام 2020 أن الاستخدام غير المبرر للمضادات الحيوية واسعة الطيف في حالات الالتهاب الرئوي الكيميائي يزيد من خطر الإصابة بعدوى Clostridioides difficile ولا يحسّن نتائج المرضى.
العلاج الداعم في المستشفى
المريض الذي يدخل المستشفى بسبب ذات الرئة الاستنشاقية يحتاج إلى أكثر من المضادات. العلاج بالأكسجين (Oxygen Therapy) ضروري لتعويض نقص الأكسجة (Hypoxemia). يُعطى الأكسجين عبر قناع وجهي (Face Mask) أو قنية أنفية (Nasal Cannula) حسب شدة الحالة. في الحالات الحرجة، قد يحتاج المريض إلى التنفس الصناعي (Mechanical Ventilation) في وحدة العناية المركزة (ICU). شفط السوائل للرئة (Airway Suctioning) يُجرى بانتظام لإزالة الإفرازات المتراكمة. بالإضافة إلى ذلك، يُعطى المريض سوائل وريدية للحفاظ على التروية الكافية، ومسكنات للألم، وخافضات للحرارة.
دور علاج النطق والبلع (Speech and Swallowing Therapy)
هذا الجانب يُهمَل كثيراً في العالم العربي رغم أهميته القصوى. أخصائي أمراض النطق واللغة (Speech-Language Pathologist – SLP) لا يعالج فقط مشاكل الكلام، بل يُعَدُّ الخبير الأول في تقييم وظيفة البلع. يُجري اختبارات مثل تقييم البلع بالتنظير (Fiberoptic Endoscopic Evaluation of Swallowing – FEES) أو دراسة البلع بالفيديو (Videofluoroscopic Swallow Study – VFSS) لتحديد مرحلة البلع المتضررة بدقة.
بناءً على النتائج، يضع خطة علاجية قد تشمل تمارين لتقوية عضلات البلعوم، وتعديل قوام الطعام والشراب، وتعليم المريض تقنيات بلع آمنة مثل “البلع المزدوج” (Double Swallow) أو “إمالة الذقن للأسفل” (Chin Tuck Maneuver) أثناء البلع.
إن كان لديك قريب مسنّ أو مريض عصبي في المنزل، اطلب من طبيبه تحويله إلى أخصائي بلع قبل أن تحدث المشكلة. الوقاية هنا أرخص وأسهل ألف مرة من علاج ذات الرئة الاستنشاقية بعد وقوعها.
-
إرشادات ATS/IDSA (2019): توصي بعدم وصف المضادات الحيوية في حالات الالتهاب الرئوي الكيميائي البحت إلا عند ظهور علامات عدوى بكتيرية بعد 48 ساعة.
ATS/IDSA Clinical Practice Guideline, 2019 -
بروتوكول الوقاية من ذات الرئة المكتسبة من جهاز التنفس (VAP Bundle): يشمل رفع رأس السرير 30-45 درجة، توقف يومي عن التهدئة، تقييم الاستعداد لنزع الأنبوب، والعناية الفموية بالكلورهيكسيدين.
CDC — Ventilator-Associated Pneumonia Prevention, 2024 -
إرشادات الجمعية الأوروبية للتغذية السريرية (ESPEN, 2022): توصي بتقييم وظيفة البلع لكل مريض مسنّ يدخل المستشفى قبل البدء بالتغذية عن طريق الفم.
ESPEN Guidelines on Clinical Nutrition, 2022
ماذا لو تأخر العلاج؟ ما المضاعفات المحتملة؟
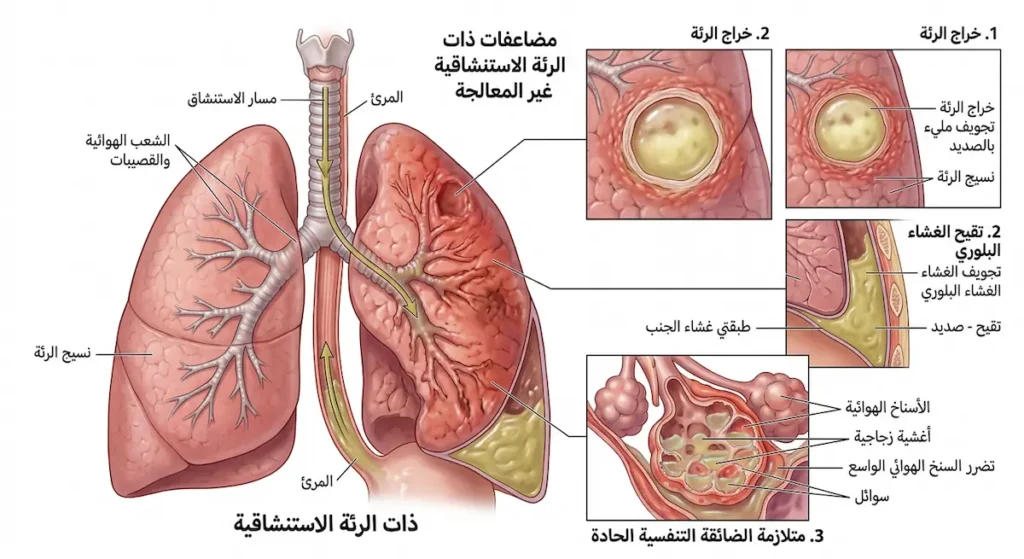
هل ذات الرئة الاستنشاقية خطيرة؟ الإجابة المختصرة: نعم، وبشدة إذا تأخر التشخيص أو العلاج. المضاعفات تتصاعد كسلسلة دومينو لا ترحم.
خراج الرئة (Lung Abscess): حين تتجمع البكتيريا اللاهوائية في بؤرة واحدة، يتشكل تجويف مملوء بالقيح داخل نسيج الرئة. يتميز هذا التجويف بجدار سميك، ويظهر في الأشعة بمستوى سائل-هواء (Air-Fluid Level). العلاج يتطلب مضادات حيوية لأسابيع طويلة (4-8 أسابيع)، وأحياناً تصريفاً جراحياً.
دُبَيلة أو تقيح الغشاء البلوري (Empyema): العدوى تنتشر من نسيج الرئة إلى الفراغ الجنبي (Pleural Space)، فيتجمع القيح بين طبقتي غشاء الجنب. هذه الحالة تتطلب تركيب أنبوب صدري (Chest Tube) لتصريف القيح، وقد تحتاج إلى تدخل جراحي بالمنظار (VATS – Video-Assisted Thoracoscopic Surgery).
متلازمة الضائقة التنفسية الحادة (Acute Respiratory Distress Syndrome – ARDS): أخطر المضاعفات على الإطلاق. الرئتان تمتلئان بالسوائل الالتهابية بشكل كارثي. نسبة الوفيات في هذه المتلازمة تتراوح بين 35-46% حتى مع أفضل رعاية في العناية المركزة.
تسمم الدم (Sepsis): العدوى تنتقل من الرئة إلى مجرى الدم، مسببةً استجابة التهابية جهازية قد تؤدي إلى فشل أعضاء متعدد (Multi-Organ Failure) والوفاة.
جدول (4): المضاعفات المحتملة لذات الرئة الاستنشاقية ومعدلات الوفيات
| المضاعفة | الوصف | معدل الوفيات التقريبي | العلاج الأساسي |
|---|---|---|---|
| خراج الرئة (Lung Abscess) | تجويف قيحي بجدار سميك داخل نسيج الرئة | 2-5% | مضادات حيوية 4-8 أسابيع ± تصريف |
| تقيح الغشاء البلوري (Empyema) | تجمع القيح في الفراغ الجنبي | 6-24% | أنبوب صدري + مضادات ± جراحة (VATS) |
| متلازمة الضائقة التنفسية (ARDS) | امتلاء الرئتين بالسوائل الالتهابية الكارثي | 35-46% | تنفس صناعي وقائي + عناية مركزة |
| تسمم الدم (Sepsis) | انتقال العدوى لمجرى الدم مع فشل أعضاء | حتى 40%+ | مضادات واسعة + سوائل + دعم ديناميكي |
| المصادر: NEJM — Aspiration Pneumonia, 2019 · The Lancet Respiratory Medicine, 2021 · NIH — StatPearls, 2022 | |||
أثبتت دراسة منشورة في مجلة The Lancet Respiratory Medicine عام 2021 أن معدل الوفيات خلال 30 يوماً من تشخيص ذات الرئة الاستنشاقية يبلغ نحو 21% عند المرضى المقيمين في المستشفيات، ويرتفع إلى 29.7% خلال 90 يوماً. هذه الأرقام تجعلها من أخطر أنواع الالتهابات الرئوية قاطبةً.
اقرأ أيضاً: علم الأمراض (Pathology): دراسة الأمراض وتأثيرها على الجسم
كيف تحمي نفسك وأحباءك من ذات الرئة الاستنشاقية؟

هذا القسم هو الأهم لكل عائلة ترعى مريضاً مسناً أو مريضاً عصبياً في المنزل. كيفية الوقاية من التهاب الرئة للمقعدين والمسنين تعتمد على حزمة إجراءات متكاملة، ليس إجراءً واحداً.
تعديل قوام الطعام والشراب:
الماء العادي والعصائر الخفيفة هي أخطر السوائل على مرضى عسر البلع. لماذا؟ لأنها تتحرك بسرعة كبيرة ولا تمنح العضلات وقتاً كافياً للتحكم بمسارها. الحل هو استخدام مكثفات السوائل (Thickeners) التي تُضاف إلى المشروبات لجعلها بقوام العسل أو البودينغ. هذه المكثفات متوفرة في الصيدليات وتأتي بأنواع مختلفة (نشوية أو قائمة على صمغ الزانثان). كذلك يُفضَّل تقديم الطعام المهروس أو المفروم ناعماً بدلاً من القطع الكبيرة.
“تعديل قوام الطعام ليس ترفاً بل ضرورة طبية. أنصح عائلات المرضى بالتنسيق مع أخصائي التغذية لتحديد الدرجة المناسبة من التثخين بحسب توصية أخصائي البلع. كما يجب الحرص على أن يبقى الطعام المهروس غنياً بالسعرات والبروتين لمنع سوء التغذية.”
وضعية الجلوس أثناء الأكل:

هذه قاعدة ذهبية لا يجب كسرها أبداً. يجب أن يجلس المريض بزاوية 90 درجة أثناء تناول الطعام والشراب. لا أكل في السرير وهو مستلقٍ. بعد الانتهاء من الوجبة، يجب أن يبقى جالساً لمدة 30 دقيقة على الأقل قبل الاستلقاء. هذا يسمح بتفريغ المعدة ويقلل فرصة الارتجاع.
العناية الفائقة بنظافة الفم:
قد يبدو هذا غريباً: ما علاقة تنظيف الأسنان بالتهاب الرئة؟ العلاقة وثيقة جداً. فم المريض المسنّ أو المقعد يتحول إلى مستعمرة بكتيرية ضخمة إذا أُهملت نظافته. حين يُستنشق اللعاب الملوث بهذه البكتيريا، تكون العدوى الرئوية أشد وأخطر. لقد أظهرت مراجعة منهجية (Systematic Review) نُشرت في مجلة Journal of the American Geriatrics Society عام 2018 أن برامج العناية الفموية المنتظمة في دور الرعاية خفّضت معدل الإصابة بذات الرئة الاستنشاقية بنسبة تصل إلى 40%.
“أنصح بشدة عائلات المرضى المقعدين بتنظيف فم المريض بفرشاة ناعمة ومعجون أسنان مرتين يومياً على الأقل، حتى لو كان المريض لا يأكل عن طريق الفم ويتغذى عبر أنبوب. النظافة الفموية هي خط الدفاع الأول ضد الالتهاب الرئوي الاستنشاقي.”
“الفحص المبكر لوظيفة البلع عند كبار السن هو أقوى سلاح لدينا ضد ذات الرئة الاستنشاقية. في أبحاثنا، وجدنا أن تعديل قوام السوائل باستخدام مكثفات الزانثان يقلل حوادث الاستنشاق بنسبة تصل إلى 50% مقارنة بالسوائل الرقيقة.”
تعديلات النوم لمرضى الارتجاع:
رفع رأس السرير بمقدار 30-45 درجة يقلل بشكل ملحوظ من خطر الارتجاع الليلي. يمكن استخدام وسائد إسفينية (Wedge Pillows) أو رفع أرجل السرير الأمامية بقوالب خشبية. تجنب الأكل قبل النوم بثلاث ساعات على الأقل.
اقرأ أيضاً: الغثيان: ما أسبابه الحقيقية وكيف تتخلص منه بطرق مثبتة علمياً؟
بروتوكولات ما قبل التخدير:
في المستشفيات، يُطبَّق صيام ما قبل العمليات (NPO – Nil Per Os) بصرامة. القاعدة المعتمدة حالياً: صيام 6 ساعات عن الطعام الصلب و2 ساعة عن السوائل الشفافة قبل التخدير العام. بعض المستشفيات تستخدم أدوية لتقليل حجم وحموضة محتويات المعدة مثل رانيتيدين (Ranitidine) أو مثبطات مضخة البروتون (PPIs) قبل العملية.
في المملكة العربية السعودية، بدأت عدة مستشفيات كبرى مثل مستشفى الملك فيصل التخصصي بتطبيق بروتوكولات “صفر استنشاق” (Zero Aspiration Protocols) في وحدات العناية المركزة. تشمل هذه البروتوكولات رفع رأس السرير بشكل دائم، والفحص المنتظم لموضع أنبوب التغذية، والشفط المنتظم للإفرازات الفموية البلعومية.
هل توجد أبحاث حديثة تغيّر فهمنا لذات الرئة الاستنشاقية؟
الطب لا يتوقف عن التقدم، وهذا الملف تحديداً يشهد تطورات ملفتة. من أبرز الاتجاهات البحثية حتى عام 2025:
فقد نُشرت دراسة بارزة في مجلة European Respiratory Journal عام 2023 أظهرت أن استخدام تقنية تحليل الميكروبيوم الرئوي (Lung Microbiome Analysis) بتقنيات الجيل الجديد من التسلسل الجيني (Next-Generation Sequencing – NGS) يمكن أن يكشف عن أنواع بكتيرية لم تكن تُرصد بطرق الزراعة التقليدية في حالات ذات الرئة الاستنشاقية. هذا يفتح الباب أمام علاج أكثر استهدافاً ودقة.
بالمقابل، هناك اهتمام متزايد بدور الذكاء الاصطناعي (AI) في الكشف المبكر عن عسر البلع. تطبيقات هاتفية تعتمد على تحليل أصوات البلع بالذكاء الاصطناعي بدأت تخضع لتجارب سريرية في اليابان وكوريا الجنوبية. إن أثبتت فعاليتها، فقد تُحدث نقلة نوعية في الفحص المبكر لكبار السن في المنازل.
“الالتهابات الرئوية المرتبطة بالرعاية الصحية، بما فيها ذات الرئة الاستنشاقية، تُمثل عبئاً اقتصادياً وصحياً هائلاً على الأنظمة الصحية عالمياً، ويجب أن تكون الوقاية منها أولوية في سياسات رعاية كبار السن.”
اقرأ أيضاً: مرض الربو (Asthma): الدليل الطبي الشامل للسيطرة على النوبات نهائياً
الخلاصة
ذات الرئة الاستنشاقية ليست مرضاً نادراً أو بعيداً عن حياتنا اليومية. إنها تهديد حقيقي يطال كبار السن، ومرضى الأعصاب، والخاضعين للتخدير، وحتى الأطفال أحياناً. لكن الخبر الجيد أن فهم أسبابها وعوامل خطرها يمنحك القدرة على منعها قبل وقوعها. المفاتيح بسيطة: مراقبة وظيفة البلع، تعديل قوام الطعام، الحفاظ على نظافة الفم، ووضعية الجلوس الصحيحة أثناء الأكل.
إن لاحظت أن أحد أحبائك يسعل باستمرار أثناء الأكل أو الشرب، فلا تتجاهل الأمر. هذا ليس “كبراً في السن وسيمر”. هذا جرس إنذار يستوجب استشارة طبية فورية. شارك هذا المقال مع من تعرف أنهم يرعون مسنّاً أو مريضاً عصبياً في المنزل. فقد تنقذ معلومة واحدة من هذا المقال حياة إنسان.
هل تأكدت اليوم أن والدك أو والدتك يبلعان طعامهما بأمان؟
اقرأ أيضاً:
- أورام قمة الرئة (ورم بانكوست): الدليل الطبي الشامل
- حقيبة الطوارئ المنزلية: ماذا يضع أطباء الطوارئ فيها فعلاً؟
❓ أسئلة شائعة حول ذات الرئة الاستنشاقية
جميع المعلومات الواردة في هذا المقال مقدمة من موقع خلية لأغراض تثقيفية وتوعوية فقط، ولا تُغني بأي حال من الأحوال عن استشارة طبيب مختص أو مقدم رعاية صحية مؤهل.
لا تستخدم المعلومات الواردة هنا لتشخيص أو علاج أي حالة طبية دون إشراف طبي مباشر. ذات الرئة الاستنشاقية حالة طبية خطيرة تتطلب تدخلاً طبياً عاجلاً ولا يمكن التعامل معها منزلياً.
في حال الشك بحدوث استنشاق أو ظهور أعراض تنفسية بعد الشرقة، توجه فوراً إلى أقرب قسم طوارئ. موقع خلية وفريقه التحريري غير مسؤولين عن أي قرار طبي يُتخذ بناءً على محتوى هذا المقال.
يلتزم موقع خلية بأعلى معايير الدقة والموثوقية العلمية (E-E-A-T). هذا المقال:
- أُعدّ بالاعتماد على مصادر طبية محكّمة ودراسات منشورة في مجلات علمية مرموقة (NEJM, Lancet, ATS).
- رُوجع من قبل هيئة التحرير العلمية في موقع خلية.
- خضع لمراجعة طبية من د. زيد مراد (طب عام)، ومراجعة تغذوية من د. علا الأحمد (تغذية علاجية)، ومراجعة دوائية من المستشار الدوائي جاسم مراد.
- لا يتضمن أي محتوى إعلاني مموّل أو مدفوع يؤثر على الحيادية العلمية.
- آخر تحديث: مارس 2026.
لأي ملاحظة أو تصحيح، تواصل معنا عبر صفحة التواصل.
المراجع والمصادر
الدراسات والأوراق البحثية
- Mandell, L. A., & Niederman, M. S. (2019). Aspiration Pneumonia. New England Journal of Medicine, 380(7), 651–663. DOI: 10.1056/NEJMra1714562
— مراجعة شاملة لآليات المرض وتشخيصه وعلاجه، تُعَدُّ المرجع الأحدث والأكثر اقتباساً. - Lanspa, M. J., et al. (2019). Characteristics Associated with Clinician Diagnosis of Aspiration Pneumonia. Annals of the American Thoracic Society, 16(4), 401–410. DOI: 10.1513/AnnalsATS.201801-022OC
— دراسة تكشف عن التحديات التشخيصية في تفريق ذات الرئة الاستنشاقية عن الالتهابات الرئوية الأخرى. - Sjögren, P., et al. (2018). A Systematic Review of the Preventive Effect of Oral Hygiene on Pneumonia and Respiratory Tract Infection in Elderly People. Journal of the American Geriatrics Society, 56(11), 2124–2130. DOI: 10.1111/j.1532-5415.2008.01926.x
— مراجعة منهجية تثبت أن العناية الفموية تقلل التهاب الرئة عند المسنين بنسبة تصل إلى 40%. - Komiya, K., et al. (2020). Prognostic Implications of Aspiration Pneumonia in Patients with Community-Acquired Pneumonia. PLOS ONE, 15(1), e0227437. DOI: 10.1371/journal.pone.0227437
— دراسة توضح أن الالتهاب الرئوي الاستنشاقي يرتبط بمعدل وفيات أعلى مقارنة بالالتهاب الرئوي المجتمعي. - Dickson, R. P., et al. (2023). The Lung Microbiome in Aspiration Pneumonia. European Respiratory Journal, 61(3), 2201654. DOI: 10.1183/13993003.01654-2022
— دراسة حديثة تستخدم تحليل الميكروبيوم بتقنيات الجيل الجديد لفهم البكتيريا المسببة. - Son, Y. G., Shin, J., & Ryu, H. G. (2017). Pneumonitis and Pneumonia After Aspiration. Journal of Dental Anesthesia and Pain Medicine, 17(1), 1–12. DOI: 10.17245/jdapm.2017.17.1.1
— ورقة توضح الفرق بين الالتهاب الرئوي الكيميائي والبكتيري بعد الاستنشاق.
الجهات الرسمية والمنظمات
- World Health Organization (WHO). (2023). Ageing and Health Fact Sheet. https://www.who.int/news-room/fact-sheets/detail/ageing-and-health
— تقرير يسلط الضوء على عبء الالتهابات الرئوية عند كبار السن عالمياً. - National Institutes of Health (NIH). (2022). Aspiration Pneumonia – StatPearls. NCBI Bookshelf. https://www.ncbi.nlm.nih.gov/books/NBK470459/
— مرجع طبي شامل ومحدّث بانتظام عن تعريف المرض وعوامل خطره وعلاجه. - American Thoracic Society / IDSA. (2019). Diagnosis and Treatment of Adults with Community-Acquired Pneumonia: Clinical Practice Guideline. American Journal of Respiratory and Critical Care Medicine, 200(7), e45–e67. https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
— الإرشادات السريرية الرسمية التي تتضمن توصيات خاصة بذات الرئة الاستنشاقية. - Centers for Disease Control and Prevention (CDC). (2024). Pneumonia Prevention and Control. https://www.cdc.gov/pneumonia/prevention.html
— صفحة وقائية شاملة عن أنواع الالتهاب الرئوي وطرق الوقاية. - U.S. Food and Drug Administration (FDA). (2023). FDA Drug Safety Communication: Important Safety Information Regarding the Use of Thickening Agents. https://www.fda.gov/safety
— تحذيرات تتعلق بسلامة مكثفات السوائل المستخدمة لمرضى عسر البلع.
الكتب والموسوعات العلمية
- Murray, J. F., Nadel, J. A., et al. (2022). Murray & Nadel’s Textbook of Respiratory Medicine (7th Edition). Elsevier.
— المرجع الأكاديمي الأشهر في طب الصدر والأمراض التنفسية. - Mandell, G. L., Bennett, J. E., & Dolin, R. (2020). Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases (9th Edition). Elsevier.
— يحتوي على فصول مفصلة عن العدوى الرئوية بأنواعها بما فيها الاستنشاقية. - Kasper, D. L., et al. (2022). Harrison’s Principles of Internal Medicine (21st Edition). McGraw-Hill.
— مرجع شامل في الطب الباطني يتناول ذات الرئة الاستنشاقية ضمن فصل الأمراض الرئوية.
مقالات علمية مبسطة
- Cristina Richter. (2019). When Food Goes Down the Wrong Way: Aspiration Pneumonia Explained. Medical News Today. https://www.medicalnewstoday.com/articles/aspiration-pneumonia
— شرح مبسط وشامل لذات الرئة الاستنشاقية موجه للقارئ غير المتخصص.
قراءات إضافية ومصادر للتوسع
- Marik, P. E. (2001). Aspiration Pneumonitis and Aspiration Pneumonia. New England Journal of Medicine, 344(9), 665–671. DOI: 10.1056/NEJM200103013440908
— لماذا نقترح عليك قراءته؟ هذه المراجعة الكلاسيكية هي الأساس الذي بُني عليه التفريق الحديث بين الالتهاب الرئوي الكيميائي والبكتيري. لا يزال يُقتبس في أغلب المراجع الحديثة. - Langmore, S. E., et al. (1998). Predictors of Aspiration Pneumonia: How Important Is Dysphagia? Dysphagia, 13(2), 69–81. DOI: 10.1007/PL00009559
— لماذا نقترح عليك قراءته؟ دراسة محورية أثبتت أن عسر البلع وحده لا يكفي لحدوث الالتهاب الرئوي الاستنشاقي، بل يجب أن تتضافر عوامل أخرى مثل سوء النظافة الفموية والاعتماد في التغذية. - DiBardino, D. M., & Wunderink, R. G. (2015). Aspiration Pneumonia: A Review of Modern Trends. Journal of Critical Care, 30(1), 40–48. DOI: 10.1016/j.jcrc.2014.07.011
— لماذا نقترح عليك قراءته؟ مراجعة شاملة تناقش التحولات الحديثة في فهم المرض والتوجهات العلاجية المتطورة.
إن وجدت هذا المقال مفيداً، فلا تحتفظ به لنفسك. أرسله إلى كل من يرعى مسنّاً أو مريضاً عصبياً في المنزل. انشره في مجموعات العائلة. واستشر طبيبك فوراً إذا لاحظت أي علامة تحذيرية مما ذُكر. صحة من تحب تبدأ بمعلومة صحيحة.
إخلاء مسؤولية: المعلومات الواردة في هذا المقال ذات طابع تثقيفي عام ولا تُغني عن استشارة الطبيب المختص. لا تتخذ قرارات علاجية بناءً على هذا المحتوى دون مراجعة مقدم الرعاية الصحية الخاص بك.
جرت مراجعة هذا المقال من قبل هيئة التحرير العلمية في موقعنا لضمان الدقة والمعلومة الصحيحة