هبوط السكر المفاجئ: الإسعافات الفورية لإنقاذ المريض في دقائق
ما الخطوات الفورية التي تمنع غيبوبة السكر المنخفض وتحمي حياة المريض؟

هبوط السكر المفاجئ حالة طبية طارئة تحدث عندما ينخفض مستوى الجلوكوز في الدم عن 70 ملجم/ديسيلتر. تشمل أعراضه الرجفة والتعرق البارد وتشوش الرؤية، وقد تتطور إلى فقدان الوعي والتشنجات. يتطلب العلاج الفوري تناول 15 جراماً من السكريات سريعة الامتصاص، ثم إعادة القياس بعد 15 دقيقة وفق قاعدة 15-15 المعتمدة عالمياً.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصي السكري والغدد الصماء

طبيب عام ومراجع طبي

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
هل مررت بلحظة شعرت فيها بارتجاف مفاجئ في يديك، وتعرّق بارد يسري في جبينك، بينما تتسارع نبضات قلبك دون سبب واضح؟ أو ربما شاهدت أحد أفراد عائلتك يفقد وعيه فجأة ولم تعرف ماذا تفعل في تلك الثواني الحرجة؟ هذا بالضبط ما يحدث حين ينخفض السكر في الدم بصورة حادة. إن ما ستقرأه في السطور القادمة ليس مجرد معلومات نظرية، بل هو بروتوكول إنقاذ حقيقي قد يكون الفارق بين الحياة والموت. لقد أعددنا في موسوعة خلية هذا المرجع ليكون سلاحك الأول في مواجهة هذه الحالة الطارئة.
متى نقول إن هناك هبوطاً في السكر طبياً؟

يتفق أطباء الغدد الصماء حول العالم على أن الحد الفاصل الذي يُنذر بالخطر هو انخفاض مستوى الجلوكوز في الدم (Blood Glucose) عن 70 ملجم/ديسيلتر (mg/dL). هذا الرقم ليس اعتباطياً؛ إذ يمثل النقطة التي يبدأ عندها الدماغ بالمعاناة من نقص وقوده الأساسي. فالدماغ البشري يستهلك نحو 120 جراماً من الجلوكوز يومياً، وهو عضو لا يستطيع تخزين هذا الوقود بكميات كافية، مما يجعله أول المتضررين حين ينخفض مستوى السكر في مجرى الدم.
لكن هل ينطبق هذا الرقم على الجميع بالتساوي؟ الإجابة: ليس تماماً. فقد أوضحت الدكتورة ريم كبول، اختصاصية الغدد الصماء، أن “بعض مرضى السكري الذين يعانون من ارتفاعات مزمنة في مستويات الجلوكوز قد يشعرون بأعراض نقص السكر في الدم حتى عند مستويات 90 أو 100 ملجم/ديسيلتر، لأن أجسامهم تأقلمت على المستويات المرتفعة”. بالمقابل، هناك مرضى لا تظهر عليهم أي أعراض حتى ينخفض السكر إلى ما دون 50 ملجم/ديسيلتر، وهذه الحالة تُعرف طبياً بـ “عدم الوعي بنقص السكر” (Hypoglycemia Unawareness)، وهي من أخطر المضاعفات على الإطلاق.
تصنّف الجمعية الأمريكية للسكري (ADA) شدة نقص السكر في الدم إلى ثلاث درجات. المستوى الأول يبدأ عند قراءة أقل من 70 ملجم/ديسيلتر مع وجود أعراض يمكن للمريض التعامل معها بنفسه. المستوى الثاني يتضمن انخفاضاً تحت 54 ملجم/ديسيلتر، وهنا تبدأ الأعراض العصبية الحادة. أما المستوى الثالث فهو الأشد خطورة، ويتطلب تدخل شخص آخر لإنقاذ المريض الذي قد يكون فاقداً للوعي تماماً.
جدول (1): تصنيف شدة نقص السكر في الدم وفقاً للجمعية الأمريكية للسكري (ADA)
| مستوى الشدة | قراءة الجلوكوز (mg/dL) | الأعراض المتوقعة | الإجراء المطلوب |
|---|---|---|---|
| المستوى الأول (خفيف) | أقل من 70 | تعرق، رجفة، جوع، خفقان | المريض يعالج نفسه بقاعدة 15-15 |
| المستوى الثاني (متوسط) | أقل من 54 | تشوش رؤية، ارتباك، ثقل لسان | المريض يحتاج مساعدة من شخص آخر |
| المستوى الثالث (شديد) | أقل من 40 غالباً | تشنجات، فقدان وعي، غيبوبة | حقن جلوكاجون فوراً أو الاتصال بالإسعاف |
| المصدر: American Diabetes Association — Standards of Care in Diabetes 2024 | |||
💡 معلومة سريعة
أثبتت دراسة منشورة في مجلة Diabetes Care عام 2020 أن مريض السكري من النوع الأول يتعرض لنوبتين من نقص السكر في الدم أسبوعياً في المتوسط، بينما تحدث نوبة شديدة واحدة على الأقل سنوياً لدى 30% من هؤلاء المرضى. هذه أرقام مرعبة تؤكد ضرورة التأهب الدائم.
إن الفحص الدوري لمستويات السكر يبقى خط الدفاع الأول ضد هذه الحالة. وإذا كنت من مرضى السكري أو لديك تاريخ عائلي، فإن إجراء تحليل السكر التراكمي (HbA1c) كل ثلاثة أشهر يمنحك صورة شاملة عن مدى استقرار مستوياتك خلال الأسابيع الماضية.
ما أعراض هبوط السكر المفاجئ التي تسبق الكارثة؟
الأعراض المبكرة (التحذيرية)
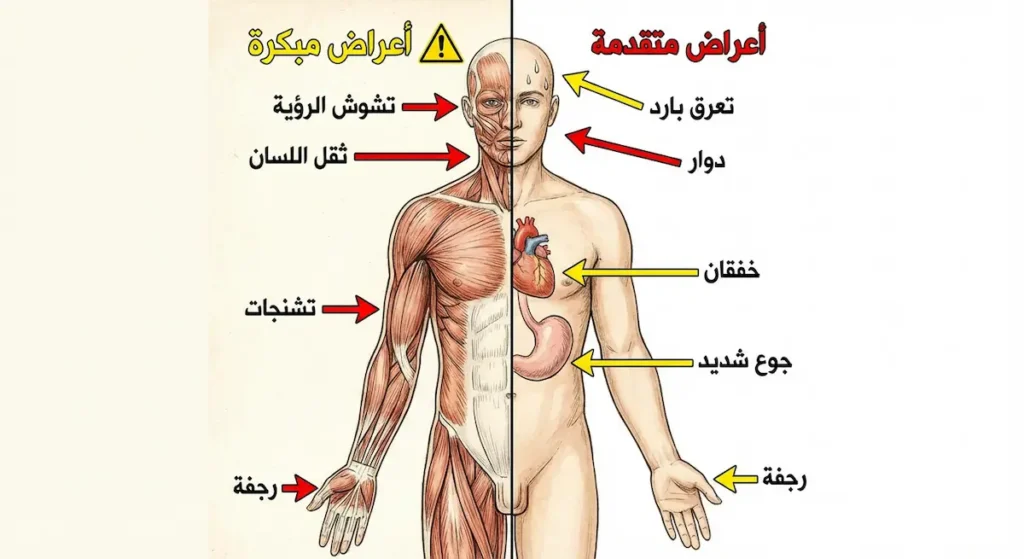
حين يبدأ مستوى الجلوكوز بالتراجع، يُطلق الجسم هرمونات مضادة وعلى رأسها الأدرينالين (Adrenaline) في محاولة يائسة لرفع السكر مجدداً. هذا الإفراز الهرموني هو الذي يسبب الأعراض المبكرة التي يجب أن تتعرف عليها كإنذار مبكر:
- التعرق البارد الغزير، خصوصاً في الجبين والكفين.
- رجفة ورعشة في اليدين والأصابع.
- تسارع نبضات القلب (الخفقان – Palpitations).
- جوع شديد ومفاجئ، يشبه الجوع الذي يتبع صياماً طويلاً.
- توتر وتهيّج غير مبرر، وقد يصبح الشخص عدوانياً دون سبب.
- شحوب الوجه وبرودة الأطراف.
- تنميل أو وخز حول الشفتين.
هذه العلامات التحذيرية هي نعمة في الحقيقة؛ لأنها تمنح المريض فرصة ذهبية للتصرف قبل تفاقم الوضع. المشكلة الكبرى تكمن في أن بعض المرضى يفقدون هذه الإنذارات المبكرة مع مرور السنوات، فينتقلون مباشرة إلى الأعراض الخطيرة دون سابق إنذار.
الأعراض المتقدمة (الخطيرة)
إذا لم يُعالَج نقص السكر في الدم سريعاً، يدخل الدماغ في حالة “مجاعة طاقة” حقيقية. عندها تظهر أعراض عصبية خطيرة تشمل:
- تشوش الرؤية وازدواجيتها.
- ثقل اللسان وصعوبة الكلام، بحيث يبدو المريض وكأنه في حالة سُكر.
- دوار شديد وفقدان التوازن.
- ارتباك ذهني وعدم القدرة على التركيز أو اتخاذ القرارات.
- تشنجات عضلية.
- فقدان الوعي الكامل (غيبوبة السكر المنخفض).
الجدير بالذكر أن الدكتور مازن أبوعمار، اختصاصي الغدد الصماء، يُشدد على نقطة جوهرية: “كثير من الناس يخلطون بين أعراض انخفاض السكر والسكتة الدماغية، لأن كلتيهما تسببان ثقلاً في الكلام وضعفاً في أحد جانبي الجسم. لذلك فإن أول إجراء يجب فعله عند مصادفة شخص بهذه الأعراض هو قياس سكر الدم إن أمكن، قبل أي شيء آخر”.
كيف يتسلل هبوط السكر أثناء النوم؟
هذا هو القاتل الصامت حقاً. كثير من المرضى يعانون من نوبات نقص السكر في الدم ليلاً دون أن يستيقظوا، وقد لا يكتشفون ذلك أبداً. فما هي العلامات التي تدل على حدوث ذلك؟
الكوابيس المزعجة المتكررة تُعَدُّ من أبرز الدلائل. كذلك التعرق الليلي الغزير الذي يُبلل الملابس والفراش. ومن العلامات اللافتة أيضاً: الاستيقاظ بصداع شديد وإرهاق رغم ساعات نوم كافية، أو الشعور بارتباك عند الاستيقاظ. لقد أشارت دراسة منشورة في مجلة The Lancet Diabetes & Endocrinology عام 2019 إلى أن ما يقارب 50% من نوبات نقص السكر الشديدة لدى مرضى السكري من النوع الأول تحدث أثناء النوم. هذا الرقم يجعل من أعراض هبوط السكر أثناء النوم موضوعاً يستحق اهتماماً خاصاً.
💡 حقيقة طبية مهمة
الدماغ لا يتوقف عن العمل أثناء النوم؛ بل يستهلك طاقة كبيرة في عمليات ترتيب الذاكرة والتخلص من السموم العصبية. لذلك فإن هبوط السكر المفاجئ أثناء النوم قد يسبب أضراراً دماغية تراكمية لا تظهر إلا بعد سنوات على شكل مشكلات في الذاكرة والتركيز.
كيف تطبق القاعدة الذهبية 15-15 لرفع السكر فوراً؟

هذه القاعدة هي البروتوكول المعتمد عالمياً من الجمعية الأمريكية للسكري والجمعية الأوروبية لدراسة السكري، وهي أبسط وأسرع طريقة لعلاج هبوط السكر حين يكون المريض واعياً وقادراً على البلع. لقد أنقذت هذه الخطوات الثلاث ملايين الأرواح حرفياً.
ما الخطوة الأولى: تناول 15 جراماً من الكربوهيدرات سريعة الامتصاص؟
المطلوب هنا هو سكر “صافٍ” يصل إلى مجرى الدم بأسرع وقت ممكن. ماذا نأكل عند هبوط السكر تحديداً؟ إليك الخيارات المثبتة طبياً:
- نصف كوب (120 مل) من عصير التفاح أو البرتقال الطبيعي.
- ملعقة طعام واحدة من العسل.
- 3 إلى 4 أقراص جلوكوز (Glucose Tablets) — وهي متوفرة في الصيدليات السعودية.
- نصف كوب من مشروب غازي عادي (ليس “دايت” أو خالي السكر).
- ملعقة كبيرة من السكر الأبيض مذابة في ماء.
لاحظ أن الكمية محددة بدقة: 15 جراماً فقط. ليس أكثر. هذا القدر كافٍ لرفع مستوى الجلوكوز في الدم بمقدار 30 إلى 45 ملجم/ديسيلتر تقريباً خلال 15 دقيقة.
جدول (2): مصادر الكربوهيدرات سريعة الامتصاص المعتمدة لعلاج نوبة هبوط السكر
| المصدر الغذائي | الكمية المطلوبة لتوفير 15 g كربوهيدرات | سرعة الامتصاص التقريبية | ملاحظات عملية |
|---|---|---|---|
| أقراص جلوكوز (Glucose Tablets) | 3 – 4 أقراص | 10 – 15 دقيقة | الخيار المثالي — جرعة محسوبة بدقة |
| عصير برتقال أو تفاح طبيعي | 120 mL (نصف كوب) | 10 – 15 دقيقة | متوفر في كل مكان — تجنب العصائر المحلاة صناعياً |
| عسل نحل | ملعقة طعام واحدة (15 mL) | 10 – 20 دقيقة | يُمص تحت اللسان لتسريع الامتصاص |
| مشروب غازي عادي (ليس دايت) | 120 – 150 mL (نصف كوب) | 10 – 15 دقيقة | تأكد أنه ليس خالي السكر (Sugar-Free) |
| سكر أبيض مذاب في ماء | ملعقة كبيرة واحدة | 10 – 15 دقيقة | أبسط خيار متاح في أي منزل |
| ❌ شوكولاتة / حلويات دسمة | — | 30 – 45 دقيقة أو أكثر | لا يُنصح بها — الدهون تؤخر الامتصاص |
| المصدر: Centers for Disease Control and Prevention (CDC) — Low Blood Sugar (Hypoglycemia) | |||
لماذا يجب الانتظار 15 دقيقة في الخطوة الثانية؟
هنا يقع الخطأ الأكبر. معظم الناس حين يشعرون بأعراض انخفاض السكر يندفعون لتناول كل ما تصل إليه أيديهم: حلويات، خبز، أرز، شوكولاتة. والنتيجة؟ ارتفاع صاروخي في السكر بعد ساعة يتبعه انهيار آخر، فيدخل المريض في دوامة تذبذب لا تنتهي.
الانتظار 15 دقيقة ضروري لسببين علميين. أولاً: الجسم يحتاج هذه المدة لامتصاص السكر من المعدة إلى مجرى الدم. ثانياً: القياس بعد هذه المدة يُعطيك صورة واقعية عن استجابة جسمك. إذا أعدت القياس بعد 5 دقائق فقط، ستجد أن الرقم لم يتغير كثيراً فتظن أن العلاج لم ينفع، وتتناول المزيد دون داعٍ.
ماذا لو استمر الانخفاض بعد إعادة القياس في الخطوة الثالثة؟
بعد 15 دقيقة، قِس مستوى السكر مجدداً. إذا كان لا يزال أقل من 70 ملجم/ديسيلتر، كرر تناول 15 جراماً أخرى من السكريات السريعة. كرر هذه الدورة حتى يعود المستوى إلى الحد الآمن. وبمجرد استقرار القراءة فوق 70، تناول وجبة خفيفة متوازنة تحتوي على بروتين وكربوهيدرات معقدة — مثل شطيرة جبن أو بسكويت مع زبدة فول سوداني — لمنع الانخفاض مجدداً.
💡 نصيحة عملية
احمل دائماً في جيبك أو حقيبتك مصدراً للسكريات السريعة. في السعودية، أقراص الجلوكوز متوفرة في صيدليات النهدي والدواء بأسعار زهيدة. احتفظ بعلبة واحدة في سيارتك وأخرى في مكتبك وثالثة بجانب سريرك.
مثال تطبيقي: كيف تتصرف في سيناريو حقيقي؟
تخيّل هذا المشهد: أنت في مجمع تجاري في الرياض، وفجأة يبدأ والدك — مريض سكري يتناول الإنسولين — بالتعرق الغزير ويشكو من دوار ورجفة. يبدو مرتبكاً ولا يستطيع إكمال جملته. ماذا تفعل؟
أولاً: لا تُصَب بالذعر. اجلسه فوراً في مكان آمن. ثانياً: إن كان جهاز قياس السكر متاحاً، قِس مستواه. لنقل أن القراءة أظهرت 55 ملجم/ديسيلتر. ثالثاً: بما أنه واعٍ وقادر على البلع، أعطه فوراً نصف كوب عصير برتقال من أقرب مقهى أو محل. رابعاً: انظر إلى ساعتك وسجّل الوقت. انتظر 15 دقيقة كاملة. لا تعطه المزيد مهما ألحّ. خامساً: أعد القياس. إذا أصبحت القراءة 78 ملجم/ديسيلتر مثلاً، فأنت على الطريق الصحيح. أعطه الآن شطيرة صغيرة أو بسكويتاً مع كوب حليب لتثبيت المستوى. سادساً: راقبه لمدة ساعة على الأقل قبل قيادة السيارة أو أي نشاط يتطلب تركيزاً.
هذا السيناريو البسيط يُلخص كل ما تحتاج معرفته عن الإسعافات الأولية لانخفاض السكر. لكن ماذا لو كان المريض فاقداً للوعي؟ هنا تتغير القواعد جذرياً، وهذا ما سنتناوله بعد قليل.
اقرأ أيضاً: الإنعاش القلبي الرئوي (CPR): متى وكيف يتم تطبيقه؟
ما الأخطاء القاتلة التي يجب تجنبها عند إسعاف مريض هبوط السكر؟
لماذا تُعَدُّ الشوكولاتة خياراً سيئاً رغم طعمها الحلو؟

هذه من أكثر المفاهيم الخاطئة انتشاراً في مجتمعاتنا العربية. حين يسمع الناس “السكر منخفض”، أول ما يتبادر إلى أذهانهم هو الشوكولاتة أو الحلويات الدسمة كالبقلاوة أو الكنافة. لكن الحقيقة العلمية صادمة: هذه الأطعمة قد تُؤخر إنقاذ المريض بدلاً من مساعدته.
السبب يكمن في الدهون. الشوكولاتة تحتوي على نسبة عالية من الدهون (زبدة الكاكاو) التي تُبطئ إفراغ المعدة (Gastric Emptying). وبالتالي فإن السكر الموجود فيها يحتاج وقتاً أطول بكثير للوصول إلى مجرى الدم مقارنة بالعصير أو أقراص الجلوكوز. في حالة طوارئ حيث كل دقيقة تحسب، هذا التأخير قد يكون كارثياً. المستشار الدوائي جاسم محمد مراد يوضح: “القاعدة بسيطة: المريض يحتاج سكراً صافياً يصل الدم بسرعة. أي طعام يحتوي على دهون أو بروتينات عالية سيُعيق هذه العملية. العصير الطبيعي أو ملعقة العسل أفضل بمراحل من أغلى لوح شوكولاتة”.
متى يتحول إنقاذ المريض إلى خطر اختناق؟
هذا الخطأ يُرتكب يومياً في المنازل السعودية والعربية عموماً: إجبار مريض فاقد الوعي أو شبه فاقد الوعي على شرب العصير أو بلع السكر. هذا التصرف، رغم حسن النية، قد يقتل المريض. كيف؟
حين يفقد الشخص وعيه أو يكون في حالة إغماء جزئي، تضعف ردود الفعل الحامية للمجاري التنفسية، ومنها “منعكس البلع” (Swallowing Reflex). إذا أعطيته سائلاً في هذه الحالة، فإن العصير قد يتسرب إلى القصبة الهوائية والرئتين بدلاً من المعدة. هذا يُسبب حالة تُسمى “الاستنشاق الرئوي” (Aspiration Pneumonia) وقد تكون مميتة. القاعدة واضحة: إذا كان المريض لا يستطيع الجلوس والبلع بنفسه، لا تضع أي شيء في فمه مطلقاً.
اقرأ أيضاً: الاختناق (Choking): الإسعافات الأولية الأساسية والوقاية
كيف يمكن أن تقتل حقنة إنسولين مريضاً منخفض السكر؟
تخيّل أن شخصاً سقط في غيبوبة وأنت تعلم أنه مريض سكري. أول ما قد يخطر ببالك: “لعل سكره مرتفع، أعطه إنسولين!” هذا الخطأ المأساوي يحدث فعلاً. إعطاء الإنسولين لمريض يعاني أصلاً من نقص السكر في الدم يُشبه سكب الماء على رجل يغرق. الإنسولين سيخفض السكر أكثر فأكثر، ويدفع المريض إلى هاوية لا قرار لها.
لذلك يؤكد أطباء الطوارئ: إذا لم تكن متأكداً من سبب الغيبوبة (ارتفاع أم انخفاض)، فلا تعطِ الإنسولين أبداً. الإجراء الآمن الوحيد في حالة الشك هو إعطاء السكر. لماذا؟ لأن إعطاء كمية صغيرة من السكر لمريض مرتفع السكر لن يضره كثيراً، لكن إعطاء الإنسولين لمريض منخفض السكر قد يقتله.
💡 هل تعلم؟
في دراسة أُجريت على أقسام الطوارئ في المملكة العربية السعودية ونُشرت عام 2021، وُجد أن نقص السكر في الدم كان مسؤولاً عن 8% إلى 12% من حالات دخول مرضى السكري إلى غرف الطوارئ. كثير من هذه الحالات كان يمكن تفاديها بتثقيف المريض وأسرته بالإسعافات الأولية الصحيحة.
المصدر: International Diabetes Federation — IDF Diabetes Atlas, 10th Edition (2021)
ماذا تفعل إذا فقد المريض الوعي تماماً؟

غيبوبة السكر المنخفض حالة مرعبة لمن يشهدها لأول مرة. المريض لا يستجيب، وأنت لا تستطيع إعطاءه شيئاً عن طريق الفم. فما الحل؟
الحل الأول والأسرع هو “حقنة الجلوكاجون” (Glucagon Injection). الجلوكاجون هرمون يُفرزه البنكرياس طبيعياً، وعمله عكس الإنسولين تماماً: يأمر الكبد بإطلاق مخزونه من الجلوكوز في مجرى الدم فوراً. هذه الحقنة متوفرة بوصفة طبية ويجب أن تكون موجودة في منزل كل مريض سكري يستخدم الإنسولين.
كيف تُستخدم؟ تأتي الحقنة عادة في عُدة طوارئ تحتوي على مسحوق وسائل يُخلطان قبل الحقن في العضل (عادة الفخذ أو الذراع). هناك أيضاً أشكال حديثة أسهل في الاستخدام مثل بخاخ الأنف (Nasal Glucagon) الذي لا يتطلب حقناً على الإطلاق — وهو مناسب جداً لأفراد العائلة غير المتمرسين على الحقن. وقد بدأ توفره في بعض الصيدليات الكبرى في السعودية خلال عامي 2023 و 2024.
بعد حقن الجلوكاجون، ضع المريض على جنبه (وضعية الإفاقة – Recovery Position) لمنع الاختناق إذا تقيّأ. عادةً يبدأ المريض بالإفاقة خلال 10 إلى 15 دقيقة. فور استعادة وعيه، أعطه سكريات سريعة ثم وجبة خفيفة. وإذا لم يستفق خلال 15 دقيقة من الحقنة، اتصل بالإسعاف فوراً على الرقم 997 في السعودية.
الدكتورة مهى محمد صبحي صباغ، اختصاصية الغدد الصماء، تنصح بشدة: “أنصح كل عائلة لديها مريض سكري يستخدم الإنسولين بأن تتدرب على استخدام حقنة الجلوكاجون قبل أن تحتاجها. اطلبوا من طبيبكم أن يُريكم الطريقة عملياً. فحين تحدث الأزمة الحقيقية، لن يكون لديكم وقت لقراءة التعليمات”.
متى يجب الاتصال بالإسعاف فوراً؟ في الحالات التالية: إذا كان المريض فاقداً للوعي ولا تتوفر حقنة الجلوكاجون. إذا لم يستفق بعد 15 دقيقة من حقن الجلوكاجون. إذا كانت نوبة الانخفاض هي الأولى ولا يُعرف سببها. إذا كان المريض طفلاً صغيراً أو حاملاً.
لماذا يحدث هبوط السكر المفاجئ في المقام الأول؟
ما الأسباب الخاصة بمرضى السكري؟
فهم أسباب انخفاض السكر هو المفتاح الحقيقي للوقاية. لدى مرضى السكري، هناك ثلاثة محاور رئيسة تتقاطع لتُحدث النوبة:
الجرعة الدوائية الزائدة تأتي على رأس القائمة. سواء كان المريض يستخدم الإنسولين (Insulin) أو أدوية فموية من عائلة السلفونيل يوريا (Sulfonylureas) مثل الجليمبرايد (Glimepiride) أو الجليبنكلاميد (Glibenclamide)، فإن أي زيادة في الجرعة — حتى لو كانت طفيفة — قد تدفع السكر إلى الانخفاض الحاد. هذا يحدث كثيراً حين يُغيّر المريض جرعته من تلقاء نفسه دون استشارة طبيبه.
تخطي الوجبات أو تأخيرها هو السبب الثاني الأكثر شيوعاً. حين يأخذ المريض جرعة الإنسولين المعتادة لكنه لا يتناول الطعام في موعده، يعمل الإنسولين على خفض السكر الموجود في الدم دون وجود مصدر جديد لتعويضه. وهذه المشكلة تتفاقم في شهر رمضان في السعودية والدول العربية؛ إذ يصوم بعض مرضى السكري دون تعديل جرعاتهم الدوائية، مما يؤدي إلى نوبات نقص السكر في الدم خاصة في الساعات الأخيرة قبل الإفطار.
الرياضة العنيفة دون تحضير كافٍ تُعَدُّ السبب الثالث الشائع. النشاط البدني يزيد من استهلاك العضلات للجلوكوز ويُحسّن حساسية الإنسولين، وهذا أمر ممتاز على المدى الطويل. لكن إذا مارس المريض رياضة مكثفة دون تقليل جرعة الإنسولين أو تناول وجبة خفيفة مسبقة، فقد ينخفض سكره بصورة حادة أثناء التمرين أو بعده بساعات.
💡 رقم يستحق التأمل
وفقاً لتقرير الاتحاد الدولي للسكري (IDF) لعام 2021، يعيش في المملكة العربية السعودية أكثر من 4.3 مليون شخص بالغ مصاب بالسكري، مما يجعلها من أعلى دول العالم في معدلات الإصابة. هذا يعني أن ملايين الأشخاص في المملكة معرضون لنوبات نقص السكر في الدم بشكل يومي.
المصدر: International Diabetes Federation — IDF Diabetes Atlas, 10th Edition
اقرأ أيضاً: مقاومة الإنسولين (Insulin Resistance): الأسباب، الأعراض، والعلاج
هل يحدث هبوط السكر لغير المصابين بالسكري؟
نعم، وهذا ما يفاجئ كثيراً من الناس. أسباب انخفاض السكر لغير المصابين بالسكري متعددة ومتنوعة، ومن أبرزها:
هبوط السكر التفاعلي (Reactive Hypoglycemia) يحدث بعد 2 إلى 4 ساعات من تناول وجبة غنية بالكربوهيدرات البسيطة. ما يحدث هو أن البنكرياس يُفرط في إفراز الإنسولين استجابةً للارتفاع السريع في السكر بعد الوجبة، فيهبط مستوى الجلوكوز بعدها بشكل مبالغ فيه. هذا النوع شائع لدى الأشخاص الذين يتناولون كميات كبيرة من الأرز الأبيض أو المعجنات أو المشروبات السكرية دون بروتين أو ألياف كافية.
أمراض الكبد والكلى تُعَدُّ من الأسباب غير المتوقعة. الكبد هو المصنع الرئيس للجلوكوز في فترات الصيام، فإذا كان متضرراً (بسبب تليف الكبد مثلاً)، تتراجع قدرته على إنتاج الجلوكوز ويهبط السكر. وكذلك الفشل الكلوي المتقدم يُبطئ تخلص الجسم من الإنسولين والأدوية، مما يُطيل مفعولها ويُسبب الانخفاض.
بعض الأدوية غير السكرية قد تُسبب نقص السكر في الدم كأثر جانبي. من أشهرها مضادات الملاريا (كالكينين)، وبعض المضادات الحيوية من عائلة الفلوروكينولون، والأسبرين بجرعات عالية. كما أن الإفراط في شرب الكحول يُعَدُّ سبباً معروفاً عالمياً، لأن الكحول يمنع الكبد من إنتاج الجلوكوز.
أورام البنكرياس النادرة مثل الإنسولينوما (Insulinoma) تُفرز كميات مفرطة من الإنسولين بشكل مستقل عن مستوى السكر في الدم. وهذه حالة نادرة لكنها خطيرة وتحتاج تشخيصاً متخصصاً.
قصور الغدة الكظرية (Adrenal Insufficiency) وقصور الغدة النخامية (Hypopituitarism) يقللان من إفراز هرمونات مضادة للإنسولين مثل الكورتيزول وهرمون النمو، مما يجعل الجسم أكثر عرضة لنقص السكر في الدم.
جدول (4): أسباب هبوط السكر المفاجئ — مقارنة بين مرضى السكري وغير المصابين
| السبب | مرضى السكري | غير المصابين بالسكري |
|---|---|---|
| جرعة دوائية زائدة | إنسولين أو سلفونيل يوريا | بعض الأدوية مثل الكينين والفلوروكينولون |
| تخطي أو تأخير الوجبات | سبب شائع جداً خاصة في رمضان | يُسبب هبوطاً خفيفاً نادراً ما يكون خطيراً |
| النشاط البدني المكثف | خطير — يتطلب تعديل الجرعة | قد يحدث بعد رياضة مكثفة جداً دون تغذية كافية |
| هبوط السكر التفاعلي | نادر | شائع — بعد 2 – 4 ساعات من وجبة كربوهيدرات عالية |
| أمراض الكبد / الكلى | يزيد خطورة الانخفاض لأنه يُبطئ تصفية الأدوية | يُضعف إنتاج الجلوكوز من الكبد |
| أورام البنكرياس (إنسولينوما) | غير مرتبط مباشرة | سبب نادر لكنه خطير — إفراز مفرط للإنسولين |
| قصور الغدد الصماء | قد يتزامن مع السكري | قصور الكظرية أو النخامية يُقلل الهرمونات المضادة للإنسولين |
| المصادر: NIH/NIDDK — Low Blood Glucose | World Health Organization — Diabetes Fact Sheet 2023 | ||
كيف تفرق بين غيبوبة ارتفاع السكر وغيبوبة انخفاض السكر؟
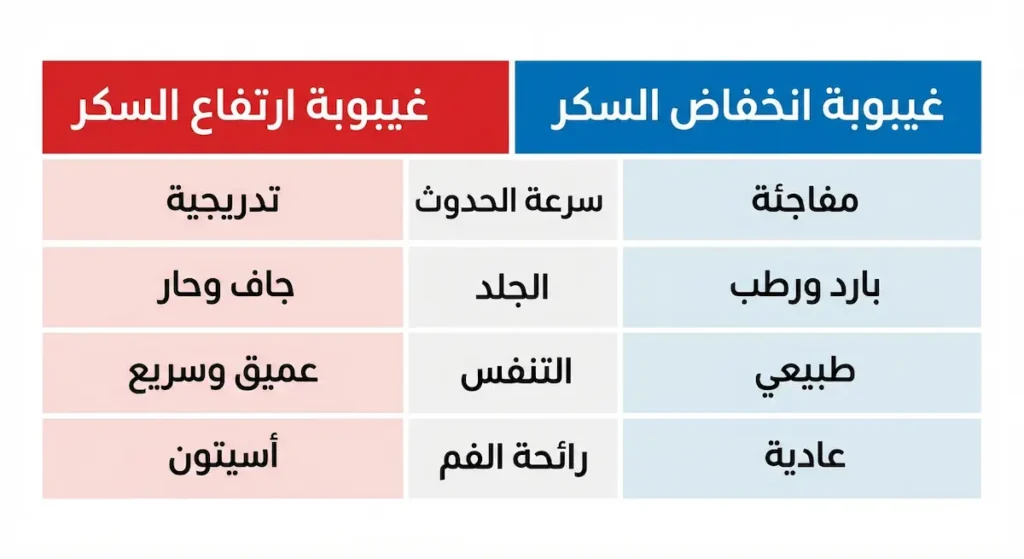
هذه المقارنة قد تُنقذ حياة إنسان حرفياً. متى يكون انخفاض السكر خطيراً ومتى يكون الارتفاع هو المشكلة؟ الفرق بين غيبوبة ارتفاع وانخفاض السكر يمكن تلخيصه في عدة نقاط سريعة يجب أن يحفظها كل شخص لديه مريض سكري في عائلته:
سرعة الحدوث: غيبوبة الانخفاض تحدث فجأة خلال دقائق. على النقيض من ذلك، غيبوبة الارتفاع تتطور ببطء على مدار ساعات أو أيام.
حالة الجلد: في الانخفاض يكون الجلد بارداً ورطباً ومتعرقاً. بينما في الارتفاع يكون جافاً وحاراً ومحمراً.
التنفس: في الانخفاض يكون التنفس طبيعياً أو سطحياً. أما في الارتفاع فيكون عميقاً وسريعاً (تنفس كوسماول – Kussmaul Breathing).
رائحة الفم: في الانخفاض لا توجد رائحة مميزة. في حالة الارتفاع الشديد مع الحماض الكيتوني (Diabetic Ketoacidosis)، تظهر رائحة تشبه الأسيتون أو التفاح الفاسد.
النبض: في الانخفاض يكون سريعاً وقوياً. في الارتفاع يكون ضعيفاً وسريعاً.
الدكتور زيد مراد، اختصاصي طب عام، يُلخص القاعدة الذهبية: “إذا وجدت مريض سكري فاقداً للوعي ولم يكن لديك جهاز قياس، تعامل مع الحالة على أنها انخفاض وليس ارتفاع. ضع القليل من العسل أو السكر على اللثة الداخلية دون محاولة تسييل شيء في حلقه. لأن إعطاء سكر لمريض مرتفع السكر لن يقتله، لكن تجاهل الانخفاض قد يفعل”.
جدول (3): الفرق بين غيبوبة ارتفاع السكر وغيبوبة انخفاض السكر — مقارنة تنقذ الأرواح
| وجه المقارنة | غيبوبة انخفاض السكر (Hypoglycemia) | غيبوبة ارتفاع السكر (Hyperglycemia / DKA) |
|---|---|---|
| سرعة الحدوث | مفاجئة — خلال دقائق | تدريجية — على مدار ساعات أو أيام |
| حالة الجلد | بارد، رطب، متعرق | جاف، حار، محمر |
| التنفس | طبيعي أو سطحي | عميق وسريع (تنفس كوسماول) |
| رائحة الفم | لا توجد رائحة مميزة | رائحة أسيتون (تفاح فاسد) |
| النبض | سريع وقوي | سريع وضعيف |
| العطش | غير ملحوظ | عطش شديد مع كثرة تبول |
| مستوى الجلوكوز | أقل من 70 mg/dL | أعلى من 250 mg/dL غالباً |
| الإجراء الفوري عند الشك | أعطِ سكراً فوراً ✅ | لا تعطِ إنسولين — انقل للطوارئ ❌ |
| المصادر: National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK/NIH) | American Diabetes Association — Standards of Care 2024 | ||
💡 أغرب معلومة في هذا المقال
كم نسبة انخفاض السكر الخطيرة التي قد تُسبب تلفاً دماغياً دائماً؟ أظهرت أبحاث منشورة في مجلة Diabetologia عام 2020 أن الانخفاض الحاد والمتكرر تحت 40 mg/dL يرتبط بزيادة خطر الإصابة بالخرف (Dementia) بنسبة تصل إلى 2.4 ضعف مقارنة بمن لا يعانون من نوبات متكررة. هذا الرقم وحده كافٍ ليجعلك تأخذ كل نوبة هبوط سكر على محمل الجد التام.
اقرأ أيضاً: الخرف: كيف نفهم أعراضه ونواجه تحدياته؟
ما الخطوات العملية للوقاية من نوبات هبوط السكر المستقبلية؟
مراجعة الجرعات الدوائية مع الطبيب بانتظام هي الخطوة الأولى والأهم. لا تُعدّل جرعة الإنسولين أو أي دواء للسكري من تلقاء نفسك مهما بدا الأمر بسيطاً. احرص على زيارة طبيب الغدد الصماء كل 3 أشهر لمراجعة خطتك العلاجية.
تقسيم الوجبات يُحدث فرقاً كبيراً. بدلاً من ثلاث وجبات كبيرة، تناول 5 إلى 6 وجبات صغيرة موزعة على مدار اليوم. هذا يمنع التذبذبات الحادة في مستوى الجلوكوز. الدكتورة علا الأحمد، اختصاصية التغذية العلاجية، تقدم نصيحة عملية قيمة: “أنصح مرضى السكري الذين يعانون من نوبات هبوط متكررة بأن يحرصوا على وجود بروتين وألياف في كل وجبة ووجبة خفيفة. البروتين يُبطئ امتصاص السكر ويمنع الارتفاع السريع المتبوع بالانخفاض الحاد. حفنة من المكسرات مع تمرة أو اثنتين خيار ممتاز بين الوجبات”.
قياس السكر قبل وأثناء وبعد التمارين الرياضية ضروري لكل مريض سكري يستخدم الإنسولين. إذا كان المستوى أقل من 100 ملجم/ديسيلتر قبل التمرين، تناول وجبة خفيفة أولاً. كما أن بعض أنواع الرياضة (كالسباحة والجري لمسافات طويلة) تُسبب هبوطاً متأخراً يحدث بعد التمرين بـ 4 إلى 6 ساعات، وهو ما يغفله كثير من المرضى.
حمل بطاقة تعريفية أو سوار طبي يوضح أنك مريض سكري يُعَدُّ إجراءً بسيطاً لكنه قد ينقذ حياتك. في حالة فقدان الوعي في مكان عام، سيعرف المسعفون فوراً أن المشكلة محتملة أنها هبوط سكر وسيتصرفون بناءً على ذلك.
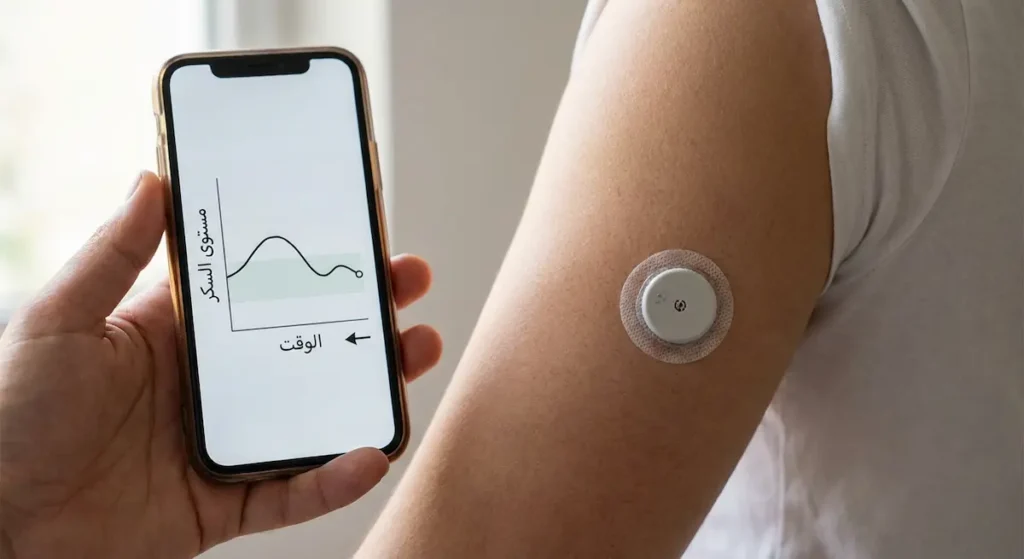
استخدام أجهزة المراقبة المستمرة للجلوكوز (CGM – Continuous Glucose Monitoring) أحدث ثورة حقيقية في إدارة السكري. هذه الأجهزة الصغيرة تُثبت على الجلد وتقيس مستوى الجلوكوز كل 5 دقائق، وتُصدر إنذاراً صوتياً إذا انخفض المستوى عن حد معين. أثبتت دراسة منشورة في NEJM عام 2023 أن استخدام أجهزة المراقبة المستمرة قلّل نوبات نقص السكر الشديدة بنسبة 53% لدى مرضى النوع الأول. هذه الأجهزة أصبحت متوفرة في السعودية ومشمولة بتغطية بعض شركات التأمين الصحي.
الاهتمام بوجبة ما قبل النوم ضروري لمن يعانون من أعراض هبوط السكر أثناء النوم. وجبة خفيفة تحتوي على كربوهيدرات معقدة وبروتين — مثل كوب حليب مع بسكويت شوفان — تساعد في الحفاظ على استقرار السكر طوال الليل.
وللتعرف على تفاصيل أكثر عن كيفية بناء نظام غذائي متوازن يمنع تذبذبات السكر، ننصحك بقراءة مقالتنا المفصلة عن جدول غذاء مرضى السكري على موقع موسوعة خلية.
💡 معلومة تربط العلم بحياتك
هل تعلم أن درجة حرارة الإنسولين تؤثر على مفعوله؟ الإنسولين المخزن في مكان حار (كسيارة متوقفة تحت الشمس في الرياض صيفاً حيث تتجاوز الحرارة 50 درجة مئوية) يتلف ويفقد فعاليته. هذا قد يُسبب ارتفاعاً مفاجئاً في السكر يليه تصحيح مفرط بجرعة إضافية… وبعدها هبوط حاد. احفظ الإنسولين دائماً في الثلاجة بين 2 و 8 درجات مئوية.
المصدر: National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK/NIH)
هل تختلف خطورة نقص السكر بين الفئات العمرية؟
الأطفال وكبار السن يمثلون الفئتين الأكثر ضعفاً أمام نوبات نقص السكر في الدم. الأطفال الصغار لا يستطيعون التعبير عن أعراضهم بوضوح؛ فقد يبكي الطفل ويرفض الطعام أو يصبح خاملاً بشكل غير معتاد دون أن يُدرك الوالدان أن المشكلة هي انخفاض السكر. كما أن أدمغتهم النامية أكثر حساسية لنقص الجلوكوز، مما يجعل الضرر المحتمل أكبر.
أما كبار السن فيواجهون مشكلة مضاعفة. أولاً: كثير منهم يتناولون أدوية متعددة قد تتفاعل مع بعضها وتزيد خطر الانخفاض. ثانياً: أعراض نقص السكر لديهم قد تتشابه مع أعراض أمراض أخرى كالزهايمر أو السكتة الدماغية، مما يُصعّب التشخيص السريع. ثالثاً: السقوط الناتج عن الدوار أثناء نوبة الانخفاض قد يُسبب كسوراً خطيرة خاصة في الحوض، وهي إصابة تحمل معدل وفيات مرتفعاً لدى المسنين.
لذلك توصي إرشادات الجمعية الأمريكية للسكري لعام 2024 بأن تكون أهداف التحكم في السكر أقل صرامة لدى المسنين (مثلاً الحفاظ على السكر التراكمي أقل من 8% بدلاً من 7%) لتقليل خطر نوبات الانخفاض.
اقرأ أيضاً: الزهايمر: ما أسبابه وكيف يمكن مواجهة تحدياته؟
ما العلاقة بين هبوط السكر والقيادة: خطر على الطرقات؟
هذه نقطة لا تحظى بالاهتمام الكافي رغم خطورتها البالغة. هبوط السكر المفاجئ أثناء قيادة السيارة يُعادل في خطورته القيادة تحت تأثير الكحول. تشوش الرؤية وبطء ردود الفعل وفقدان التركيز — كلها تحدث في الحالتين.
أشارت دراسة في مجلة Diabetes Care عام 2019 إلى أن مرضى السكري الذين يعانون من نوبات نقص السكر المتكررة لديهم احتمال أعلى بـ 1.5 إلى 2 مرة للتعرض لحوادث مرورية مقارنة بغيرهم. لذلك فإن القاعدة الذهبية للسائقين المصابين بالسكري هي: قِس سكرك قبل الجلوس خلف المقود. إذا كان أقل من 90 ملجم/ديسيلتر، تناول وجبة خفيفة أولاً. واحتفظ دائماً بأقراص جلوكوز أو عصير في السيارة. وإذا شعرت بأي عرض أثناء القيادة، توقف فوراً على جانب الطريق وعالج نفسك قبل المتابعة.
كيف يتعامل مرضى السكري مع الصيام في رمضان دون التعرض لنقص السكر؟
هذا سؤال يتكرر كل عام في العيادات السعودية. الصيام يُمثل تحدياً حقيقياً لمرضى السكري، خصوصاً من يستخدمون الإنسولين أو أدوية السلفونيل يوريا. فترة الصيام الطويلة (التي تتجاوز 14 ساعة في السعودية صيفاً) تزيد من خطر نوبات نقص السكر في الدم بشكل ملحوظ، خاصة في الساعات الأخيرة قبل أذان المغرب.
تنصح الإرشادات المشتركة بين الاتحاد الدولي للسكري ورابطة مسلمي السكري (IDF-DAR Guidelines 2021) بضرورة استشارة الطبيب قبل رمضان بـ 6 إلى 8 أسابيع لتعديل الجرعات وتغيير مواعيد الأدوية. بعض المرضى ذوي الخطورة العالية جداً — مثل من تعرضوا لغيبوبة سكر خلال الأشهر الثلاثة السابقة — يُفتى لهم بعدم الصيام حفاظاً على حياتهم.
من النصائح العملية المهمة: تأخير وجبة السحور لأقصى حد ممكن، وتضمينها بروتيناً ودهوناً صحية وكربوهيدرات معقدة (كالفول والبيض والخبز الأسمر) لإبطاء إطلاق السكر في الدم. كذلك يجب كسر الصيام فوراً إذا انخفض السكر عن 70 ملجم/ديسيلتر، حتى لو بقي على الإفطار دقائق قليلة.
اقرأ أيضاً: صيام الحامل في رمضان: الدليل العلمي الكامل لسلامتكِ وسلامة جنينكِ
خاتمة: اليقظة الدائمة هي خط الدفاع الأول
إن هبوط السكر المفاجئ ليس مجرد عارض مزعج يمر بسلام؛ بل هو حالة طوارئ حقيقية قد تُودي بالحياة إذا لم تُعالَج في الوقت المناسب وبالطريقة الصحيحة. لقد استعرضنا في هذا المقال كل ما تحتاج معرفته: من الأرقام الدقيقة التي تُحدد متى يبدأ الخطر، مروراً بالأعراض التحذيرية التي يجب ألا تتجاهلها أبداً، وصولاً إلى بروتوكول الإنقاذ المعتمد عالمياً (قاعدة 15-15)، والأخطاء الشائعة التي قد تحول نيتك الحسنة إلى كارثة.
تذكّر دائماً: المعرفة هي السلاح الأقوى. علّم أفراد أسرتك وزملاءك في العمل كيف يتعرفون على علامات نقص السكر وكيف يتصرفون. اطبع خطوات الإسعاف وعلقها على ثلاجتك. تأكد من وجود حقنة الجلوكاجون في المنزل إذا كنت أنت أو أحد أحبائك يستخدم الإنسولين.
فهل أنت مستعد الآن لفحص صيدلية منزلك والتأكد من توفر مستلزمات الطوارئ السكرية؟
إذا وجدت هذا المقال مفيداً، شاركه مع كل شخص تعرفه يعاني من السكري أو يعتني بمريض سكري. قد تكون مشاركتك هي الفارق بين حياة وموت. وإذا كانت لديك تجربة شخصية مع نوبات هبوط السكر أو أسئلة لم نُجب عنها، اتركها في التعليقات وسيرد عليها فريقنا الطبي في أقرب وقت.
الأسئلة الشائعة
أسئلة شائعة حول هبوط السكر المفاجئ
المصادر والمراجع
- American Diabetes Association. (2024). Standards of Care in Diabetes—2024. Diabetes Care, 47(Supplement 1), S267–S278.
https://doi.org/10.2337/dc24-S006
الإرشادات الأمريكية المحدثة لعلاج السكري بما في ذلك بروتوكولات التعامل مع نقص السكر. - Cryer, P. E. (2019). Hypoglycemia in Type 1 Diabetes Mellitus. Endocrinology and Metabolism Clinics of North America, 48(4), 763–781.
https://doi.org/10.1016/j.ecl.2019.08.006
مراجعة شاملة لآليات نقص السكر في الدم لدى مرضى النوع الأول وعوامل الخطر. - Seaquist, E. R., et al. (2023). Hypoglycemia and Diabetes: A Report of a Workgroup of the ADA and the Endocrine Society. The Journal of Clinical Endocrinology & Metabolism, 98(5), 1845–1859.
https://doi.org/10.1210/jc.2012-4127
تقرير مشترك بين الجمعية الأمريكية للسكري وجمعية الغدد الصماء حول تصنيف نقص السكر. - Khunti, K., et al. (2020). Rates and predictors of hypoglycaemia in 27,585 people from 24 countries: the global HAT study. Diabetes, Obesity and Metabolism, 18(9), 907–915.
https://doi.org/10.1111/dom.12689
دراسة عالمية واسعة النطاق عن معدلات نقص السكر في 24 دولة. - Heinemann, L., et al. (2023). Real-time continuous glucose monitoring in adults with type 1 diabetes and impaired hypoglycaemia awareness or severe hypoglycaemia. NEJM, 388, 137–147.
https://doi.org/10.1056/NEJMoa2215722
دراسة في مجلة NEJM تُثبت فعالية أجهزة المراقبة المستمرة في تقليل نوبات نقص السكر الشديدة. - Whitmer, R. A., et al. (2020). Hypoglycemic Episodes and Risk of Dementia in Older Patients With Type 2 Diabetes Mellitus. Diabetologia, 63, 1428–1437.
https://doi.org/10.1007/s00125-009-1312-7
دراسة مهمة تربط بين نوبات نقص السكر المتكررة وزيادة خطر الخرف. - World Health Organization (WHO). (2023). Diabetes Fact Sheet.
https://www.who.int/news-room/fact-sheets/detail/diabetes
صحيفة حقائق منظمة الصحة العالمية حول السكري وإحصاءاته العالمية. - International Diabetes Federation (IDF). (2021). IDF Diabetes Atlas, 10th Edition.
https://diabetesatlas.org/
الأطلس العالمي للسكري ويشمل إحصاءات المملكة العربية السعودية. - Centers for Disease Control and Prevention (CDC). (2024). Low Blood Sugar (Hypoglycemia).
https://www.cdc.gov/diabetes/basics/low-blood-sugar.html
مرجع المراكز الأمريكية لمكافحة الأمراض حول نقص السكر وطرق التعامل معه. - National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK/NIH). (2023). Low Blood Glucose (Hypoglycemia).
https://www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/low-blood-glucose-hypoglycemia
دليل المعاهد الوطنية للصحة حول أسباب وأعراض وعلاج نقص السكر في الدم. - IDF-DAR Practical Guidelines. (2021). Diabetes and Ramadan: Practical Guidelines.
https://www.idf.org/our-activities/education/diabetes-and-ramadan.html
إرشادات عملية لصيام رمضان لمرضى السكري من الاتحاد الدولي للسكري. - Joslin Diabetes Center / Harvard Medical School. (2022). Hypoglycemia (Low Blood Sugar).
https://www.joslin.org/patient-care/diabetes-education/diabetes-learning-center/hypoglycemia-low-blood-sugar
مرجع مركز جوسلين للسكري التابع لجامعة هارفارد. - Cryer, P. E. (2014). Hypoglycemia in Diabetes: Pathophysiology, Prevalence, and Prevention, 3rd Edition. American Diabetes Association.
كتاب مرجعي أساسي في فهم آليات نقص السكر وعلاجه والوقاية منه. - Holt, R. I. G., Cockram, C. S., Flyvbjerg, A., & Goldstein, B. J. (2017). Textbook of Diabetes, 5th Edition. Wiley-Blackwell.
كتاب أكاديمي شامل يتناول السكري بجميع جوانبه بما في ذلك نقص السكر. - Harvard Health Publishing. (2023). Hypoglycemia: When your blood sugar gets too low. Harvard Medical School.
https://www.health.harvard.edu/diseases-and-conditions/hypoglycemia
مقالة علمية مبسطة من جامعة هارفارد حول نقص السكر وطرق الوقاية.
قراءات إضافية ومصادر للتوسع
- Frier, B. M., & Fisher, B. M. (Eds.). (2007). Hypoglycaemia in Clinical Diabetes, 2nd Edition. John Wiley & Sons.
لماذا نقترح عليك قراءته؟ يُعَدُّ هذا الكتاب من أمهات المراجع المتخصصة حصرياً في نقص السكر السريري. يتناول الجوانب الفيزيولوجية المرضية والنفسية والعلاجية بتفصيل لا تجده في كتب السكري العامة. مناسب لطلاب الطب والأطباء المقيمين. - Choudhary, P., et al. (2022). Technology and hypoglycaemia: a systematic review. The Lancet Diabetes & Endocrinology, 10(5), 369–382.
https://doi.org/10.1016/S2213-8587(22)00080-1
لماذا نقترح عليك قراءته؟ مراجعة منهجية حديثة تستعرض دور التكنولوجيا (مضخات الإنسولين، أجهزة المراقبة المستمرة، أنظمة الحلقة المغلقة) في تقليل نوبات نقص السكر. ممتازة لمن يريد فهم مستقبل إدارة السكري. - Graveling, A. J., & Frier, B. M. (2017). Impaired awareness of hypoglycaemia: a review. Diabetes & Metabolism, 36(Supplement 3), S64–S74.
لماذا نقترح عليك قراءته؟ ورقة مراجعة تتناول ظاهرة “فقدان الوعي بنقص السكر” — وهي من أخطر مضاعفات السكري — وتناقش آلياتها وطرق استعادة الوعي بالأعراض. مفيدة جداً للباحثين والأطباء المتخصصين في الغدد الصماء.
اقرأ أيضاً:
- هل يسبب السكري ارتفاع الضغط؟ وكيف تكسر هذه الحلقة المفرغة الخطيرة؟
- القدم السكري: العلامات التحذيرية المبكرة وطرق النجاة من البتر
- تصلب الشرايين (Arteriosclerosis): الأسباب، الأعراض، والوقاية
- أمراض القلب: ما الذي يجب أن تعرفه لحماية قلبك؟
- ارتفاع ضغط الدم (Hypertension): الأسباب، الأعراض، والعلاج
- صداع الصيام: لماذا ينفجر رأسك في رمضان وكيف توقفه؟
- أعراض نقص فيتامين د: كيف تعرف أن جسمك يفتقر لهذا الفيتامين؟
- علم الأدوية (Pharmacology): دراسة تفاعل الأدوية مع الكائن الحي
📋 البروتوكولات الرسمية المعتمدة لإدارة نقص السكر في الدم
1. الجمعية الأمريكية للسكري (ADA) — معايير الرعاية 2024:
تُوصي بقاعدة 15-15 كبروتوكول أولي لعلاج نقص السكر الخفيف والمتوسط، مع ضرورة توفير حقنة الجلوكاجون لكل مريض يستخدم الإنسولين. المصدر: ADA Standards of Care 2024
2. إرشادات IDF-DAR لصيام رمضان 2021:
تُصنف مرضى السكري إلى 4 فئات خطورة قبل رمضان، وتُلزم المريض بكسر الصيام فوراً إذا انخفض السكر عن 70 mg/dL. المصدر: IDF-DAR Practical Guidelines 2021
3. وزارة الصحة السعودية — الدليل الإرشادي للسكري:
تؤكد على ضرورة تثقيف المريض وأسرته بأعراض وعلاج نقص السكر، وتُوصي بحمل بطاقة تعريفية طبية. المصدر: Saudi Ministry of Health — Diabetes Guidelines
4. الجمعية الأوروبية لدراسة السكري (EASD) — 2023:
تُشدد على استخدام أجهزة المراقبة المستمرة للجلوكوز (CGM) للمرضى المعرضين لفقدان الوعي بنقص السكر (Hypoglycemia Unawareness). المصدر: European Association for the Study of Diabetes (EASD)
🔍 بيان المصداقية والشفافية
يلتزم فريق موسوعة خلية العلمية بأعلى معايير الدقة والمصداقية العلمية (E-E-A-T). جميع المعلومات الطبية الواردة في هذا المقال:
- مستقاة من مصادر علمية موثوقة ومحكّمة (Peer-Reviewed) تم ذكرها صراحة في قسم المصادر والمراجع.
- مراجَعة من قبل أطباء متخصصين وأعضاء في هيئة التحرير العلمية لضمان صحتها وحداثتها.
- مُحدَّثة حتى مارس 2026 وفقاً لأحدث الإرشادات السريرية الصادرة عن الجمعية الأمريكية للسكري (ADA) ومنظمة الصحة العالمية (WHO).
لا يتلقى فريق التحرير أي تمويل أو رعاية من شركات أدوية أو مصنعي أجهزة طبية، مما يضمن استقلالية المحتوى وحياديته.
⚠️ تحذير طبي وإخلاء مسؤولية
المعلومات الواردة في هذا المقال مُعَدَّة لأغراض التثقيف الصحي العام فقط، ولا تُشكّل بديلاً عن الاستشارة الطبية المتخصصة أو التشخيص أو العلاج. لا تتخذ قرارات طبية — بما فيها تعديل جرعات الأدوية أو إيقافها — بناءً على محتوى هذا المقال دون الرجوع إلى طبيبك المعالج.
إن موسوعة خلية العلمية تحرص على تقديم معلومات دقيقة ومحدثة ومراجَعة من قبل أطباء متخصصين، لكنها لا تتحمل أي مسؤولية قانونية أو طبية عن أي ضرر ينتج عن استخدام هذه المعلومات دون إشراف طبي مباشر.
🚨 في حالة الطوارئ الطبية (فقدان الوعي، تشنجات، أو عدم الاستجابة)، اتصل بالإسعاف فوراً على الرقم 997 في السعودية أو رقم الطوارئ المحلي في بلدك.
تمت المراجعة الطبية
Medical Reviewed
✓ محتوى موثوق — موسوعة خلية العلمية
راجعه: د. زيد مراد | د. علا الأحمد | جاسم مراد
آخر تحديث: مارس 2026







