الغدة النخامية: ما سر قوتها وتأثيرها على الجسم؟
كيف تتحكم هذه الغدة الصغيرة في وظائف الجسم الحيوية؟
في أعماق الجمجمة البشرية، تستقر غدة بحجم حبة البازلاء تمتلك من السلطة ما يفوق حجمها آلاف المرات. إنها تُوصف بملكة الغدد الصماء، تُدير عمليات حيوية لا يمكن للإنسان العيش بدونها؛ إذ تُنظم النمو والتكاثر والتمثيل الغذائي وضغط الدم.
المقدمة
لقد أثارت الغدة النخامية فضول الأطباء والباحثين منذ قرون، فهي تمثل مركز القيادة الهرموني للجسم بأكمله. إن هذه البنية الدقيقة تعمل بتناغم مع الدماغ لضمان توازن الوظائف الجسدية؛ إذ تُفرز تسعة هرمونات مختلفة تؤثر على كل عضو تقريباً. تقع هذه الغدة في تجويف عظمي يُسمى السرج التركي (Sella Turcica)، محمية بدقة من العوامل الخارجية بينما تؤدي مهامها المعقدة.
تتصل الغدة النخامية بقاعدة الدماغ عبر ساق رفيعة تُعرف بالقمع النخامي (Pituitary Stalk)، وهذا الارتباط الوثيق مع منطقة تحت المهاد (Hypothalamus) يجعلها نقطة التقاء بين الجهاز العصبي والغدد الصماء. بالإضافة إلى ذلك، فإن وزنها لا يتجاوز نصف غرام في الشخص البالغ، لكن تأثيرها على الصحة العامة يفوق أي تصور مبدئي.
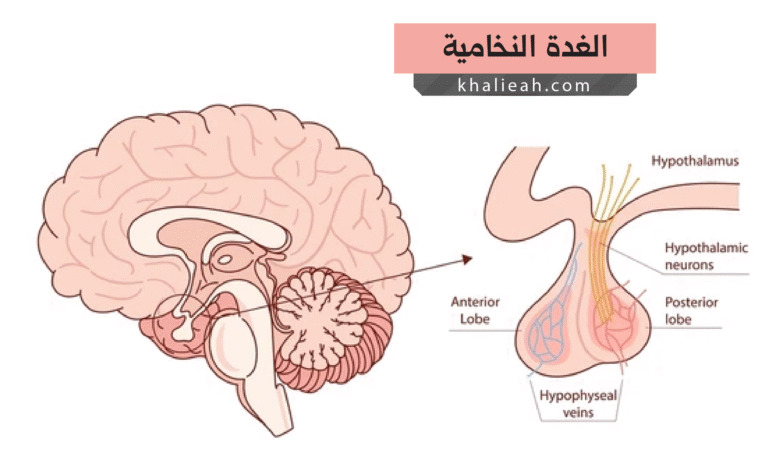
ما التركيب التشريحي للغدة النخامية؟
تنقسم الغدة النخامية تشريحياً إلى قسمين متميزين يختلفان في الأصل الجنيني والوظيفة. القسم الأمامي يُدعى الفص الأمامي أو الغدة النخامية الأمامية (Adenohypophysis)، ويُشكل حوالي 80% من حجمها الكلي؛ إذ يحتوي على خلايا متخصصة تُفرز ستة هرمونات أساسية. هذا الفص ينشأ من نسيج ظهاري ويتأثر بإشارات كيميائية تصله من منطقة تحت المهاد عبر نظام الأوعية الدموية البابية (Hypophyseal Portal System).
على النقيض من ذلك، يتكون الفص الخلفي أو الغدة النخامية الخلفية (Neurohypophysis) من نسيج عصبي، ولا يُنتج الهرمونات بل يخزنها ويُطلقها. كما أن هذا القسم يستقبل هرمونين يتم تصنيعهما في منطقة تحت المهاد ثم ينتقلان عبر محاور عصبية إلى الفص الخلفي لتخزينهما. بينما يوجد جزء ثالث ضامر يُسمى الفص الأوسط (Pars Intermedia)، يكاد يكون غير موجود في البشر البالغين، لكنه يلعب دوراً في بعض الثدييات الأخرى.
ما الهرمونات التي يفرزها الفص الأمامي؟
يُعَدُّ الفص الأمامي مصنعاً هرمونياً حقيقياً، ينتج مجموعة من الهرمونات التي تتحكم في غدد أخرى بالجسم:
هرمون النمو (Growth Hormone – GH): يُحفز نمو العظام والأنسجة، ويُنظم التمثيل الغذائي للبروتينات والدهون. إن نقصه في الطفولة يؤدي إلى قصر القامة، بينما زيادته تُسبب العملقة (Gigantism) قبل البلوغ أو ضخامة الأطراف (Acromegaly) بعده.
الهرمون المنبه للغدة الدرقية (Thyroid-Stimulating Hormone – TSH): يُنشط الغدة الدرقية لإفراز هرموناتها التي تتحكم في معدل الأيض الأساسي، درجة حرارة الجسم، ووظائف القلب والأعصاب.
الهرمون الموجه لقشرة الكظر (Adrenocorticotropic Hormone – ACTH): يُحفز الغدة الكظرية لإنتاج الكورتيزول، الهرمون الضروري للاستجابة للإجهاد وتنظيم ضغط الدم والسكر.
الهرمون المنبه للجريب (Follicle-Stimulating Hormone – FSH): يُنظم الوظيفة التناسلية عند الجنسين؛ إذ يُحفز نضج البويضات عند النساء وإنتاج الحيوانات المنوية عند الرجال.
الهرمون اللوتيني (Luteinizing Hormone – LH): يعمل مع الهرمون السابق لتنظيم الإباضة وإنتاج هرمونات الجنس عند النساء، وإفراز التستوستيرون عند الرجال.
هرمون البرولاكتين (Prolactin – PRL): يُحفز إنتاج الحليب بعد الولادة، وله وظائف أخرى في تنظيم المناعة والسلوك.
ماذا يخزن الفص الخلفي من هرمونات؟
فقد أوضحت الأبحاث الطبية أن الفص الخلفي للغدة النخامية يعمل كمستودع لهرمونين يتم تصنيعهما في منطقة تحت المهاد. الهرمون الأول هو الهرمون المضاد لإدرار البول (Antidiuretic Hormone – ADH) أو الفازوبريسين (Vasopressin)، الذي يُنظم توازن الماء في الجسم عبر تقليل كمية البول المُفرزة؛ إذ يعمل على الكلى ليُعيد امتصاص الماء. إن نقص هذا الهرمون يُسبب حالة مرضية تُسمى السكري الكاذب (Diabetes Insipidus)، والتي تتميز بإفراز كميات هائلة من البول المخفف، مما يؤدي إلى عطش شديد وجفاف محتمل.
الهرمون الثاني هو الأوكسيتوسين (Oxytocin)، الذي اشتهر بـ”هرمون الحب” أو “هرمون الترابط”. كما أن له وظائف فسيولوجية محددة في عملية الولادة؛ إذ يُحفز تقلصات الرحم أثناء المخاض ويُساعد في طرد الطفل. بالإضافة إلى ذلك، فإنه يُحفز إفراز الحليب من الثدي أثناء الرضاعة، ويُعزز الروابط العاطفية بين الأم والطفل، وحتى بين الأزواج والأصدقاء.
كيف تتحكم منطقة تحت المهاد في الغدة النخامية؟
تُعَدُّ العلاقة بين منطقة تحت المهاد والغدة النخامية من أكثر الأمثلة روعة على التنظيم البيولوجي الدقيق. إن منطقة تحت المهاد تعمل كمركز تحكم عُليا، تستقبل معلومات من جميع أنحاء الجسم والدماغ، ثم تُصدر أوامرها الهرمونية؛ إذ تُفرز مواد كيميائية تُسمى الهرمونات المُطلقة (Releasing Hormones) أو الهرمونات المُثبطة (Inhibiting Hormones). فما هي آلية عمل هذا النظام المعقد؟
تنتقل هذه الهرمونات عبر نظام الأوعية البابية النخامية، وهي شبكة دموية فريدة تربط بين المنطقتين مباشرة دون المرور بالدورة الدموية العامة. وبالتالي، فإن الإشارات تصل بسرعة وبتركيز عالٍ إلى الفص الأمامي. على سبيل المثال، يُفرز تحت المهاد الهرمون المُطلق للهرمون المنبه للغدة الدرقية (TRH) الذي يُحفز الغدة النخامية لإطلاق TSH، والذي بدوره يُنشط الغدة الدرقية. هذا النظام يعمل بآلية التغذية الراجعة السلبية (Negative Feedback)؛ إذ عندما ترتفع مستويات هرمونات الغدة الدرقية في الدم، تُرسل إشارات إلى تحت المهاد والغدة النخامية لتقليل إفرازها.
ما الاضطرابات الشائعة التي تصيب الغدة النخامية؟
لقد حدد الأطباء مجموعة من الحالات المرضية التي تُؤثر على وظائف الغدة النخامية. الأورام الغدية النخامية (Pituitary Adenomas) تُمثل أكثر هذه الاضطرابات شيوعاً، وهي أورام حميدة في معظمها تنشأ من خلايا الفص الأمامي؛ إذ قد تكون وظيفية تُفرز هرمونات زائدة، أو غير وظيفية لا تُفرز هرمونات لكنها تضغط على الأنسجة المحيطة. فهل يا ترى تُسبب هذه الأورام أعراضاً خطيرة؟
الإجابة تعتمد على نوع الورم وحجمه. الأورام الكبيرة (Macroadenomas) التي يزيد قطرها عن 10 ملم قد تضغط على الأعصاب البصرية المتقاطعة (Optic Chiasm) فوق الغدة، مما يُسبب فقدان الرؤية المحيطية أو ما يُعرف بفقدان الرؤية في الجانبين (Bitemporal Hemianopsia). من ناحية أخرى، تُسبب الأورام الوظيفية أعراضاً مرتبطة بالهرمون الزائد: ورم البرولاكتين (Prolactinoma) يُسبب اضطرابات الدورة الشهرية والعقم عند النساء، وانخفاض الرغبة الجنسية عند الرجال؛ ورم هرمون النمو يُسبب ضخامة الأطراف؛ بينما ورم ACTH يؤدي إلى مرض كوشينغ (Cushing’s Disease) مع زيادة الوزن وارتفاع ضغط الدم والسكري.
ما أسباب قصور الغدة النخامية؟
يحدث قصور الغدة النخامية (Hypopituitarism) عندما تفشل هذه الغدة في إنتاج واحد أو أكثر من هرموناتها بكميات كافية. الجدير بالذكر أن الأسباب متعددة ومتنوعة: الأورام وعلاجاتها كالجراحة والإشعاع؛ صدمات الرأس الشديدة التي تُلحق الضرر بالساق النخامية؛ النزيف داخل الغدة كما في متلازمة شيهان (Sheehan’s Syndrome) التي تحدث بعد نزيف الولادة الشديد؛ والالتهابات النادرة مثل التهاب الغدة النخامية المناعي الذاتي (Hypophysitis).
تختلف الأعراض حسب الهرمونات الناقصة، وقد تشمل: التعب المزمن والضعف العام؛ انخفاض ضغط الدم ومستوى السكر؛ عدم تحمل البرد نتيجة نقص هرمونات الغدة الدرقية؛ فقدان الوزن أو زيادته غير المبررة؛ العقم واضطرابات الدورة الشهرية؛ ونقص الرغبة الجنسية. كما أن قصور الغدة النخامية الكامل يُهدد الحياة إذا لم يُعالج، خاصة في حالات نقص ACTH الحاد أثناء الإجهاد أو المرض.
كيف يتم تشخيص أمراض الغدة النخامية؟
يتطلب تشخيص اضطرابات الغدة النخامية نهجاً متعدد المستويات يجمع بين الفحص السريري والتحاليل المخبرية والتصوير الإشعاعي. من جهة ثانية، يبدأ الطبيب بأخذ تاريخ طبي مفصل وفحص جسدي شامل يبحث عن علامات مميزة:
- الفحوصات الهرمونية: قياس مستويات الهرمونات النخامية المختلفة في الدم، إضافة إلى هرمونات الغدد المستهدفة مثل الغدة الدرقية والكظرية والجنسية؛ إذ تُجرى غالباً في الصباح الباكر لأن بعض الهرمونات تتبع إيقاعاً يومياً.
- اختبارات التحفيز والتثبيط: تُستخدم لتقييم قدرة الغدة على الاستجابة للمحفزات. مثلاً، اختبار تحفيز الأنسولين (Insulin Tolerance Test) يُقيم إفراز هرمون النمو وACTH؛ بينما اختبار كبت الديكساميثازون (Dexamethasone Suppression Test) يُشخص متلازمة كوشينغ.
- التصوير بالرنين المغناطيسي (MRI): يُعَدُّ المعيار الذهبي لتصوير الغدة النخامية؛ إذ يُظهر تفاصيل دقيقة عن حجمها وشكلها ووجود أي أورام أو تشوهات، كما يُبين علاقتها بالأعصاب البصرية والأوعية الدموية المحيطة.
- فحص المجال البصري: ضروري عند الاشتباه بأورام كبيرة قد تضغط على مسارات الرؤية.
ما خيارات علاج اضطرابات الغدة النخامية؟
تتنوع العلاجات المتاحة بحسب نوع الاضطراب وشدته. العلاج الدوائي يُستخدم بنجاح في حالات معينة: أورام البرولاكتين تستجيب بشكل ممتاز لمنبهات الدوبامين مثل الكابيرجولين (Cabergoline) والبروموكريبتين (Bromocriptine)، والتي تُقلص حجم الورم وتُطبع مستويات الهرمون في أكثر من 80% من الحالات. وبالتالي، يمكن تجنب الجراحة في معظم هذه الحالات؛ إذ يستمر المريض على العلاج لسنوات طويلة تحت المراقبة الدقيقة.
بالمقابل، تتطلب بعض الحالات تدخلاً جراحياً. الجراحة عبر الأنف والجيب الوتدي (Transsphenoidal Surgery) تُمثل الطريقة الأكثر شيوعاً؛ إذ يصل الجراح إلى الغدة عبر فتحة الأنف والجيب الوتدي دون الحاجة لشق الجمجمة، مما يُقلل المضاعفات ويُسرع الشفاء. هذا وقد أصبحت التقنيات الجراحية المجهرية والمنظارية تسمح بإزالة دقيقة للأورام مع الحفاظ على الأنسجة السليمة. العلاج الإشعاعي يُستخدم في حالات عودة الورم بعد الجراحة، أو عند عدم إمكانية استئصاله كاملاً، أو كبديل للجراحة في بعض المرضى.
ما دور العلاج التعويضي الهرموني؟
إن المرضى الذين يعانون من قصور الغدة النخامية يحتاجون إلى علاج تعويضي مدى الحياة. يتضمن ذلك استبدال الهرمونات الناقصة بأدوية مُصنعة: الهيدروكورتيزون أو البريدنيزون لتعويض نقص الكورتيزول؛ الليفوثيروكسين لتعويض نقص هرمونات الغدة الدرقية؛ هرمونات الجنس (الإستروجين والبروجستيرون عند النساء، والتستوستيرون عند الرجال) لعلاج قصور الغدد التناسلية؛ وفي بعض الحالات هرمون النمو للبالغين الذين يعانون من نقص شديد.
من ناحية أخرى، يتطلب هذا العلاج متابعة طبية منتظمة لضبط الجرعات؛ إذ يجب تعديلها حسب احتياجات الجسم المتغيرة، خاصة أثناء المرض أو الجراحة أو الإجهاد الشديد. انظر إلى أهمية تثقيف المرضى حول ضرورة زيادة جرعة الكورتيزول في حالات الطوارئ، فقد يكون ذلك منقذاً للحياة عند التعرض لإجهاد جسدي شديد.
هل يمكن الوقاية من أمراض الغدة النخامية؟
برأيكم ماذا يمكن فعله للوقاية من هذه الاضطرابات؟ الإجابة هي أن معظم أمراض الغدة النخامية لا يمكن الوقاية منها لأن أسباب معظم الأورام غير معروفة تماماً. ومما يُساعد في الاكتشاف المبكر هو الانتباه للأعراض والعلامات التحذيرية والمراجعة الطبية الفورية عند ملاحظتها. وكذلك، فإن الأشخاص الذين تعرضوا لصدمات رأس شديدة أو خضعوا لعلاج إشعاعي للرأس يجب أن يخضعوا لفحوصات دورية.
لقد أظهرت الدراسات الحديثة أن الكشف المبكر يُحسن النتائج العلاجية بشكل كبير. فعلى سبيل المثال، اكتشاف ورم نخامي في مرحلة مبكرة قبل أن يكبر حجمه أو يُسبب مضاعفات خطيرة يجعل العلاج أسهل وأكثر نجاحاً. بالإضافة إلى ذلك، فإن المتابعة المنتظمة للمرضى المعالجين من أورام نخامية ضرورية لاكتشاف أي عودة مبكرة للورم.
الخاتمة
تبقى الغدة النخامية واحدة من أكثر الأعضاء إثارة للإعجاب في جسم الإنسان. رغم حجمها المتناهي في الصغر، تُدير منظومة هرمونية معقدة تُنسق وظائف حيوية لا حصر لها؛ إذ تربط بين الجهاز العصبي والغدد الصماء بطريقة فريدة. إن فهم تشريحها ووظائفها واضطراباتها يُعَدُّ أساسياً لكل من يرغب في استيعاب آليات التوازن الداخلي للجسم.
لقد تطور الطب بشكل هائل في تشخيص وعلاج أمراض الغدة النخامية، من التقنيات الجراحية المتقدمة إلى العلاجات الدوائية المستهدفة والعلاج التعويضي الدقيق. وعليه فإن المرضى اليوم يتمتعون بفرص أفضل بكثير للتعافي والعيش بجودة حياة عالية مقارنة بالعقود السابقة. المعرفة والوعي بأهمية هذه الغدة يُمكّن الأفراد من التعرف المبكر على أي مشكلات قد تطرأ، مما يضمن التدخل العلاجي السريع والفعال.
هل تعرف شخصاً قد يستفيد من فهم أعمق لوظائف الغدة النخامية وأهميتها في الحفاظ على التوازن الصحي لجسمه؟
الأسئلة الشائعة
ما حجم الغدة النخامية الطبيعي لدى الإنسان البالغ؟
يتراوح حجم الغدة النخامية بين 10 إلى 13 ملم في البالغين، بوزن يصل إلى نصف غرام تقريباً. يزداد حجمها قليلاً عند النساء أثناء الحمل والرضاعة نتيجة زيادة خلايا البرولاكتين، وقد يصل ارتفاعها إلى 12 ملم في هذه الفترة دون أن يُعتبر ذلك مرضياً.
هل يمكن العيش بدون الغدة النخامية؟
نعم، يمكن العيش بدون الغدة النخامية شريطة تناول العلاج التعويضي الهرموني مدى الحياة. يحتاج المريض إلى استبدال جميع الهرمونات التي كانت تُفرزها الغدة من خلال أدوية مُصنعة، مع ضرورة المتابعة الطبية الدقيقة لضبط الجرعات وتجنب المضاعفات الخطيرة.
ما الفرق بين ورم الغدة النخامية والسكتة النخامية؟
ورم الغدة النخامية هو نمو غير طبيعي لخلاياها يحدث تدريجياً على مدى شهور أو سنوات. أما السكتة النخامية فهي حالة طارئة تحدث عندما ينزف الورم النخامي فجأة أو تموت أنسجته، مما يُسبب صداعاً شديداً وفقدان الرؤية وانخفاض الهرمونات الحاد، وتتطلب علاجاً فورياً.
لماذا تُسمى الغدة النخامية بملكة الغدد الصماء؟
تحمل هذا اللقب لأنها تُسيطر على معظم الغدد الصماء الأخرى في الجسم عبر إفراز هرمونات تُنظم عملها. تُحفز الغدة الدرقية والكظرية والغدد التناسلية، وتُنظم النمو والتمثيل الغذائي والتكاثر، مما يجعلها مركز القيادة الهرموني للجسم بأكمله.
كيف يؤثر التوتر والإجهاد على وظائف الغدة النخامية؟
يُحفز التوتر منطقة تحت المهاد لإفراز الهرمون المُطلق للكورتيكوتروبين، الذي يُنبه الغدة النخامية لإطلاق ACTH، فتستجيب الغدة الكظرية بإفراز الكورتيزول. التوتر المزمن يُبقي هذا المحور نشطاً باستمرار، مما قد يُسبب اضطرابات هرمونية متعددة وضعف المناعة وارتفاع ضغط الدم.
هل تُصيب أورام الغدة النخامية الأطفال؟
نعم، لكنها نادرة نسبياً في الأطفال مقارنة بالبالغين. أكثر الأورام شيوعاً عندهم هي أورام هرمون النمو التي تُسبب العملقة، وأورام ACTH المُسببة لمرض كوشينغ. تختلف الأعراض والعلاجات عن البالغين، وتتطلب فريقاً طبياً متخصصاً في طب الأطفال والغدد الصماء.
ما العلاقة بين الغدة النخامية واضطرابات الدورة الشهرية؟
تُنظم الغدة النخامية الدورة الشهرية عبر إفراز FSH وLH اللذين يتحكمان في نضج البويضات والإباضة. أي خلل في إفراز هذه الهرمونات، سواء بالزيادة كما في أورام البرولاكتين أو النقص كما في قصور الغدة، يُسبب اضطرابات الدورة الشهرية أو انقطاعها وقد يؤدي للعقم.
كم تستغرق فترة التعافي بعد جراحة الغدة النخامية؟
عادة يمكث المريض في المستشفى من يومين إلى خمسة أيام بعد الجراحة عبر الأنف. التعافي الكامل يستغرق من أربعة إلى ستة أسابيع، يُنصح خلالها بتجنب الأنشطة الشاقة ورفع الأشياء الثقيلة. يحتاج المريض لمتابعة دقيقة لمستويات الهرمونات وقد يتطلب علاجاً تعويضياً مؤقتاً أو دائماً.
هل يمكن أن تعود أورام الغدة النخامية بعد العلاج؟
نعم، هناك احتمال لعودة الورم حتى بعد الاستئصال الجراحي الناجح، خاصة في الأورام الكبيرة أو التي لم تُستأصل بالكامل. معدل العودة يتراوح بين 10% إلى 20% خلال عشر سنوات. لذا تُعَدُّ المتابعة المنتظمة بفحوصات الهرمونات والتصوير بالرنين المغناطيسي ضرورية مدى الحياة.
ما تأثير أدوية الكورتيزون طويلة الأمد على الغدة النخامية؟
استخدام الكورتيزون لفترات طويلة يُثبط محور تحت المهاد والغدة النخامية والغدة الكظرية عبر آلية التغذية الراجعة السلبية. يتوقف الجسم عن إنتاج ACTH والكورتيزول الطبيعي، وقد يستمر هذا التثبيط لأشهر بعد إيقاف الدواء، مما يستدعي إيقافاً تدريجياً وليس مفاجئاً لتجنب قصور الغدة الكظرية الحاد.