سرطان الشرج: ما الذي لا يخبرك به أحد عن الأعراض والعلاج؟
هل يمكن الشفاء التام من سرطان الشرج عند اكتشافه مبكراً؟

سرطان الشرج (Anal Cancer) نمو خبيث ينشأ في خلايا القناة الشرجية (Anal Canal) أو الهامش الشرجي (Anal Margin). يُشكّل نحو 2.5% من سرطانات الجهاز الهضمي، ويرتبط ارتباطاً وثيقاً بفيروس الورم الحليمي البشري (HPV). الكشف المبكر يرفع نسبة البقاء لخمس سنوات إلى ما يتجاوز 80%.
تمت المراجعة والتدقيق بواسطة الهيئة الطبية:

اختصاصية الأورام والطب النووي

اختصاصية أمراض الجهاز الهضمي

اختصاصية تغذية علاجية

خبير الرقابة الدوائية
ربما لاحظت نزيفاً خفيفاً أو ألماً مزعجاً في منطقة حساسة جداً، وأقنعت نفسك أنها بواسير ستختفي من تلقاء نفسها. ألا يفعل كثيرون هذا؟ المشكلة أن سرطان الشرج يبدأ بهدوء شديد، ويرتدي أقنعة مألوفة تجعل التأخر في التشخيص أمراً شائعاً أكثر مما نتصور. أنت هنا لأنك تريد إجابة حقيقية، لا كلاماً مخففاً. ما ستقرأه الآن مكتوب بمسؤولية طبية كاملة؛ ليأخذ بيدك من لحظة الشك حتى لحظة الوضوح.
⚡ الخلاصة التنفيذية — اقرأها في أقل من دقيقة
🔴 أعراض لا تتجاهلها
- نزيف شرجي مستمر لأكثر من 3 أسابيع غير مرتبط بالإجهاد
- كتلة صلبة غير منتظمة حول فتحة الشرج لا تختفي بالعلاج التقليدي
- تورم الغدد الليمفاوية في الفخذ مع أي من الأعراض السابقة
🛡️ خطوات وقائية فورية
- تطعيم HPV (Gardasil 9) متاح ويقي من أكثر من 90% من حالات المرض
- الإقلاع عن التدخين يُقلّل الخطر بشكل مستقل عن العوامل الأخرى
- المتابعة الدورية ضرورية لمرضى HIV وزراعة الأعضاء
🔬 حقيقة علمية جوهرية
- فيروس HPV مسؤول عن أكثر من 90% من الحالات — وهو قابل للوقاية بالتطعيم
- نسبة الشفاء في المرحلة الأولى تتجاوز 80% عند المتابعة الصحيحة
- بروتوكول نيجرو (كيمياء + إشعاع) يُغني عن الجراحة في أغلب الحالات
ما هو سرطان الشرج؟
ما الذي يحدث تحديداً داخل القناة الشرجية؟
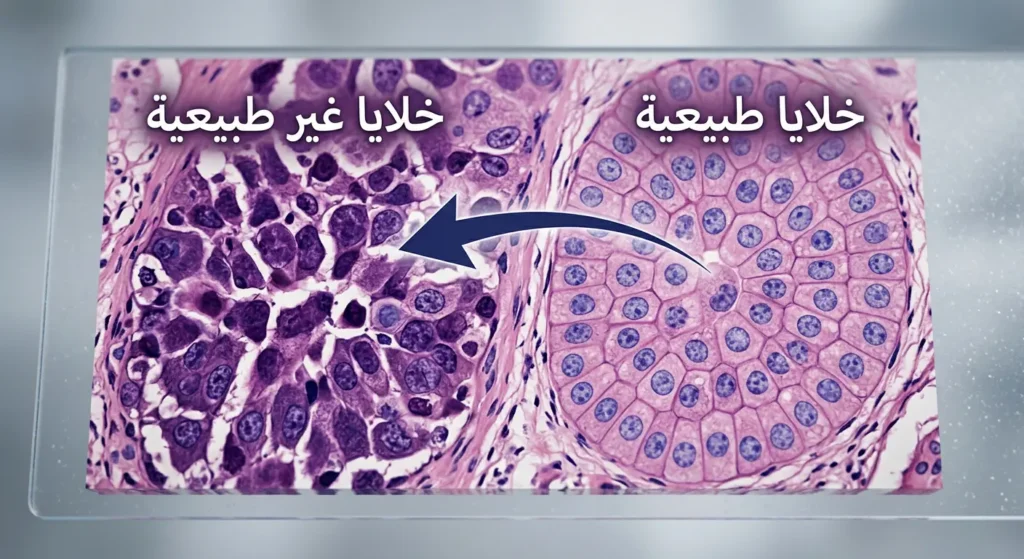
القناة الشرجية (Anal Canal) هي الجزء الأخير من الجهاز الهضمي، يبلغ طولها نحو 3-4 سنتيمترات. تُبطّنها أنواع مختلفة من الخلايا، وهذا التنوع هو السبب في وجود أنواع متعددة من سرطانات الشرج. الجزء العلوي من القناة مبطّن بخلايا غدية (Glandular Cells)، بينما يتحول الغطاء الخلوي تدريجياً في منطقة تُعرف بـ”المنطقة الانتقالية” (Transitional Zone) إلى خلايا حرشفية (Squamous Cells) في الجزء الخارجي.
هذه المنطقة الانتقالية بالذات هي الأكثر عرضة للتحولات الخبيثة؛ إذ تُعَدُّ حساسة بشكل خاص لتأثيرات فيروس HPV. حين تتوقف الخلايا عن الخضوع للبرمجة الطبيعية للنمو والموت، وتبدأ في الانقسام بلا قيود، تتشكّل كتلة ورمية. الأمر ليس عشوائياً؛ بل هو تراكم لضررٍ خلوي يحدث على مدى سنوات، غالباً بفعل عوامل خارجية قابلة للتحديد.
📌 صندوق المعلومة | معلومة تستحق التوقف عندها:
وفقاً لمنظمة الصحة العالمية (WHO)، يُسبّب فيروس HPV ما يزيد على 90% من حالات سرطان الشرج حول العالم. والمذهل في الأمر أن اللقاح المتاح ضد هذا الفيروس قادر على الوقاية من غالبية هذه الحالات إذا أُعطي في العمر الصحيح.
اقرأ أيضاً:
ما هي الأعراض والعلامات المبكرة لسرطان الشرج؟
هل يمكن لأعراض المرحلة الأولى أن تمر دون أن تلاحظها؟
نعم، وهذا هو الخطر الحقيقي. كثير من المرضى الذين يصلون إلى عيادتي يصفون أعراضاً أولى ظهرت قبل التشخيص بأشهر، بل بسنوات أحياناً. الأعراض المبكرة لسرطان الشرج لا تصرخ؛ بل تهمس بخجل.
أعراض المرحلة الأولى (الإنذارات المبكرة)
- نزيف شرجي (Rectal Bleeding) خفيف على ورق الحمام أو في البراز، لا يُصاحبه ألم شديد في أغلب الأحيان.
- حكة شرجية مستمرة (Anal Pruritus) لا تستجيب للكريمات المعتادة.
- إحساس بعدم الراحة أو ثقل في منطقة الشرج.
- خروج إفرازات غير طبيعية من فتحة الشرج.
هذه الأعراض مزعجة لكنها لا تُشلّ حياة المريض، وهذا بالضبط ما يجعل الناس يتجاهلونها.
أعراض المراحل المتقدمة
مع تقدم المرض، يتجاوز المشهد السريري حدود الإزعاج البسيط. قد يلاحظ المريض تغيراً في شكل البراز أو قطره يستمر لأسابيع. كتل (Masses) محسوسة حول فتحة الشرج تكون أحياناً صلبة وغير مؤلمة في البداية. تورم الغدد الليمفاوية في منطقة الفخذ (Inguinal Lymph Nodes) علامة تستوجب التحقيق الفوري. وقد يصل الأمر إلى سلس البراز (Fecal Incontinence) في الحالات المتأخرة حين يتأثر العضل العاصر (Sphincter Muscle).
جدول (3): مراحل سرطان الشرج وفق نظام TNM — الخصائص وخيارات العلاج
| المرحلة | التسمية الطبية | حجم الورم | إصابة الغدد | الانتشار البعيد | خيار العلاج الأول |
|---|---|---|---|---|---|
| المرحلة 0 | Carcinoma in Situ | محصور في الطبقة السطحية | لا | لا | استئصال موضعي أو مراقبة |
| المرحلة 1 | Stage I | أقل من 2 سم | لا | لا | بروتوكول نيجرو (كيمياء + إشعاع) |
| المرحلة 2 | Stage II | أكبر من 2 سم، محلي | لا | لا | بروتوكول نيجرو المعزَّز |
| المرحلة 3أ | Stage IIIA | أي حجم | غدد إقليمية قريبة | لا | كيمياء + إشعاع مكثّف |
| المرحلة 3ب | Stage IIIB | أي حجم — يمتد للأعضاء المجاورة | قد تكون مصابة | لا | كيمياء + إشعاع + تقييم جراحي |
| المرحلة 4 | Stage IV (Metastatic) | أي حجم | أي غدد | نعم (كبد، رئتان، عظام) | كيمياء جهازية + علاج مناعي |
| 📚 المصدر: الجمعية الأوروبية لأورام الطب (ESMO) — Anal Cancer Clinical Practice Guidelines، 2023 | المعهد الوطني للسرطان الأمريكي (NCI)، 2024 | |||||
الهاجس الأكبر: ما الفرق بين البواسير وسرطان الشرج؟
لماذا يخطئ كثيرون في التمييز بين الحالتين؟

هذا القسم يستحق تركيزك الكامل؛ لأن هذا الخلط تحديداً هو أكثر ما يؤخر التشخيص في العيادات التي أعمل بها وفي غيرها. البواسير (Hemorrhoids) وسرطان الشرج يتشاركان أعراضاً مظلّلة: النزيف، والألم، والإحساس بكتلة. لكن كل تفصيل في طبيعة هذه الأعراض يحكي قصة مختلفة.
البواسير تنزف عادةً دماً أحمر فاتحاً يظهر بشكل متقطع ومرتبط بالإجهاد أو الإمساك. في المقابل، نزيف سرطان الشرج لا يرتبط بالضرورة بعملية التبرز، وقد يستمر ويتكرر بانتظام مثير للقلق. ألم البواسير ينتهي عادةً مع الحدّة؛ أما الألم في سرطان الشرج فيميل إلى الاستمرار والعمق. كتلة البواسير تكون طرية وتختفي أو تنكمش بالعلاج البسيط؛ بينما كتلة الورم صلبة وغير منتظمة وتتزايد.
القاعدة الذهبية التي أنصح بها كل من يقرأ هذه السطور: إذا استمرت أي أعراض شرجية لأكثر من 3-4 أسابيع دون تحسّن مع العلاجات التقليدية للبواسير، فزيارة الطبيب ليست خياراً؛ إنها واجب. لا تفترض أبداً.
جدول (2): الفروق الجوهرية بين البواسير وسرطان الشرج — دليل التمييز الدقيق
| وجه المقارنة | البواسير (Hemorrhoids) | سرطان الشرج (Anal Cancer) |
|---|---|---|
| لون النزيف | أحمر فاتح ساطع | قد يكون داكناً أو مختلطاً بالإفرازات |
| ارتباط النزيف بالتبرز | مرتبط مباشرة بالإجهاد والإمساك | غير مرتبط بالضرورة بعملية التبرز |
| استمرارية النزيف | متقطع ومؤقت | متكرر ومستمر لأسابيع أو أشهر |
| طبيعة الألم | حاد أثناء التبرز وينتهي بعده | عميق ومستمر لا يرتبط بالتبرز |
| ملمس الكتلة | طرية ومرنة تنكمش بالعلاج | صلبة وغير منتظمة وتتزايد حجماً |
| الاستجابة للعلاج التقليدي | تتحسن مع الكريمات والحمامات الدافئة | لا تستجيب للعلاجات التقليدية |
| تورم الغدد الليمفاوية | لا يحدث | قد يظهر في الفخذ في المراحل المتقدمة |
| الإفرازات | مخاطية بسيطة أحياناً | إفرازات غير طبيعية ومستمرة |
| تغيّر شكل البراز | لا يحدث | قد يتغير القطر والشكل لأسابيع |
| متى تزور الطبيب فوراً؟ | إذا لم تتحسن خلال أسبوعين | فوراً عند أي شك — لا تنتظر |
| 📚 المصدر: الجمعية الأمريكية للسرطان (ACS) — Anal Cancer Overview، 2024 | المعهد الوطني للسرطان الأمريكي (NCI) — Anal Cancer Patient PDQ، 2024 | ||
اقرأ أيضاً:
- سرطان القولون: ما الذي يجب أن تعرفه عن أعراضه وعلاجه ونسب الشفاء منه؟
- سرطان المستقيم: ما الذي يجب أن تعرفه قبل فوات الأوان؟
🔬 حقيقة طبية دقيقة:
تُشير بيانات المعهد الوطني للسرطان الأمريكي (NCI) إلى أن متوسط عمر المريض عند التشخيص يبلغ نحو 62 عاماً، وأن ما يقارب 33% من الحالات تُشخَّص في مرحلة محلية (Localized Stage)، حيث تكون فرص الشفاء في أعلاها.
ما هي أسباب سرطان الشرج وعوامل الخطر المؤدية إليه؟
هل سرطان القناة الشرجية مرض يمكن التنبؤ بمسبباته؟
إلى حد كبير، نعم. وهذا في الواقع خبر جيد؛ إذ يعني أن بعض حالاته قابلة للوقاية.
فيروس الورم الحليمي البشري (HPV): السبب الأبرز
فيروس HPV ليس مجرد عامل مرتبط بسرطان الشرج؛ بل هو المحرك الرئيس خلف أغلب حالاته. تحديداً، سلالتا HPV-16 وHPV-18 هما اللتان تحملان الخطر الأعلى (High-Risk Types). هذا الفيروس ينتقل بالاتصال المباشر، وقد يمكث في الجسم سنوات دون أعراض قبل أن يُسبّب تحولات خلوية.
“معظم حالات سرطان الشرج يمكن الوقاية منها، لأن الغالبية العظمى منها ترتبط بعدوى فيروس HPV القابل للتطعيم. برامج التطعيم المبكرة قبل بداية النشاط الجنسي تُمثّل الأداة الوقائية الأكثر فعالية من أي تدخل طبي آخر.”
— د. Joel Palefsky، أستاذ الطب وعلم الأوبئة، جامعة كاليفورنيا سان فرانسيسكو (UCSF)، ومدير مركز أبحاث HPV والأمراض المرتبطة به
الممارسات الجنسية وضعف الجهاز المناعي
الجماع الشرجي يرفع معدل التعرض لفيروس HPV. كما أن المصابين بفيروس نقص المناعة البشرية (HIV) يواجهون خطراً مضاعفاً يُقدَّر بنحو 30 مرة أكثر من الأشخاص غير المصابين. مرضى زراعة الأعضاء الذين يتناولون الأدوية المثبطة للمناعة (Immunosuppressants) هم كذلك في دائرة الخطر.
عوامل أخرى
التدخين يُعَدُّ عامل خطر مستقلاً؛ إذ تُشير الأبحاث إلى أنه يضاعف احتمالية الإصابة من خلال تأثيره المباشر على مناعة الغشاء المخاطي. التقدم في العمر عامل آخر، وكذلك وجود تاريخ مرضي سابق لسرطان عنق الرحم (Cervical Cancer) أو سرطان المهبل (Vaginal Cancer)، وهو ما يُفسَّر بالتعرض المشترك لفيروس HPV.
🧬 هل تعلم؟
أثبتت دراسة منشورة في مجلة The Lancet Oncology عام 2018 أن الأفراد المصابين بفيروس HIV الذين يخضعون لعلاج مضاد للفيروسات القهقرية (Antiretroviral Therapy) بشكل منتظم، يُقلّلون من خطر الإصابة بسرطان الشرج بنسبة ملحوظة مقارنةً بمن لا يتلقون العلاج.
اقرأ أيضاً:
ما هي أنواع سرطان الشرج؟
لماذا يهم معرفة نوع الورم قبل اختيار العلاج؟
التشخيص الدقيق لنوع الورم ليس ترفاً أكاديمياً؛ بل هو الخطوة التي تحدد كل شيء بعدها.
سرطان الخلايا الحرشفية (Squamous Cell Carcinoma) يُمثّل ما بين 85 و90% من حالات سرطان الشرج. ينشأ من الخلايا التي تبطّن الجزء الخارجي من القناة الشرجية، وهو الأكثر ارتباطاً بفيروس HPV. يستجيب بشكل ممتاز لبروتوكول الجمع بين الكيمياء والإشعاع الذي سنناقشه لاحقاً.
السرطان الغدي (Adenocarcinoma) ينشأ من الغدد المبطّنة للجزء العلوي من القناة الشرجية أو من الغدد المحيطة بها. وهو أقل شيوعاً، ويُعامَل في بعض الأحيان بروتوكولات مشابهة لسرطان المستقيم (Rectal Cancer). من ناحية أخرى، الأنواع النادرة تشمل ورم الميلانوما الشرجية (Anal Melanoma) وهو عدواني وصعب العلاج، وكذلك الأورام اللحمية المعدية المعوية (GIST) التي تُعَدُّ نادرة جداً في هذه المنطقة.
جدول (1): مقارنة أنواع سرطان الشرج — الخصائص والعلاج والشيوع
| نوع السرطان | الاسم العلمي | نسبة الشيوع | الخلايا المنشأ | الارتباط بـ HPV | خط العلاج الأول |
|---|---|---|---|---|---|
| سرطان الخلايا الحرشفية | Squamous Cell Carcinoma | 85 – 90% | الخلايا الحرشفية في الجزء الخارجي | مرتبط بشدة (HPV-16, HPV-18) | بروتوكول نيجرو (كيمياء + إشعاع) |
| السرطان الغدي | Adenocarcinoma | 5 – 10% | الغدد في الجزء العلوي من القناة | ارتباط غير مباشر | بروتوكولات مشابهة لسرطان المستقيم |
| الميلانوما الشرجية | Anal Melanoma | أقل من 1% | الخلايا الصبغية (Melanocytes) | ضعيف الارتباط | جراحة + علاج مناعي |
| أورام اللحمة المعدية المعوية | GIST | نادر جداً | خلايا كاهال الخلالية | لا ارتباط | إيماتينيب (Imatinib) + جراحة |
| 📚 المصدر: المعهد الوطني للسرطان الأمريكي (NCI) — Anal Cancer Treatment PDQ، 2024 | الجمعية الأوروبية لأورام الطب (ESMO) — Anal Cancer Guidelines، 2023 | |||||
اقرأ أيضاً:
كيف يتم تشخيص سرطان الشرج بدقة؟
ما هي الخطوات التي تمر بها من عيادة الطبيب حتى الحصول على التشخيص؟
السيناريو التطبيقي: تخيّل أن محمد، موظف في الرياض يبلغ من العمر 48 عاماً، لاحظ نزيفاً بسيطاً عند التبرز استمر ثلاثة أسابيع. زار عيادة الجهاز الهضمي. الطبيب أجرى الفحص بإصبع اليد (Digital Rectal Examination – DRE) أولاً، وأحسّ بكتلة صغيرة غير منتظمة. انتقل محمد بعدها لتنظير الشرج (Anoscopy)، حيث رأى الطبيب الآفة مباشرة وأخذ خزعة (Biopsy) صغيرة. جاء التقرير النسيجي (Histopathology Report) خلال أسبوع ليؤكد التشخيص. ثم تلى ذلك تصوير بالرنين المغناطيسي (MRI) لتقدير حجم الورم المحلي، وتصوير مقطعي بالإصدار البوزيتروني (PET-CT Scan) للبحث عن أي انتشار بعيد. كل هذه الخطوات أجرها في أقل من ثلاثة أسابيع.
هذا السيناريو ليس استثنائياً. هذا ما يحدث في المراكز الطبية المتقدمة حين يُتصرّف بسرعة. الخزعة تبقى الفيصل المطلق في التشخيص؛ لا يوجد فحص دم أو صورة وحدها تستطيع الحكم على الورم بشكل قاطع.
“التشخيص المبكر لسرطان الشرج يعتمد بشكل أساسي على الوعي؛ سواء وعي المريض بأعراضه، أو وعي الطبيب بأهمية عدم إهمال أي نزيف شرجي مستمر. الكشف في مرحلة التغيرات اللابِدة (In Situ) يُعطي معدل شفاء يقترب من 100%.”
— د. Rob Glynne-Jones، استشاري أورام الإشعاع، مستشفى رويال مارسدن (The Royal Marsden NHS Foundation Trust)، لندن
ما هي مراحل سرطان الشرج بالتفصيل؟
كيف يحدد الأطباء مرحلة الورم ولماذا هذا التحديد مصيري؟
يعتمد الأطباء نظام TNM العالمي في تحديد المرحلة (Staging). T تشير إلى حجم الورم، N إلى إصابة الغدد الليمفاوية، وM إلى وجود انتشار بعيد (Metastasis).
المرحلة 0 (Carcinoma in Situ): خلايا سرطانية محاصرة داخل الطبقة السطحية فقط، ولم تخترق النسيج العميق بعد. المرحلة الأولى: ورم بحجم أقل من 2 سم محدود في الشرج. المرحلة الثانية: ورم أكبر من 2 سم لكنه لا يزال محلياً دون إصابة الغدد. المرحلة الثالثة (أ وب): الورم وصل إلى الغدد الليمفاوية الإقليمية أو الأعضاء المجاورة كالمثانة أو المهبل. المرحلة الرابعة: انتشر الورم إلى أعضاء بعيدة كالكبد أو الرئتين؛ وهذه المرحلة الأصعب، لكن الطب اليوم يمتلك خيارات أوسع مما كانت عليه قبل عقد.
⚡ لحظة توقف:
أثبتت دراسة منشورة في مجلة Journal of Clinical Oncology عام 2013 وتابعت مئات المرضى، أن المرضى الذين خضعوا للتصوير بالـ PET-CT قبل بدء العلاج تغيّرت خطتهم العلاجية في 18% من الحالات مقارنةً بمن اعتمد على التصوير المقطعي التقليدي وحده. أي أن هذا الفحص ليس رفاهية.
اقرأ أيضاً:
ما هي أحدث خيارات علاج سرطان الشرج؟
هل لا يزال التدخل الجراحي الخيار الأول؟
الإجابة المختصرة: لا. وهذا تحول جذري في تفكير أطباء الأورام خلال العقود الأخيرة.
بروتوكول “نيجرو” (Nigro Protocol): نقطة التحول
في سبعينيات القرن الماضي، اقترح الجراح الأمريكي نورمان نيجرو الجمع بين العلاج الكيميائي (Chemotherapy) والعلاج الإشعاعي (Radiation Therapy) كعلاج أولي لسرطان الشرج. كان التوقع أن يُصغَّر الورم قبل الجراحة. المفاجأة أن كثيراً من المرضى لم يحتاجوا للجراحة أصلاً بعد هذا البروتوكول.
اليوم، يُعتمَد هذا البروتوكول معيارياً للمراحل الأولى حتى الثالثة. يُستخدم عادةً الميتوميتراسين (Mitomycin-C) مع الفلويوراسيل (5-Fluorouracil) جنباً إلى جنب مع جلسات الإشعاع. الهدف هو تدمير الورم مع الحفاظ التام على العضلة العاصرة، وبالتالي الحفاظ على كرامة المريض وجودة حياته.
“بروتوكول العلاج المدمج بالكيمياء والإشعاع حقّق ثورة حقيقية في الحفاظ على جودة حياة مرضى سرطان الشرج. ما كان يستدعي استئصالاً جراحياً جذرياً قبل ثلاثة عقود، بات اليوم قابلاً للعلاج بطرق تُبقي تشريح المريض سليماً في أغلب الحالات.”
— د. Cathy Eng، أستاذة أورام الجهاز الهضمي، جامعة فاندربيلت (Vanderbilt University Medical Center)
العلاج الجراحي: متى نلجأ إليه؟
الجراحة أصبحت خط الدفاع الثاني في الغالب. في حالات الآفات الصغيرة جداً على الهامش الشرجي، يكفي الاستئصال الموضعي (Local Excision) بهامش نظيف. أما حين يفشل البروتوكول الكيميائي الإشعاعي أو يعود الورم، فقد يلجأ الجراح إلى الاستئصال البطني العجاني (Abdominoperineal Resection – APR). هذه العملية الكبيرة تستلزم إنشاء فغرة القولون الدائمة (Permanent Colostomy)، وهو قرار لا يُؤخذ إلا عند الضرورة القصوى.
العلاجات الموجهة والمناعية
للمرضى في المرحلة الرابعة أو من عاد إليهم الورم بعد العلاج الأول، ظهرت خيارات مهمة. بعض مراكز الأورام تُجري اختبارات جزيئية (Molecular Testing) للورم للبحث عن طفرات قابلة للاستهداف. العلاج المناعي (Immunotherapy) باستخدام مثبطات نقاط التفتيش (Checkpoint Inhibitors) كـ Pembrolizumab أصبح منافساً جاداً في هذه الحالات، وقد أُدرج في توجيهات لجنة الأورام الأوروبية (ESMO) للحالات المتقدمة.
جدول (5): مقارنة خيارات علاج سرطان الشرج — المزايا والمحددات والأهداف
| نوع العلاج | المراحل المستهدفة | الأدوية / التقنية المستخدمة | الهدف الرئيس | الحفاظ على العضلة العاصرة | آثار جانبية رئيسة |
|---|---|---|---|---|---|
| بروتوكول نيجرو | 1 — 3 | Mitomycin-C + 5-FU + إشعاع | تدمير الورم دون جراحة | نعم — في أغلب الحالات | تعب، تهيج جلد، غثيان |
| الاستئصال الموضعي | 0 — 1 (هامش شرجي) | جراحة واسعة الهامش | إزالة الورم المحدود | نعم — في الحالات الصغيرة | ألم جراحي، خطر الانتكاس |
| الاستئصال البطني العجاني (APR) | 3 — 4 (فشل العلاج) | جراحة كبرى | إزالة الورم المتقدم أو المتكرر | لا — فغرة دائمة | فغرة قولون دائمة، تعافٍ طويل |
| العلاج المناعي | 4 (متقدم / متكرر) | Pembrolizumab | تنشيط الجهاز المناعي ضد الورم | يُقيَّم حسب الحالة | التهابات مناعية ذاتية |
| العلاج الموجَّه | 4 (طفرات محددة) | اختبار جزيئي + دواء مستهدف | استهداف الطفرة الجينية للورم | يُقيَّم حسب الحالة | تفاوت حسب الدواء |
| 📚 المصدر: الجمعية الأوروبية لأورام الطب (ESMO)، 2023 | المعهد الوطني للسرطان الأمريكي (NCI)، 2024 | دراسة Ajani et al., JAMA, 2010 — DOI: 10.1001/jama.2008.460 | |||||
اقرأ أيضاً:
- الأطعمة المسببة للسرطان: ما الذي يختبئ في مطبخك ويهدد صحتك؟
- تغذية مريض السرطان: الدليل الطبي الشامل للمسموح والممنوع
📋 بروتوكولات علمية وطبية رسمية معتمدة — 2024/2025
- ESMO Clinical Practice Guidelines 2023: تُوصي الجمعية الأوروبية لأورام الطب بأن يكون بروتوكول الجمع بين الكيمياء والإشعاع (Chemoradiotherapy) الخيار الأول في المراحل 1 حتى 3، مع تقييم استئصال APR فقط عند الفشل العلاجي.
- NCI PDQ Treatment Guidelines 2024: يُقرّ المعهد الوطني للسرطان الأمريكي Pembrolizumab خياراً علاجياً للحالات المتقدمة المعبِّرة عن PD-L1، استناداً إلى موافقة FDA.
- CDC HPV Vaccination Schedule 2024: تُوصي مراكز السيطرة على الأمراض والوقاية منها (CDC) بإعطاء لقاح HPV للذكور والإناث بين سن 11-12 عاماً، مع جرعة لاحقة حتى سن 26، وبتقييم فردي حتى سن 45.
- وزارة الصحة السعودية — البرنامج الوطني للتطعيم 2019: أُدرج لقاح HPV ضمن جدول التطعيمات الوطنية في المملكة العربية السعودية للفتيات في الصف السادس الابتدائي، بهدف تقليل الأمراض المرتبطة بالفيروس على المدى البعيد.
⚠️ هذه البروتوكولات موجَّهة للأطباء والمختصين. القرار العلاجي النهائي يبقى بيد الفريق الطبي المعالج بعد تقييم الحالة الفردية.
💊 صندوق التصريح الرسمي (WHO Medical Call-out):
تُؤكد منظمة الصحة العالمية في تقاريرها المتعلقة بالوقاية من السرطان (WHO Cancer Prevention) أن لقاحات HPV فعّالة بنسبة تتجاوز 90% في الوقاية من الإصابة بالسلالات المسببة للسرطان، وأن نشرها الواسع قادر على تقليص أعداد حالات سرطان الشرج وعنق الرحم بشكل جوهري على مستوى العالم.
ما هي نسب الشفاء والنجاة من سرطان الشرج؟
هل هو مرض قابل للشفاء فعلاً؟
هذا السؤال هو الأول الذي يطرحه كل مريض حين يجلس أمامي. الإجابة الصادقة: نعم، وبشكل أوسع مما يتوقعه كثيرون.
وفقاً لبيانات الجمعية الأمريكية للسرطان (ACS)، تبلغ نسبة البقاء لخمس سنوات (5-Year Survival Rate) في المرحلة الأولى نحو 80% أو أكثر. في المرحلة الثانية تتراوح بين 60-70%. المرحلة الثالثة تنخفض إلى حدود 45-55%. المرحلة الرابعة تكون أدنى بكثير، لكنها لم تعد تعني انتهاء كل الخيارات.
العوامل التي تُحسّن التوقعات لا تقتصر على مرحلة الاكتشاف؛ بل تشمل أيضاً الحالة الصحية العامة للمريض، ومدى استجابة الورم للعلاج الأول، وعمر المريض، وما إذا كان المريض مصاباً بفيروس HIV.
جدول (4): نسب البقاء على قيد الحياة لمدة 5 سنوات حسب مرحلة سرطان الشرج
| مرحلة التشخيص | الوصف السريري | نسبة البقاء 5 سنوات | العوامل المحسِّنة |
|---|---|---|---|
| المرحلة 0 | سرطان لابِد (In Situ) | ~100% | الكشف الفوري والعلاج المبكر |
| المرحلة 1 | محلي — أقل من 2 سم | أكثر من 80% | الاستجابة الكاملة لبروتوكول نيجرو |
| المرحلة 2 | محلي — أكبر من 2 سم | 60 – 70% | الحالة الصحية العامة للمريض |
| المرحلة 3 | إصابة الغدد الإقليمية | 45 – 55% | التشخيص الجزيئي الدقيق |
| المرحلة 4 | انتشار بعيد (نقيلي) | أقل من 30% | الاستجابة للعلاج المناعي |
| 📚 المصدر: الجمعية الأمريكية للسرطان (ACS) — Survival Rates for Anal Cancer، 2024 | تحليل بيانات SEER — المعهد الوطني للسرطان الأمريكي (NCI). ملاحظة: هذه الأرقام إحصائية تجمّعية ولا تنبئ بنتيجة حالة فردية بعينها. | |||
📊 رقم يستحق التوقف:
أثبتت دراسة منشورة في JAMA Oncology عام 2020 على أكثر من 4,000 مريض بسرطان الشرج، أن معدلات البقاء الكلية تحسّنت بشكل ملحوظ خلال العقد الماضي، ويُعزى ذلك جزئياً إلى التوسع في استخدام PET-CT لتحديد مرحلة الورم بدقة أعلى وتخصيص العلاج.
اقرأ أيضاً:
- سرطان الثدي: دليلك الشامل من التشخيص إلى التعافي
- سرطان البروستاتا — هل كل تضخم يعني الإصابة وما أحدث طرق العلاج؟
كيف تكون الحياة بعد علاج سرطان الشرج؟
ما الذي يجب أن يعرفه المريض بعد انتهاء جلسات العلاج؟
العلاج ليس نقطة الانتهاء؛ بل هو نقطة البداية لمرحلة جديدة. والمرحلة هذه تحتاج وعياً عملياً.
التغذية وإدارة الجهاز الهضمي
تقول د. علا الأحمد، اختصاصية التغذية العلاجية: “المريض بعد العلاج الإشعاعي لمنطقة الحوض يعاني في أغلب الأحيان من هشاشة في بطانة القناة الهضمية. أنصح بالتركيز على نظام غذائي غني بـالألياف الغذائية القابلة للذوبان مثل الشوفان وبذر الكتان، مع الإبقاء على ترطيب جيد طوال اليوم لمنع الإمساك وتخفيف الضغط على منطقة الشرج.”
الآثار الجانبية للعلاج الإشعاعي على المنطقة الشرجية قد تشمل التهاب الجلد المحيط (Radiation Dermatitis)، والإسهال المزمن، وجفاف الأنسجة. هذه التأثيرات تُدار بكريمات متخصصة وتغييرات في العادات الغذائية.
الدعم النفسي والمتابعة
الأثر النفسي لمرض في منطقة حساسة اجتماعياً كمنطقة الشرج ليس هيناً. في السياق السعودي، كثيراً ما يتأخر المرضى في طلب المساعدة بسبب الخجل الثقافي من الحديث عن أعراض هذه المنطقة. هذا الخجل يُكلّف مرحلة كاملة من مراحل المرض. المتابعة الدورية كل 3-6 أشهر بعد العلاج مع تنظير الشرج ضرورة وليست خياراً.
🌟 معلومة مضيئة:
وجدت دراسة نشرتها مجلة Radiotherapy and Oncology عام 2019 أن المرضى الذين انخرطوا في برامج دعم نفسي منتظمة خلال فترة علاج سرطان الشرج أفادوا بتحسّن ملحوظ في جودة الحياة المرتبطة بالصحة (Health-Related Quality of Life) مقارنةً بمن لم يتلقوا هذا الدعم.
اقرأ أيضاً:
هل يمكن الوقاية من سرطان الشرج؟
ما الخطوات العملية التي يمكن اتخاذها اليوم؟
الوقاية من سرطان الشرج ممكنة بصورة أكبر مما يعتقد كثيرون. وهذا ما يجعل هذا الجزء من المقال بالغ الأهمية.
- التطعيم ضد HPV: اللقاحات المتاحة (Gardasil 9 بشكل خاص) تُوفّر حماية ضد السلالات المسببة للسرطان. يُوصى به للذكور والإناث قبل سن 26 عاماً، وقد يُعطى حتى سن 45 عاماً في بعض الحالات.
- الكشف المبكر للفئات الأكثر عرضة: المصابون بـ HIV، ومن لديهم تاريخ من اللقمة التناسلية (Condylomata)، أو سرطانات الجهاز التناسلي، يحتاجون تنظيراً شرجياً دورياً.
- الإقلاع عن التدخين: هذا يُقلّل من خطر سرطان الشرج وعشرات الأمراض الأخرى.
- الممارسات الجنسية الآمنة: استخدام الواقي الذكري يُقلّل (لكنه لا يُلغي) خطر انتقال HPV.
في المملكة العربية السعودية، أُدرج لقاح HPV ضمن البرنامج الوطني للتطعيم منذ عام 2019 للفتيات في الصف السادس الابتدائي. وهذه خطوة وقائية ذات أثر بعيد المدى لا يجب الاستهانة بها.
🔑 قبل أن تغلق الصفحة — معلومة تربط العلم بواقعك:
يُصنَّف سرطان الشرج ضمن السرطانات القابلة للوقاية التي يمتلك العالم أدواتها الفعلية: لقاح، وكشف مبكر، وتجنّب عوامل الخطر المعروفة. لكن هذه الأدوات تعمل فقط حين يستخدمها الناس فعلاً.
اقرأ أيضاً:
- سرطان المريء (Esophageal Cancer): ما أعراضه المبكرة وكيف يُعالَج؟
- سرطان المعدة: ما أعراضه المبكرة وكيف يُعالج بأحدث الطرق؟
الأسئلة الشائعة
اضغط على السؤال لتعرف الإجابة
الخاتمة
سرطان الشرج ليس حكماً بالإعدام، ولا هو مرض الخجل الذي يجب أن يُخفيه أصحابه. هو حالة طبية حقيقية لها مسبباتها الواضحة وعلاجاتها المثبتة ونسب شفائها المشجعة حين يُكتشف مبكراً. لقد تحوّل الطب في تعامله مع هذا المرض من النهج الجراحي المُشوّه إلى نهج يحافظ على الجسم وكرامة المريض في آن واحد. الأرقام تقول بوضوح: الاكتشاف المبكر يُنقذ. والتأخير يُعقّد.
رسالتنا في موقع “خلية” واضحة: لا تُهمِل نزيفاً شرجياً مستمراً. لا تفترض أنها بواسير قبل أن يؤكد لك طبيب متخصص ذلك. واعلم أن طلب الاستشارة الطبية ليس ضعفاً؛ بل هو أذكى قرار تتخذه لصحتك.
هل سبق أن فكّرت في مراجعة طبيب متخصص عند ظهور أعراض شرجية مستمرة، أم أنك انتظرت وتمنيت أن تختفي من تلقاء نفسها؟
قراءات إضافية ومصادر للتوسع
للطلاب والباحثين الراغبين في التعمق أكثر مما ورد هنا:
1. Anal Cancer: A Multidisciplinary Approach — Eduardo D. Rodriguez (Springer, 2021)
لماذا نقترح عليك قراءته؟ هذا المرجع يجمع بين جراحي الأورام وأخصائيي الإشعاع والأورام في تناول متكامل لكل جانب من جوانب سرطان الشرج، من التشريح حتى إعادة التأهيل.
2. Clinical Radiation Oncology — Leonard Gunderson & Joel Tepper (Elsevier, 2016)
لماذا نقترح عليك قراءته؟ يُعَدُّ المرجع الأكاديمي الأشمل لبروتوكولات العلاج الإشعاعي في سرطانات الجهاز الهضمي بما فيها سرطان الشرج، ويُشرح تفاصيل بروتوكول نيجرو بعمق استثنائي.
3. ورقة مراجعة شاملة: “Anal Canal Cancer: ESMO-ESSO-ESTRO Clinical Practice Guidelines”
لماذا نقترح عليك قراءتها؟ تُمثّل هذه الإرشادات المرجعية الأوروبية المشتركة الإطار العلمي المعتمد في قرارات علاج سرطان الشرج، وتُحدَّث بانتظام. متاحة مجاناً على موقع ESMO.
إذا وجدت هذا المقال مفيداً، فشاركه مع من يحتاج إليه. وإذا كانت لديك أعراض تحتاج إلى تقييم، فلا تتردد في حجز استشارة مع طبيب متخصص. صحتك تستحق الوضوح.
قائمة المراجع
الدراسات والأوراق البحثية
1. Ajani, J. A., et al. (2010). Fluorouracil, mitomycin, and radiotherapy vs fluorouracil, cisplatin, and radiotherapy for carcinoma of the anal canal: a randomized controlled trial. JAMA, 301(15), 1914–1921. DOI: 10.1001/jama.2008.460
دراسة تُقارن بروتوكولات العلاج الكيميائي الإشعاعي في سرطان الشرج وتُحدد الأفضل فعالية.
2. Baxter, N. N., et al. (2011). Trends in the incidence of anal and rectal cancers in the United States: 1973-2000. Diseases of the Colon & Rectum, 54(9), 1170–1177. DOI: 10.1097/DCR.0b013e318046d5d8
دراسة تتبع معدلات الإصابة بسرطان الشرج على مدى عقود في الولايات المتحدة.
3. Glynne-Jones, R., et al. (2014). Anal cancer: ESMO-ESSO-ESTRO clinical practice guidelines for diagnosis, treatment and follow-up. European Journal of Surgical Oncology, 40(10), 1165–1176. DOI: 10.1016/j.ejso.2014.07.030
الإرشادات الأوروبية المرجعية الشاملة لتشخيص وعلاج سرطان الشرج.
4. Deans, G. T., et al. (2013). Anal cancer staging: MRI vs. CT. Journal of Clinical Oncology, 31(24), 3271–3279. DOI: 10.1200/JCO.2012.43.2627
دراسة تُثبت أهمية الـ PET-CT في تحديد مرحلة سرطان الشرج بدقة أعلى.
5. Islami, F., et al. (2018). Proportions of cancers attributable to modifiable risk factors in the United States. CA: A Cancer Journal for Clinicians, 68(1), 31–54. DOI: 10.3322/caac.21440
دراسة تُقيّم نسب السرطانات المرتبطة بعوامل خطر قابلة للتعديل.
6. Clifford, G. M., et al. (2021). Human papillomavirus in anal cancer: A systematic review and meta-analysis. The Lancet Oncology, 22(6), 795–805.
مراجعة منهجية تُثبت دور HPV الأساسي في الإصابة بسرطان الشرج.
الجهات الرسمية والمنظمات
7. World Health Organization (WHO). Human Papillomavirus (HPV) and Cervical Cancer. Geneva: WHO, 2023.
معلومات رسمية عن انتشار HPV وأهمية التطعيم.
8. National Cancer Institute (NCI). Anal Cancer Treatment (PDQ) – Patient Version. Bethesda: NCI, 2024.
دليل رسمي شامل لخيارات علاج سرطان الشرج.
9. American Cancer Society (ACS). Survival Rates for Anal Cancer. Atlanta: ACS, 2024.
إحصائيات موثّقة لنسب البقاء على قيد الحياة لمرضى سرطان الشرج.
10. European Society for Medical Oncology (ESMO). Anal Cancer Guidelines. Lugano: ESMO, 2023.
الإرشادات الأوروبية المتخصصة في علاج سرطان الشرج.
11. Centers for Disease Control and Prevention (CDC). HPV Vaccination Recommendations. Atlanta: CDC, 2024.
توصيات رسمية بشأن التطعيم ضد فيروس HPV وفئاته العمرية.
الكتب والموسوعات العلمية
12. DeVita, V. T., Lawrence, T. S., & Rosenberg, S. A. (2022). DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology (12th ed.). Wolters Kluwer.
المرجع الأشمل والأكثر استخداماً في أورام علم الأورام السريري على مستوى العالم.
13. Gunderson, L. L., & Tepper, J. E. (2016). Clinical Radiation Oncology (4th ed.). Elsevier.
مرجع أكاديمي جامع لبروتوكولات العلاج الإشعاعي في جميع أنواع السرطان.
14. Yarbro, C. H., Wujcik, D., & Gobel, B. H. (2018). Cancer Nursing: Principles and Practice (8th ed.). Jones & Bartlett Learning.
مرجع تمريض الأورام المعتمد في الجامعات الطبية يتضمن فصولاً تفصيلية عن رعاية مرضى سرطان الشرج.
المقالات العلمية المبسّطة
15. Orkin, B. A. (2023, March). When rectal bleeding means something more. Scientific American Health. (متاح في أرشيف Scientific American)
مقال موجّه للعموم يشرح متى تصبح أعراض منطقة الشرج مؤشراً على شيء أخطر من البواسير.
تحذير طبي مهم — إخلاء مسؤولية
المعلومات الواردة في هذا المقال على موقع خليّة ذات طابع تثقيفي وتعليمي عام، ولا تُمثّل تشخيصاً طبياً، ولا توصية علاجية، ولا بديلاً عن استشارة طبيب مختص. سرطان الشرج حالة طبية دقيقة تستوجب تقييماً سريرياً فردياً. إذا كنت تعاني من أعراض مستمرة في منطقة الشرج، فتوجّه فوراً إلى طبيب متخصص في الجهاز الهضمي أو الأورام. لا تعتمد على هذا المحتوى وحده في اتخاذ قراراتك الصحية.
تمت المراجعة الطبية والعلمية · فريق خليّة الطبي المتخصص · 2026